Cải thiện điều trị ung thư siêu âm bằng cách đánh lừa các tế bào ở quy mô nano

Một trong những phát triển mới nhất trong việc tiêu diệt tế bào ung thư liên quan đến việc sử dụng sóng siêu âm, thường được sử dụng trong hình ảnh y tế. Liệu pháp siêu âm ung thư sử dụng sóng âm thanh để phá vỡ màng tế bào ung thư. Không giống như các tế bào bình thường, tế bào ung thư thiếu một số cơ chế sửa chữa bảo vệ tế bào bình thường chống lại tổn thương. Việc thiếu khả năng sửa chữa khiến chúng dễ bị tổn thương hơn với các phương pháp điều trị cụ thể, chẳng hạn như sóng siêu âm tần số thấp, có khả năng gây chết tế bào. Phương pháp này hấp dẫn do tính chất không xâm lấn và tiết kiệm chi phí.
Tuy nhiên, hiệu quả của liệu pháp siêu âm có thể khác nhau tùy thuộc vào loại ung thư và vị trí của nó trong cơ thể. Sự thay đổi này và cách các tế bào ung thư khác nhau phản ứng với các lực cơ học có thể yêu cầu điều chỉnh các phương pháp điều trị cho từng bệnh nhân.
Các nhà nghiên cứu từ Viện Khoa học Ấn Độ (IISc) và Đại học Quốc gia Singapore đã cố gắng cải thiện hiệu quả của liệu pháp siêu âm. Một nghiên cứu mới cho thấy những thay đổi tinh tế ở quy mô nano có thể nâng cao hiệu quả của phương pháp điều trị siêu âm trong việc tiêu diệt tế bào ung thư như thế nào.
Công việc của họ tập trung vào việc thay đổi tinh tế ma trận ngoại bào (ECM), một mạng lưới 3D của protein và các phân tử khác bao quanh và hỗ trợ các tế bào và mô. ECM giống như một mạng lưới bao quanh các tế bào, cung cấp hỗ trợ vật lý. Bề mặt của ECM cũng cung cấp các điểm liên kết cho các thụ thể tế bào được gọi là integrin. Integrin là protein giúp các tế bào gắn vào nhau và ECM.
Trong các mô khỏe mạnh, khoảng trống giữa các điểm liên kết trên ECM cách nhau khoảng 50 đến 70 nanomet (nm). Tuy nhiên, trong môi trường ung thư, mọi thứ trở nên đông đúc hơn một chút. ECM dư thừa làm cho các không gian này co lại dưới 50 nm. Mật độ tăng lên này ảnh hưởng đến cách các tế bào ung thư tương tác với ECM, ảnh hưởng đến cách chúng phản ứng với các phương pháp điều trị.
“Chúng tôi tìm thấy nhiều tế bào ung thư bị tiêu diệt hơn khi khoảng cách liên kết được tăng lên khoảng 50-70 nm”, Ajay Tijore, Trợ lý Giáo sư tại IISc và là tác giả tương ứng của nghiên cứu nhận xét.
Nghiên cứu đã bắt chước sự liên kết integrin-ECM trong phòng thí nghiệm bằng cách sử dụng các mảng hạt nano vàng được ngăn cách bởi các khoảng cách khác nhau — 35 nm, 50 nm và 70 nm. Sau đó, các tế bào ung thư xâm lấn được phép phát triển trên các mảng này. Sóng siêu âm xung sau đó được áp dụng cho các tế bào này để nghiên cứu hiệu quả của chúng trong việc phá vỡ chúng.
Nghiên cứu cho thấy rằng khi các tế bào ung thư được phát triển trên các mảng có khoảng cách 50 nm và 70 nm, màng tế bào của chúng bị kéo dài dưới tác động của một loại protein gọi là myosin, dẫn đến dòng canxi vào tế bào. Dòng canxi này đã phá vỡ ty thể, cuối cùng khiến các tế bào chết. Tuy nhiên, ở khoảng cách 35 nm, các tế bào không thể liên kết hiệu quả. Chúng không tạo ra lực myosin cần thiết, dẫn đến giảm phản ứng với sóng siêu âm. Tất cả những gì họ phải làm là tăng khoảng cách giữa các tế bào ung thư để sóng siêu âm có thể phá hủy các tế bào một cách hiệu quả.
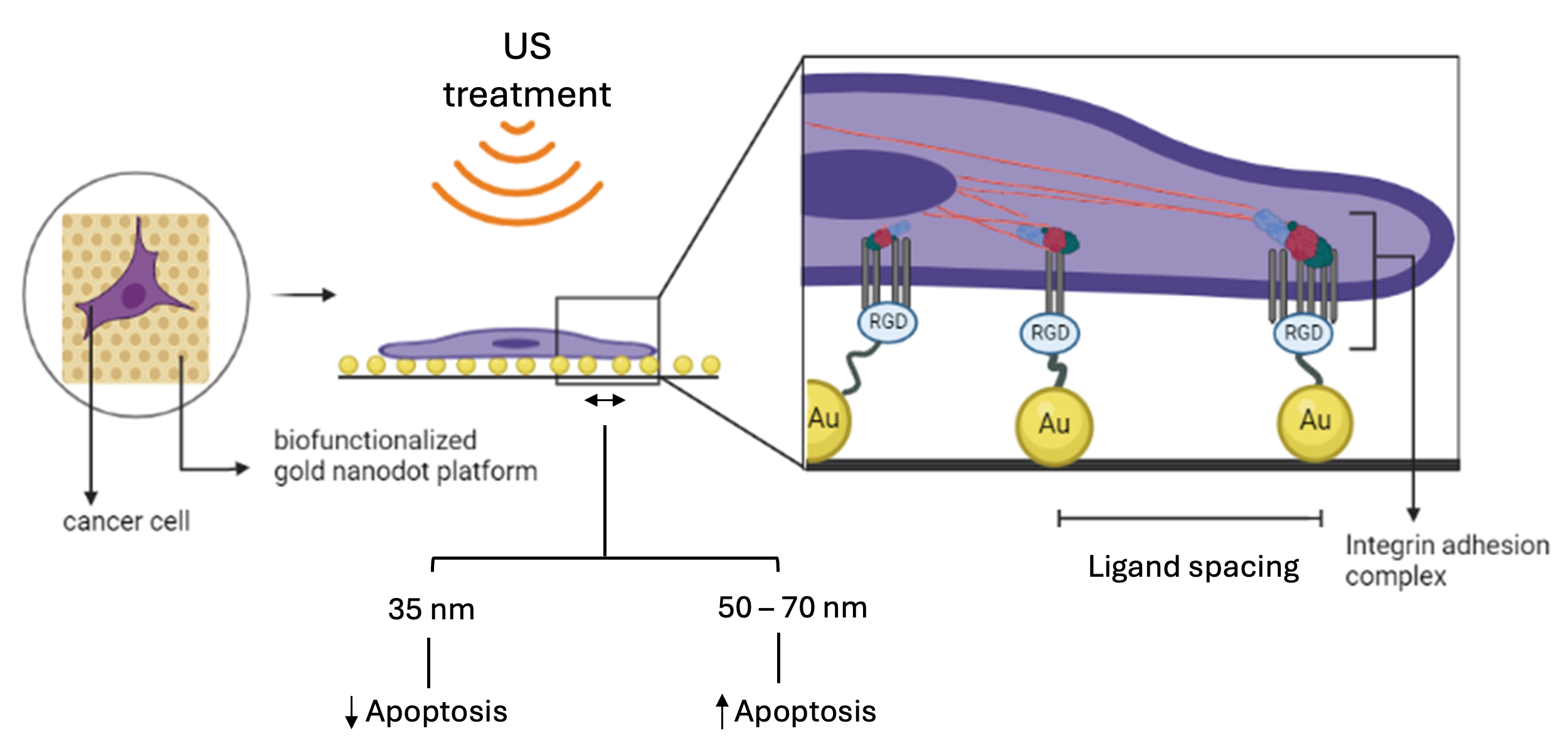
Khoảng cách ECM 50–70 nm gây chết tế bào ung thư khi điều trị bằng siêu âm, bằng cách tăng lực myosin, so với khoảng cách bắt chước vi môi trường khối u (TME) (35 nm) (Ảnh: S Manasa Veena)
Trong một bước ngoặt thú vị, các nhà nghiên cứu đã phát hiện ra một đồng minh bất ngờ trong thuốc Cilengitide.
“Trong khi thực hiện những thí nghiệm này, chúng tôi tình cờ tìm thấy tài liệu về một loại thuốc có tên là Cilengitide. Đây là một trong những loại thuốc được nghiên cứu rộng rãi nhất và đã được thử nghiệm lâm sàng giai đoạn III, nhưng nó đã thất bại”, S Manasa Veena, nghiên cứu sinh tiến sĩ tại IISc và là tác giả đầu tiên của nghiên cứu giải thích.
Cilengitide nhắm mục tiêu các integrin để ngăn chặn sự liên kết của chúng với ECM. Khi được sử dụng với liều lượng cực thấp với điều trị bằng siêu âm, Cilengitide có hiệu quả đáng ngạc nhiên. Không có đủ phân tử thuốc ở liều thấp để liên kết tất cả các thụ thể integrin. Việc thiếu thụ thể này đã lừa các tế bào ung thư nhận thức khoảng cách 35 nm như thể nó nằm trong phạm vi 50 đến 70 nm hiệu quả hơn.
“Chúng tôi đang đánh lừa tế bào ung thư nghĩ rằng khoảng cách đã thay đổi. Bây giờ tế bào bắt đầu phát triển lực myosin, bơm nhiều canxi hơn vào bên trong và điều này kích hoạt tiêu diệt tế bào ung thư”, Giáo sư Tijore giải thích
Nghiên cứu nhấn mạnh những thay đổi nhỏ ở cấp độ nano có thể dẫn đến những tiến bộ đáng kể trong điều trị ung thư như thế nào. Bằng cách hiểu những cách phức tạp của tế bào ung thư tương tác với môi trường của chúng và khai thác những tương tác đó một cách chính xác, chúng ta có khả năng cải thiện phương pháp điều trị và giảm tác dụng phụ.
Hiện tại, nhóm nghiên cứu đang làm việc với các bác sĩ lâm sàng để áp dụng những phát hiện này cho ung thư miệng, một thách thức sức khỏe đáng kể ở tiểu lục địa Ấn Độ.
“Ung thư miệng là một vấn đề lớn ở tiểu lục địa Ấn Độ. Có rất nhiều sự lắng đọng ECM, dẫn đến sưng tấy, viêm nhiễm… và nghẹt thở cực độ của vi môi trường khối u. Đây là những gì chúng tôi hiện đang làm việc”, Giáo sư Tijore nhận xét.
Nghiên cứu mới của QUB có thể làm cho công nghệ điều trị ung thư rẻ hơn
Một hình minh họa được kết xuất 3D về giải phẫu của tế bào ung thư. Hình ảnh: © Sebastian Kaulitzki /Stock.adobe.com
Những máy gia tốc proton thay thế này nhỏ hơn, linh hoạt hơn và 'hy vọng' rẻ hơn, một nhà nghiên cứu QUB tham gia vào nghiên cứu cho biết.
Các nhà nghiên cứu từ Đại học Queen's Belfast (QUB) đã đơn giản hóa việc tạo ra chùm proton, một kỹ thuật có thể giúp điều trị ung thư dễ dàng hơn.
Chùm proton được tạo ra bởi các cỗ máy lớn được gọi là cyclotron, thường khó có được, Tiến sĩ Charlotte Palmer từ Trường Toán học và Vật lý tại QUB giải thích.
Chúng có các trường hợp sử dụng rộng rãi, bao gồm thử nghiệm các thành phần cho vệ tinh và lò phản ứng hạt nhân, sản xuất các đồng vị phóng xạ cần thiết cho hình ảnh y tế, nhắm mục tiêu và phá hủy các mô ung thư trong một kỹ thuật gọi là xạ trị chùm proton.
“Chỉ có ba cyclotron có sẵn cho NHS để điều trị ung thư ở Anh”, Palmer nói thêm. “Vì vậy, rất khó để tiếp cận các cơ sở thích hợp để điều trị ung thư hoặc nghiên cứu phóng xạ, điều cần thiết để phát triển các phương pháp điều trị ung thư trong tương lai.”
Trong nỗ lực làm cho chùm proton dễ tiếp cận hơn, nhóm nghiên cứu – bao gồm các nhà nghiên cứu từ Phòng thí nghiệm Máy gia tốc Quốc gia SLAC và Đại học Michigan – đã nghiên cứu một cách nhỏ gọn để tạo ra proton bằng cách sử dụng máy gia tốc plasma.
Phát hiện của họ, được công bố trên tạp chí Nature Communications, nêu chi tiết một cách tiếp cận để tạo ra các chùm proton ổn định với độ phân kỳ thấp có thể cho phép thu và vận chuyển chùm tia “được cải thiện đáng kể” cần thiết cho các thí nghiệm sinh học phóng xạ.
“Đây là một nguồn proton nhỏ hơn, linh hoạt hơn và hy vọng rẻ tiền có thể được đặt tại các bệnh viện hoặc trường đại học”, Palmer nói.
“Khi sử dụng các máy gia tốc thay thế này, các nhà khoa học tập trung một xung laser công suất cao lên một mảnh vật liệu rắn nhỏ và làm bay hơi nó. Điều này tạo ra các xung proton sáng.”
Để một nguồn proton hữu ích, cần có một số xung giống hệt nhau liên tiếp nhanh chóng. Tuy nhiên, xung proton khác nhau giữa các tia laser khác nhau trong máy gia tốc, trong khi xung cũng rộng. Các xung rộng phân kỳ khi chúng di chuyển ra khỏi nguồn – tương tự như ánh sáng từ bóng đèn, chứ không phải chùm tia laser chính xác.
Tuy nhiên, trong nghiên cứu mới của họ, các nhà nghiên cứu QUB đã chứng minh việc tạo ra các chùm tia hội tụ bằng cách sử dụng máy gia tốc với tốc độ năm xung mỗi giây.
“Bước đột phá cho thấy có thể giải quyết nhiều thách thức và tạo ra proton hiệu quả hơn bằng cách sử dụng các phương pháp nhỏ gọn và tiết kiệm chi phí. Điều này mở đường cho việc sử dụng proton để thúc đẩy hơn nữa nghiên cứu, công nghiệp và y học”, Tiến sĩ Matthew Streeter từ QUB, cũng là tác giả đầu tiên của nghiên cứu cho biết.
“Hợp tác, chúng tôi đã có thể khai thác một mục tiêu tấm chất lỏng mỏng sáng tạo. Chúng tôi đã sử dụng điều này để thay thế mục tiêu lá rắn truyền thống được sử dụng làm nguồn proton trong máy gia tốc.
“Mục tiêu lỏng này đổi mới nhanh chóng, có nghĩa là nó có thể hỗ trợ hàng trăm xung mỗi giây.”
Hơn nữa, ngoài việc hỗ trợ một lượng lớn chùm tia liên tiếp nhanh chóng, chất lỏng bay hơi tạo ra hơi cho phép chùm proton tập trung, Streeter giải thích.
“Khi chất lỏng bay hơi, nó tạo thành một đám mây hơi xung quanh mục tiêu. Sự tương tác của chùm proton với đám mây này khiến chùm proton tập trung. Điều này thật đáng kinh ngạc vì nó làm cho nó sáng hơn và chuẩn trực hơn – một chùm tia chính xác hơn nhiều.”
Vào tháng 12, QUB và Đại học Dublin đã tham gia nỗ lực khởi động quan hệ đối tác liên minh ung thư toàn đảo kéo dài ba năm để nghiên cứu và hợp tác hơn nữa trong lĩnh vực này.
Các chấm nano vàng có thể giúp tăng cường phản ứng của tế bào ung thư đối với điều trị siêu âm
 Khoảng cách ECM 50–70 nm gây chết tế bào ung thư khi điều trị bằng siêu âm, bằng cách tăng lực myosin, so với khoảng cách bắt chước vi môi trường khối u (TME) (35 nm). Tín dụng: S Manasa Veena
Khoảng cách ECM 50–70 nm gây chết tế bào ung thư khi điều trị bằng siêu âm, bằng cách tăng lực myosin, so với khoảng cách bắt chước vi môi trường khối u (TME) (35 nm). Tín dụng: S Manasa VeenaCác tế bào có các thụ thể bề mặt được gọi là integrin liên kết với các miền lặp đi lặp lại có trên ma trận ngoại bào (ECM) xung quanh tế bào, cho phép chúng phát triển và lan rộng. Một nghiên cứu mới từ Khoa Kỹ thuật Sinh học (BE), Viện Khoa học Ấn Độ (IISc) và các cộng tác viên cho thấy việc điều chỉnh khoảng cách giữa các miền liên kết này trên ECM có thể tăng hiệu quả điều trị bằng sóng siêu âm được áp dụng để tiêu diệt tế bào ung thư.
“Trong một mô bình thường, khoảng cách trên ECM là khoảng 50–70 nanomet (nm), nhưng trong vi môi trường khối u, nghẹt thở nghiêm trọng xảy ra do bài tiết ECM quá mức, có thể làm giảm khoảng cách liên kết xuống dưới 50 nm”, Ajay Tijore, Trợ lý Giáo sư tại BE và là tác giả của một nghiên cứu liên quan được công bố trên Nano Letters giải thích. “Chúng tôi tìm thấy nhiều tế bào ung thư bị tiêu diệt hơn khi khoảng cách liên kết được tăng lên khoảng 50–70 nm.”
Sóng siêu âm tần số thấp (39 kHz) có thể phá vỡ màng tế bào và gây chết tế bào ở tế bào ung thư. Đây là một cách tiếp cận tương đối thấp và không xâm lấn. Không giống như các tế bào bình thường, tế bào ung thư không có cơ chế sửa chữa giúp chúng chịu được lực cơ học do sóng siêu âm tác động.
“Công việc của chúng tôi tập trung vào sự hiểu biết cơ bản về việc tiêu diệt tế bào ung thư qua trung gian siêu âm và ảnh hưởng của khoảng cách liên kết ECM đối với nó,” S Manasa Veena, nghiên cứu sinh tiến sĩ tại BE và tác giả đầu tiên giải thích.
Để bắt chước sự liên kết integrin-ECM, nhóm nghiên cứu đã xây dựng một mảng các dấu nano vàng được ngăn cách bởi các khoảng cách khác nhau (35, 50 và 70 nm) và cho phép các tế bào ung thư xâm lấn cao bám vào chúng. Sau đó, họ áp dụng sóng siêu âm xung.
Tín dụng: Nano Letters (2025). DOI: 10.1021 / acs.nanolett.4c05858
Khi siêu âm được áp dụng cho các tế bào ung thư phát triển trên nền tảng 50 nm và 70 nm, màng tế bào của chúng được phát hiện là giãn ra do lực tác dụng bởi một protein sợi gọi là myosin. Nhiều canxi ngoại bào sau đó được bơm vào tế bào chất, làm hỏng ty thể và thúc đẩy chết tế bào. Tuy nhiên, khoảng cách giảm (35 nm) đã ngăn cản các tế bào liên kết hiệu quả hơn với các chấm nano và tạo ra đủ lực myosin để kích hoạt chết tế bào.
“Cũng giống như cách chúng ta chạm vào bề mặt để cảm nhận kết cấu, các tế bào ung thư cần 'kẹp' ECM bằng cách áp dụng lực myosin để cảm nhận kiến trúc ECM”, Tijore giải thích.
Nhóm nghiên cứu nhận ra rằng nếu có một cách để tăng khoảng cách này hoặc bắt chước tác dụng của nó, các tế bào ung thư cũng có thể đáp ứng tốt hơn với các phương pháp điều trị khác.
“Trong khi thực hiện những thí nghiệm này, chúng tôi tình cờ tìm thấy tài liệu về một loại thuốc gọi là cilengitide,” Veena giải thích. Thuốc hoạt động bằng cách ngăn chặn liên kết integrin-ECM. “Đây là một trong những loại thuốc được nghiên cứu rộng rãi nhất và đã được thử nghiệm lâm sàng giai đoạn III, nhưng nó đã thất bại.”
 Tín dụng: Nano Letters (2025). DOI: 10.1021 / acs.nanolett.4c05858
Tín dụng: Nano Letters (2025). DOI: 10.1021 / acs.nanolett.4c05858Sử dụng cùng một thiết lập, nhóm nghiên cứu quyết định kiểm tra điều gì sẽ xảy ra khi liều cilengitide rất thấp – thấp hơn khoảng 1.000 lần so với được sử dụng trong các thử nghiệm – được sử dụng cùng với điều trị siêu âm.
“Khi liều lượng rất thấp, không có đủ phân tử thuốc để liên kết tất cả các thụ thể integrin. Tế bào ung thư bây giờ bắt đầu nghĩ rằng khoảng cách 35 nm đã tăng lên”, Tijore giải thích. “Chúng tôi đang đánh lừa tế bào ung thư nghĩ rằng khoảng cách đã thay đổi. Bây giờ tế bào bắt đầu phát triển lực myosin, bơm nhiều canxi hơn vào bên trong, và điều này kích hoạt tiêu diệt tế bào ung thư”.
Nhóm của Tijore đã hợp tác với các bác sĩ lâm sàng để thử nghiệm phương pháp kết hợp này trên các mẫu mô ung thư miệng.
“Ung thư miệng là một vấn đề lớn ở tiểu lục địa Ấn Độ. Có rất nhiều sự lắng đọng ECM, dẫn đến sưng và viêm… một sự nghẹt thở cực độ của vi môi trường khối u”, ông nói. “Đây là những gì chúng tôi hiện đang làm việc.”
Tôi là phiên bản 2.0 của bản thân sau ung thư
Tôi tin rằng ung thư xảy ra với tôi là có lý do, và đó là một phần trong kế hoạch cho cuộc sống của tôi.

LaShae Rolle, MPH, BS, CPH
Mặc dù không có tiền sử ung thư vú trong gia đình tôi, nhưng khi tôi 10 tuổi, bác sĩ nhi khoa của tôi đã giới thiệu cho tôi cách tự kiểm tra vú, vì vậy tôi sẽ trở nên quen thuộc với vú của mình và học cách phát hiện bất kỳ thay đổi bất thường nào khi tôi già đi. Tôi nhớ cô ấy nói với tôi rằng đây là một bài tập đặc biệt quan trọng cần thực hiện thường xuyên vì gần một phần tư phụ nữ Bahamas được chẩn đoán mắc bệnh ung thư vú được phát hiện là người mang đột biến gen BRCA1 / 2. 1 Những lời đó gắn bó với tôi cho đến tuổi trưởng thành, và tôi tin rằng có thể đã cứu mạng tôi.
Vào tháng 2 năm 2024, tôi đang làm việc để lấy bằng tiến sĩ về khoa học phòng ngừa và sức khỏe cộng đồng tập trung vào nghiên cứu phòng chống ung thư tại Trường Y Đại học Miami Miller, Khoa Khoa học Y tế Công cộng và Trung tâm Ung thư Toàn diện Sylvester, khi tôi tìm thấy một khối u ở vú phải của mình. Tôi chỉ mới 26 tuổi, và không có tiền sử gia đình hoặc các yếu tố nguy cơ khác được biết đến đối với ung thư vú, ban đầu tôi không lo lắng; Chỉ khoảng 1% tất cả các bệnh ung thư vú được chẩn đoán ở phụ nữ dưới 30 tuổi. 2 Nhưng với tư cách là một nhà nghiên cứu ung thư quan tâm đến việc nghiên cứu cách căn bệnh này ảnh hưởng đến các cá nhân trong nhóm dân tộc thiểu số, tôi ngay lập tức đến trung tâm sức khỏe sinh viên để kiểm tra vú lâm sàng, sau đó là chụp X-quang tuyến vú và sau đó là siêu âm.
Kết quả hình ảnh cho thấy tôi có nhiều khối u ở các góc phần tư khác nhau của vú phải. Sinh thiết mô của các khối u dẫn đến chẩn đoán ung thư vú đa tâm dương tính, HER2 âm tính, thụ thể estrogen giai đoạn IIB. Mặc dù tôi đã chuẩn bị cho khả năng này từ khi còn nhỏ, và đã siêng năng khám vú lâm sàng ngoài việc tự kiểm tra vú, tôi chưa bao giờ mong đợi được chẩn đoán ung thư vú ở độ tuổi trẻ như vậy, và tin tức thật tàn khốc. May mắn thay, tôi đã xét nghiệm âm tính với tất cả các đột biến gen di truyền, bao gồm cả đột biến BRCA1/2.
Kiểm soát
Khi cú sốc của chẩn đoán biến mất, tôi bắt đầu kiểm soát các bước tiếp theo. Tôi biết khi còn là một phụ nữ trẻ, tôi có thể sẽ phải đưa ra một số quyết định có khả năng thay đổi cuộc sống. Tôi đã đặt lịch hẹn với một bác sĩ phẫu thuật ung thư để thảo luận về các lựa chọn điều trị của mình và biên soạn một danh sách các câu hỏi để hỏi cô ấy trước khi chúng tôi gặp nhau. Đứng đầu danh sách là một câu hỏi về việc ung thư và cách điều trị nó có thể ảnh hưởng đến khả năng sinh sản của tôi như thế nào. Nhưng trước khi tôi có thể đi đến câu hỏi, bác sĩ ung thư của tôi đã nêu vấn đề với tôi. Tôi sẽ cần phẫu thuật để cắt bỏ vú phải, sau đó là hóa trị và xạ trị, cô nói. Tôi biết phác đồ hóa trị mà cô ấy đề nghị, bao gồm paclitaxel và cyclophosphamide, sẽ khiến khả năng sinh sản của tôi gặp rủi ro. Trong tích tắc, tôi phải quyết định xem tôi có muốn có con trong tương lai hay không và tôi sẵn sàng trải qua những thủ tục nào để thực hiện điều đó.
Sau khi tìm hiểu về các lựa chọn điều trị của tôi cho cả ung thư và bảo tồn khả năng sinh sản của tôi, tôi quyết định thu hoạch trứng và đông lạnh, và tôi hy vọng một ngày nào đó sự lựa chọn đó cho phép tôi sinh ra một đứa trẻ.
Theo đuổi sự nghiệp nghiên cứu ung thư
Bây giờ tôi đã hoàn thành tất cả các phương pháp điều trị ung thư, và tôi rất vui mừng khi nói rằng tôi không bị ung thư. Trở thành một người sống sót sau ung thư đã cho tôi góc nhìn mới về cách căn bệnh này ảnh hưởng đến bệnh nhân và trải nghiệm này đã khiến tôi càng đam mê theo đuổi sự nghiệp nghiên cứu ung thư, đặc biệt là để hiểu rõ hơn về cách căn bệnh này tác động đến những người trẻ tuổi và những người thiểu số chưa được phục vụ.
Bởi vì tôi tin tưởng mạnh mẽ vào tầm quan trọng của việc tham gia vào các thử nghiệm lâm sàng, ngoài việc theo đuổi nghiên cứu của riêng mình, tôi đã đăng ký vào Nghiên cứu Ung thư Phụ nữ Caribe (https://hboclab.com/index.php/project/caribbean-womens-cancer-study/), theo dõi những phụ nữ được chẩn đoán mắc bệnh ung thư vú xâm lấn đến từ Bahamas, Barbados, Quần đảo Cayman, Dominica, Haiti, Jamaica và Trinidad và Tobago. Nghiên cứu đang điều tra các yếu tố gây ung thư vú và sự thay đổi các yếu tố nguy cơ liên quan đến sức khỏe sinh sản ở nhóm dân số này. Tôi cũng đang tham gia vào một nghiên cứu kiểm tra tác động của ung thư đối với sức khỏe tâm thần của những người sống sót.
Tạo ra tác động tích cực
Được chẩn đoán mắc bệnh ung thư đã khiến tôi nhận ra rằng đây không phải là một căn bệnh chỉ giới hạn ở những người lớn tuổi. Tất cả chúng ta đều có khả năng dễ bị tổn thương bởi các yếu tố nguy cơ di truyền và môi trường của nó — và chỉ đơn giản là xui xẻo. Tôi không biết tại sao tôi bị ung thư. Tôi còn trẻ và tôi luôn khỏe mạnh. Nhưng tôi không lãng phí thời gian để đặt câu hỏi “tại sao lại là tôi?”
Mặc dù mục tiêu của tôi luôn là làm việc trong lĩnh vực nghiên cứu ung thư, nhưng mắc bệnh ung thư đã củng cố mục đích sống của tôi là giúp đỡ những người sống sót khác và tạo ra tác động tích cực đến thế giới. Tôi tin rằng ung thư xảy ra với tôi là có lý do, và đó là một phần trong kế hoạch cho cuộc sống của tôi. Ung thư cũng đã khiến tôi trở thành một phiên bản tốt hơn của chính mình. Tôi gọi nó là phiên bản 2.0 của tôi.
Kinh nghiệm của tôi với bệnh ung thư đã nhắc nhở tôi về một câu ngạn ngữ cũ: “Bạn chỉ sống một lần, nhưng nếu bạn làm đúng, một lần là đủ.” Tôi dự định làm đúng.