Liponucleotides được phát hiện về khả năng giảm tổn thương giai đoạn muộn của Viêm phổi cấp do virus
Liponucleotides: Hứa hẹn và Không được biết đến như một phương pháp điều trị mới lạ cho ARDS
Chi F. Hung, MD (1) và Gustavo Matute-Bello, MD (1,2)
Từ (1) Trung tâm Sinh học Phổi, Phòng Y học Phổi và Chăm sóc Phê bình,
Khoa of Medicine, University of Washington, Seattle, Washington, and (2) Medical
Research Service, VA Puget Sound Healthcare System, Seattle, Washington, United States of
America
Gustavo Matute-Bello, MD
University of Washington – Medicine
850 Republican Street Box 358052
Seattle, Washington, Hoa Kỳ
T: (206) 897-1557 F: (206) 616-9446
E: matuteb@uw.edu
Liponucleotide
Cytidine-diphosphate diacylglycerol (CDP-DG) là tiền chất để sinh tổng hợp nhiều phospholipid sinh học bao gồm PI, PG và PS. CDP-DG được tạo ra trong các con đường trao đổi chất thông qua phản ứng của cytidine 5′-triphosphate và PA giải phóng một nhóm phosphate. Các phospholipid gốc glycerophosphat khác nhau là thành phần chính của màng sinh học. Các phospholipid dựa trên glycerophosphat này được tìm thấy trong nhiều màng sinh học dưới dạng phospholipid biến đổi nhóm đầu bao gồm PG, cardiolipin, PE, PS và PA.
Liu, X., Yin, Y., Wu, J. và cộng sự. Cấu trúc và cơ chế của enzym tổng hợp liponucleotide nội màng trung tâm sinh tổng hợp phospholipid.
Mặc dù có những tiến bộ đáng kể trong quản lý bệnh nhân ARDS, tỷ lệ mắc và tử vong do ARDS vẫn ở mức cao (1).
Nhiễm trùng đường hô hấp , bao gồm cả những bệnh do vi rút mới nổi gây ra, là một yếu tố nguy cơ lâm sàng chính của ARDS. Cuộc đấu tranh liên tục của chúng tôi chống lại đại dịch COVID làm nổi bật gánh nặng xã hội do hội chứng này gây ra và sự cần thiết quan trọng đối với các chiến lược mới trong phòng ngừa và
quản lý ARDS.
Sinh học của tế bào biểu mô phế nang loại II (AEC II) đã được quan tâm đáng kể do vai trò của chúng trong một số con đường liên quan đến sinh lý bệnh ARDS. Nhiễm trùng trực tiếp và viêm cục bộ có thể dẫn đến rối loạn chức năng tế bào trong tế bào AEC II, dẫn đến suy giảm sự thanh thải dịch phế nang , tăng tính thấm của phế nang và suy giảm khả năng tái tạo của biểu mô bị thương (2).
AEC II cũng là nguồn chủ yếu của các thành phần chất hoạt động bề mặt bao gồm protein và phospholipid. Trong ARDS, những xáo trộn trong thành phần của các chất hoạt động bề mặt và các đặc tính lý sinh của chúng làm trầm trọng thêm sự biến dạng trong sinh lý phổi (3). Hơn nữa, chất hoạt động bề mặt cạn kiệt bằng cách rửa nước muối nối tiếp là một mô hình thử nghiệm đã được thiết lập tốt của ARDS (được xem xét trong
(4)). Phosphatidylcholine (PC) và phosphatidylglycerol (PG) là một trong số các phospholipid bị giảm đáng kể trong các chất hoạt động bề mặt phổi trong ARDS (3). Thật vậy, trong mô hình chuột bị ARDS do nhiễm cúm H1N1 (IAV), AEC II có biểu hiện sinh tổng hợp PC bị lỗi (5).
Đây, Rosas et al. đã kiểm tra giả thuyết rằng việc bổ sung liponucleotide
( LPN) qua đường tiêm ở chuột bị nhiễm IAV sẽ làm giảm tổn thương phổi cấp tính (ALI) bằng cách đảo ngược sự
tổng hợp phospholipid bị lỗi trong AEC IIs (6). LPN cụ thể được thử nghiệm là cytidine-5′-diphosphocholine
(CDP-Cho), chất trung gian trong quá trình sinh tổng hợp PC từ choline, có hoặc không có sự kết hợp của một LPN khác, CDP-diacylglycerol (CDP-DAG). CDP-Cho đã thể hiện
các đặc tính bảo vệ thần kinh trong các mô hình tiền lâm sàng của bệnh thiếu máu cục bộ não cấp tính và mãn tính, tuy nhiên
lợi ích của nó trong các thử nghiệm lâm sàng vẫn chưa được chứng minh cho đến nay (7, 8). CDP-Cho cũng được sử dụng trong quản lý bệnh tăng nhãn áp để làm chậm sự suy giảm thị lực và trong một số trường hợp
suy giảm nhận thức / mất trí nhớ ở người lớn. Người ta cho rằng CDP-Cho nhanh chóng được dị hóa thành cytidine
và choline khi tiêm, với một phần đáng kể choline mới tạo ra được
gan hấp thụ , do đó giảm thiểu hoạt động cholinergic của CDP-Cho. Thật vậy, độc tính của nó trên động vật là
tối thiểu (LD50 4.600 mg / kg ở chuột theo đường tĩnh mạch và 8g / kg ở chuột theo đường ruột ) (7). CDP-Cho được bán dưới dạng thực phẩm chức năng (citicoline) ở Mỹ và được kê đơn ở các nơi khác trên thế giới. Tính khả dụng thương mại và đặc điểm độc tính thuận lợi của CDP-Cho làm cho nó trở thành
một ứng cử viên dược lý hấp dẫn để áp dụng trong điều trị ARDS.
Rosas và cộng sự. báo cáo phát hiện những cải thiện đáng kể về các thông số sinh lý ở chuột nhiễm IAV được bổ sung LPN đường tiêm. LPNs làm giảm giảm oxy máu, phù phổi, và các biện pháp mô học về tổn thương phổi 6 ngày sau khi cấy vi rút (“ngày sau khi cấy”, dpi). Hiệu quả được quan sát thấy khi sử dụng LPNs như một biện pháp dự phòng sau phơi nhiễm (hàng ngày trong 5 ngày) hoặc dưới dạng một liều duy nhất ở 5 dpi. Hơn nữa, các phép đo về tình trạng viêm phế nang bao gồm số lượng đại thực bào và bạch cầu trung tính BALF, và mức chemokine và cytokine rửa phế quản , tất cả đều giảm hoặc thay đổi rõ rệt khi sử dụng LPN. Việc sử dụng đồng thời CDP-Cho và CDP-DAG làm tăng tác dụng có lợi của CDP-Cho.
Điều thú vị là LPNs đã không khôi phục thành phần chất hoạt động bề mặt phổi bình thường; đặc biệt, mặc dù mức PC đã được khôi phục như dự đoán dựa trên phân tích lipidomic, nhưng lại giảm các protein hoạt động bề mặt không bị đảo ngược.
Lợi ích của việc bổ sung LPN trong việc ngăn ngừa ARDS trong mô hình tiền lâm sàng này là rất nổi bật, tuy nhiên, báo cáo vẫn để lại một số câu hỏi quan trọng chưa được trả lời. Với tác dụng khiêm tốn đối với thành phần chất hoạt động bề mặt và những cải thiện trong việc đo lường tình trạng viêm, lời giải thích có khả năng nhất cho những tác dụng có lợi được quan sát là điều biến miễn dịch liên quan đến LPNs. Ngoài ra, LPNs có thể ảnh hưởng đến tái tạo biểu mô phế nang, mặc dù điều này không
được đánh giá trong báo cáo của họ. Cơ chế mà LPNs ngăn chặn tình trạng viêm phế nang trong IAV nhiễm trùng vẫn chưa rõ ràng. Vì LPNs được sử dụng một cách hệ thống, ảnh hưởng của LPNs đối với chứng viêm hệ thống cũng sẽ rất quan trọng để hiểu. Các tác dụng có lợi quan sát
được có liên quan đến con đường kháng viêm cholinergic không? Giảm tổn thương phổi cấp tính được thấy
ở CDP-Cho đơn độc hoặc kết hợp với CDP-DAG, nhưng không phải CDP-DAG đơn thuần. CDP-Cho và chất
choline dị hóa của nó có thể có hoạt tính chủ vận trên các thụ thể cholinergic trên các tế bào tác động có liên quan.
Kích thích cholinergic của các tế bào hiệu ứng miễn dịch, ví dụ truyền tín hiệu qua tiểu đơn vị 7 của
thụ thể nicotinic acetylcholine trên đại thực bào, ngăn chặn sản xuất cytokine và đã
cho thấy làm giảm sự rò rỉ mao mạch ở các mô hình động vật bị nhiễm trùng huyết (9-11).
Điều tò mò là việc sử dụng choline và cytidine triphosphate (CTP) trong mô hình IAV
không có tác dụng có lợi, trong khi CDP-Cho dẫn đến cải thiện mặc dù CDP-Cho được
cho là nhanh chóng bị dị hóa thành choline và cytidine trong khoang mạch máu trước khi
sự hấp thu của các tế bào đích. Mô tả tốt hơn về dược động học của CDP-Cho in vivo sẽ
giúp làm sáng tỏ câu hỏi hóc búa này. Ngoài ra, việc sử dụng đồng thời CDP-Cho và CDPDAG hàng ngày sau khi cấy IAV dẫn đến hiệu giá vi rút từ
đồng nhất phổi tăng lên đáng kể so với điều trị bằng nước muối hoặc chỉ CDP-Cho ở dpi 2 và 4. Điều gì là
Hiệu giá vi rút tăng cường trong nhiễm IAV sớm có nghĩa là trong thực hành lâm sàng sẽ phải được
xem xét cẩn thận . Cuối cùng, báo cáo tập trung vào mô hình IAV của ARDS. Liệu CDP-Cho có
những lợi ích tương tự trong các mô hình ARDS lây nhiễm và không lây nhiễm khác hay không vẫn chưa được xác định.
Đại dịch COVID-19 chết người đã tạo ra một nhu cầu cấp thiết để điều chỉnh các phương pháp điều trị đã được thiết lập trong
các điều kiện khác để sử dụng trong việc quản lý COVID-19. Thuốc kháng vi-rút, steroid, sinh học và
các chất ức chế miễn dịch khác đã được thử nhưng một số liệu pháp điều trị đã được chứng minh lâm sàng đã được
xác định. Trong khi thế giới chờ đợi việc triển khai rộng rãi các chương trình tiêm chủng,
các liệu pháp mới nhằm ngăn chặn sự phát triển của ARDS sẽ tiếp tục cần thiết. Mặc dù điều này
báo cáo chỉ thiết lập một bằng chứng về khái niệm cho việc sử dụng LPNs để ngăn ngừa ARDS sau
khi tiếp xúc với IAV , kết quả nổi bật đã đặt CDP-Cho như một ứng cử viên trêu ngươi cho một thử nghiệm lâm sàng trong
để phòng ngừa và có lẽ là điều trị ARDS do vi rút gây ra, với khả năng ứng dụng vượt quá giới hạn của đại dịch hiện tại.
Tài liệu tham khảo
1. Bellani G, Laffey JG, Pham T, Fan E, Brochard L, Esteban A, Gattinoni L, van Haren F,
Larsson A, McAuley DF, Ranieri M, Rubenfeld G, Thompson BT, Wrigge H, Slutsky AS, Pesenti
A , Nhà điều tra ftLS, Nhóm tET. Dịch tễ học, các mô hình chăm sóc và tỷ lệ tử vong cho bệnh nhân
mắc hội chứng suy hô hấp cấp tính tại các đơn vị chăm sóc đặc biệt ở 50 quốc gia. JAMA.
2016; 315 (8): 788-800. doi: 10.1001 / jama.2016.0291.
2. Huppert LA, Matthay MA, Ware LB. Cơ chế bệnh sinh của
Hội chứng suy hô hấp cấp tính . Semin Respir Crit Care Med. 2019; 40 (1): 31-9. Epub 2019/05/07. doi: 10.1055 / s0039-1683996. PubMed PMID: 31060086; PMCID: PMC7060969.
3. Gunther A, Siebert C, Schmidt R, Ziegler S, Grimminger F, Yabut M, Temmesfeld B,
Walmrath D, Morr H, Seeger W. Các thay đổi chất hoạt động bề mặt trong viêm phổi nặng,
hội chứng suy hô hấp cấp và phù phổi do tim. Am J Respir Crit Care Med. 1996; 153 (1): 176-
84. Tập 1996/01/01. doi: 10.1164 / ajrccm.153.1.8542113. PubMed PMID: 8542113.
4. Matute-Bello G, Frevert CW, Martin TR. Mô hình động vật của chấn thương phổi cấp tính. Am J
Physiol Tế bào phổi Mol Physiol. 2008; 295 (3): L379-99. Epub 2008/07/16. doi:
10.1152 / ajplung.00010.2008. PubMed PMID: 18621912; PMCID: PMC2536793.
5. Hofer CC, Woods PS, Davis IC. Sự lây nhiễm của chuột với vi rút cúm A / WSN / 33 (H1N1)
làm thay đổi kiểu hình tế bào phế nang loại II. Am J Physiol Tế bào phổi Mol Physiol. 2015; 308 (7): L628-38.
Tập 2015/01/18. doi: 10.1152 / ajplung.00373.2014. PubMed PMID: 25595651; PMCID:
PMC4385990.
6. Rosas LE, Doolittle LM, Joseph LM, El-Musa H, Novotny MV, Hickman-Davis JM, Hite
RD, Davis IC. Dự phòng và điều trị bằng Liponucleotide sau phơi nhiễm làm giảm ARDS trong
Trang 6 của 7
Bài báo AJRCMB trên Báo chí. Được xuất bản ngày 12 tháng 3 năm 2021 với tên 10.1165 / rcmb.2021-0110ED
Bản quyền © 2021 của Hiệp hội Lồng ngực Hoa Kỳ
Chuột nhiễm Cúm. Am J Respir Cell Mol Biol [trực tuyến trước bản in] ngày 19 tháng 2 năm 2021;
https://www.atsjournals.org/doi/abs/10.1165/rcmb.2020-0465OC.
7. Đau buồn P. Đặc tính bảo vệ thần kinh của citicoline: sự thật, nghi ngờ và các vấn đề chưa được giải quyết.
Thuốc thần kinh trung ương. 2014; 28 (3): 185-93. Tập 2014/02/08. doi: 10.1007 / s40263-014-0144-8.
PMID PubMed : 24504829; PMCID: PMC3933742.
8. Marti-Carvajal AJ, Valli C, Marti-Amarista CE, Sola I, Marti-Fabregas J, Bonfill Cosp X. Citicoline
để điều trị cho những người bị đột quỵ do thiếu máu cục bộ cấp tính. Cochrane Database Syst Rev.
2020; 8: CD013066. Tập phim 2020/08/30. doi: 10.1002 / 14651858.CD013066.pub2. PubMed PMID:
32860632.
9. Peter C, Schmidt K, Hofer S, Stephan M, Martin E, Weigand MA, Walther A. Ảnh hưởng của
physostigmine đối với sự thay đổi vi tuần hoàn trong quá trình giảm nội độc tố trong máu thực nghiệm. Sốc.
2010; 33 (4): 405-11. Tập phim 2010/04/22. doi: 10.1097 / SHK.0b013e3181b77e82. PubMed PMID:
20407407.
10. Saeed RW, Varma S, Peng-Nemeroff T, Sherry B, Balakhaneh D, Huston J, Tracey KJ,
Al-Abed Y, Metz CN. Kích thích cholinergic ngăn chặn sự kích hoạt tế bào nội mô và
tuyển dụng bạch cầu trong quá trình viêm. J Exp Med. 2005; 201 (7): 1113-23. Epub 2005/04/06. doi:
10.1084 / jem.20040463. PMID PubMed: 15809354; PMCID: PMC2213139.
11. Tracey KJ. Sinh lý học và miễn dịch học của con đường kháng viêm cholinergic. J
Clin Đầu tư. 2007; 117 (2): 289-96. Epub 2007/02/03. doi: 10.1172 / JCI30555. PubMed PMID:
17273548; PMCID: PMC1783813.
https://www.atsjournals.org/doi/pdf/10.1165/rcmb.2021-0110ED
Các nhà nghiên cứu hy vọng phương pháp điều trị này một ngày nào đó có thể giúp những người bị nhiễm cúm và các nguyên nhân tiềm ẩn khác của ARDS, bao gồm cả SARS-CoV-2.
Các nhà nghiên cứu hy vọng phương pháp điều trị này một ngày nào đó có thể giúp những người bị nhiễm cúm và các nguyên nhân tiềm ẩn khác của ARDS, bao gồm cả SARS-CoV-2.
Ảnh: Shutterstock.com
Tháng tư27 ,Năm 2021
Một phương pháp điều trị mới có thể giúp bệnh nhân COVID-19 không sử dụng máy thở
Ở chuột, liệu pháp dựa trên các phân tử tự nhiên giúp cải thiện chức năng phổi
ảnh: Emily CaldwellTheo dõi tôi trên Twitter(mở trong cửa sổ mới) Thêm tôi trên LinkedIn(mở trong cửa sổ mới)
Emily Caldwell
Tin tức bang Ohio
caldwell.151@osu.edu
Một phương pháp điều trị mới là một trong những phương pháp điều trị đầu tiên được biết đến để giảm mức độ nghiêm trọng của hội chứng suy hô hấp cấp tính do cúm ở động vật, theo một nghiên cứu mới.
Thử nghiệm trên những con chuột bị nhiễm cúm liều cao cho thấy phương pháp điều trị này có thể cải thiện chức năng phổi ở những con chuột bị bệnh nặng và ngăn chặn sự tiến triển của bệnh ở những con chuột đã được điều trị trước sau khi bị nhiễm cúm.
Hy vọng rằng nó cũng có thể giúp những người bị nhiễm cúm và các nguyên nhân tiềm ẩn khác của hội chứng suy hô hấp cấp tính (ARDS) như nhiễm trùng SARS-CoV-2.
Các tế bào cụ thể ở chuột ít có khả năng tạo ra các phân tử quan trọng sau khi cúm xâm nhập vào phổi, làm giảm khả năng sản sinh ra một chất gọi là chất hoạt động bề mặt giúp phổi giãn nở và co lại. Sự thiếu hụt chất hoạt động bề mặt có liên quan đến ARDS, một căn bệnh nghiêm trọng đến mức thường phải thở máy trong ICU.
Ian Davis
Các nhà nghiên cứu đã bỏ qua quá trình bị chặn ở chuột bằng cách đưa lại các phân tử bị thiếu một mình hoặc kết hợp dưới dạng điều trị tiêm hoặc uống. Kết quả: nồng độ oxy trong máu được bình thường hóa và giảm viêm trong phổi chuột – những tác động có thể khiến một người đủ khỏe để xuất viện.
“Điều quan trọng và ấn tượng nhất trong nghiên cứu này là thực tế là chúng ta có những lợi ích ngay cả khi chúng ta điều trị muộn trong quá trình bệnh. Nếu chúng tôi có thể phát triển một loại thuốc dựa trên những phát hiện này, bạn có thể đưa ai đó sắp phải thở máy và chấm dứt hoàn toàn việc đó ”, Ian Davis , giáo sư khoa học thú y tại Đại học Bang Ohio và là tác giả cao cấp của nghiên cứu cho biết. “Không có gì ngoài kia có thể làm được điều này đối với ARDS sẽ đưa họ trở lại mức độ đó, và chắc chắn không phải đối với bệnh cúm.”
ARDS cũng có thể do nhiễm trùng, ung thư, chấn thương và nhiều bệnh khác. Mặc dù liệu pháp này đã được thử nghiệm trong bối cảnh bệnh cúm, Davis cho biết việc phụ thuộc vào việc sửa chữa chức năng tế bào bị hỏng ở vật chủ thay vì tiêu diệt vi rút cho thấy nó có tiềm năng điều trị hầu như bất kỳ tổn thương phổi nào.
Nghiên cứu được công bố trực tuyến gần đây trên Tạp chí Sinh học Phân tử và Tế bào Hô hấp Hoa Kỳ .
Phương pháp điều trị thử nghiệm bao gồm các phân tử được gọi là liponucleotide, là chất cần thiết để tạo ra chất hoạt động bề mặt trong phổi. Davis đã phân tích các tế bào phổi từ những con chuột bị nhiễm cúm và xác định rằng con đường sản xuất chất hoạt động bề mặt đã bị gián đoạn, với một trong hai loại liponucleotide cần thiết hoàn toàn không thể phát hiện được.
“Suy nghĩ trước đây cho rằng lý do có ít chất hoạt động bề mặt hơn ở những con chuột mắc bệnh ARDS liên quan đến cúm là do các tế bào đang chết. Theo một số cách, khiếm khuyết này tốt hơn – nếu tế bào đang chết, bạn không thể làm gì nhiều, nhưng nếu có vấn đề với quá trình trao đổi chất của tế bào, có lẽ bạn có thể sửa chữa nó, ”Davis nói.
Và sửa chữa nó – ở chuột – ông đã phát triển các liệu pháp chứa phân tử liponucleotide bị thiếu một mình hoặc kết hợp với một hoặc hai phân tử khác.
Davis và các đồng nghiệp đã cấy vào chuột những con chuột bị cúm H1N1 liều cao và sau đó điều trị một số con chuột bằng liponucleotide một lần mỗi ngày trong năm ngày và những con khác chỉ một lần trong năm ngày sau khi tiếp xúc. Những con chuột được điều trị hàng ngày được bảo vệ khỏi bị ốm nặng, và những con chuột bị bệnh rất nặng được điều trị vào ngày thứ năm, những con chuột bị mất oxy trong máu nghiêm trọng và viêm phổi gây ra ARDS, đã cho thấy sự cải thiện đáng kể.
“Rõ ràng đó là những gì bạn cần ở một người bị cúm nặng – chúng tôi muốn đưa một người đã ở trong ICU và giúp họ ra khỏi bệnh nhanh hơn, hoặc đi đến ICU ngay từ đầu,” Davis nói.
Liponucleotide không giết được vi rút cúm – đó là điểm chính.
“Tôi luôn quan tâm đến việc tìm kiếm các liệu pháp mới để điều trị chấn thương phổi,” anh nói. “Vấn đề với thuốc chống vi-rút là bạn có thể cần một loại thuốc khác nhau cho mỗi loại vi-rút. Ngoài ra, nhiều loại vi-rút có thể nhanh chóng biến đổi để trở nên kháng các loại thuốc này.
“Cách tiếp cận của chúng tôi là cố định bệnh nhân. Một khi virus đã gây ra vết thương – tình trạng viêm – nó không thực sự quan trọng nếu nó ở lại hay biến mất. ”
Vẫn còn rất nhiều điều để học hỏi. Các tác nhân này có tác dụng chống viêm mạnh, nhưng không khôi phục hoàn toàn quá trình sản xuất chất hoạt động bề mặt – và Davis không chắc tại sao lại như vậy. Các nghiên cứu cho đến nay chỉ dựa trên những phát hiện ở một loại tế bào phổi, nhưng các nhà khoa học chưa xác nhận rằng những tế bào đó là những tế bào phản ứng với liệu pháp – bất kỳ số lượng tế bào khác trong hệ thống miễn dịch, mạch máu hoặc tim cũng có thể đóng một vai trò.
Mặc dù vẫn chưa biết, Davis nói rằng do các liponucleotide bị thiếu tự nhiên tồn tại trong động vật có vú, bao gồm cả con người, chúng được coi là an toàn và không có khả năng gây tác dụng phụ, ngay cả khi chúng không được sử dụng trong cơ thể.
Quỹ Đổi mới Bang Ohio đã nộp bằng sáng chế bao gồm phạm vi khám phá của Davis, cũng có thể mở rộng cho những bệnh nhân bị các dạng tổn thương phổi khác gây viêm và giảm nồng độ oxy trong máu.
Công việc này được hỗ trợ bởi Viện Tim, Phổi và Máu Quốc gia.
Các đồng tác giả bao gồm Lucia Rosas, Lauren Doolittle, Lisa Joseph, Hasan El-Musa và Judy Hickman-Davis thuộc Đại học Thú y Bang Ohio; Michael Novotny từ Cleveland Clinic; và Duncan Hite từ Đại học Cincinnati.
source: https://news.osu.edu/a-new-treatment-that-might-keep-covid-19-patients-off-the-ventilator/
Các chất tương tự liponucleotide gây độc tế bào : I. Tổng hợp hóa học các chất tương tự CDP-diacylglycerol có chứa gốc arabinoside cytosine ☆
Được tôn vinh để tưởng nhớ Tiến sĩ Surya P. Srivastava.
Liên kết tác giả mở bảng điều khiển lớp phủJG Turcotte S.P. Srivastava †WA Meresak B.A. Rizkalla F. Louzon T.P. Wunz
https://doi.org/10.1016/0005-2760(80)90110-1Nhận quyền và nội dung
Cytidine và deoxycytidine diphosphate diacylglycerol là các liponucleotide chuyển hóa, là chất nền để sinh tổng hợp một số loại phosphoglyceride của tế bào. Ngoài chức năng sinh hóa thiết yếu của chúng, liponucleotide có thể được coi là duy nhất theo quan điểm của cấu trúc phân tử (lipid, phốt pho, đường, các đơn chất dị vòng) và các đặc tính lý sinh. Do đó, liponucleotide đã được nghiên cứu như những mô hình khả thi để thiết kế và phát triển thuốc chống ung thư.
Quá trình tổng hợp hóa học của một số chất tương tự liponucleotide của cytidine diphosphate diacylglycerol (CDPdiacylglycerol / dCDPdiacylglycerol) có chứa gốc 1-β- d -arabinofuranosyl được thực hiện với mục đích đánh giá hoạt tính chống khối u của các hợp chất này. Các chất tương tự được tổng hợp bằng phản ứng của 1-β- d-arabinofuranosylcytosine-5 ‘- (hydro morpholinophosphonate): N, N’-dicyclohexyl-4-morpholine carboxamidine (1: 1) trong pyridine với axit phosphatidic có nguồn gốc từ trứng, axit phosphatidic tổng hợp hoặc các chất tương tự tổng hợp của axit phosphatidic. Sản lượng của các chất tương tự liponucleotide sau khi tinh chế là xấp xỉ. 25–40%. Mặc dù sản lượng phản ứng không được tối ưu hóa, nhưng sự ngưng tụ của axit phosphatidic và nucleotide thể hiện một cách tiếp cận tổng hợp quy mô phòng thí nghiệm hiệu quả đối với liponucleotide, đặc biệt khi axit phosphatidic thu được từ các nguồn tự nhiên hoặc bằng phương pháp bán tổng hợp và khi 5′-nucleotide có thể được tổng hợp trực tiếp ( nghĩa là không sử dụng các nhóm bảo vệ) khỏi các nucleoside tiền chất.
Ảnh hưởng của CDP-choline uống lên nồng độ choline và uridine trong huyết tương ở người
RJ Wurtman 1, M Regan , Tôi Ulus , L Yu
Chi nhánh mở rộng
PMID: 10974208 DOI: 10.1016 / s0006-2952 (00) 00436-6
Mười hai người tăng huyết áp nhẹ nhưng nếu không thì đối tượng nhịn ăn bình thường nhận được mỗi người trong số bốn phương pháp điều trị theo thứ tự ngẫu nhiên: CDP-choline (citicoline; 500, 2000 và 4000 mg) hoặc giả dược uống vào lúc 8 giờ sáng trong bốn ngày điều trị khác nhau. Mười một mẫu huyết tương từ mỗi đối tượng, được lấy ngay trước khi điều trị (8 giờ sáng) và 1-12 giờ sau đó, được xét nghiệm choline, cytidine và uridine. Chấm dứt nhịn ăn vào buổi trưa với việc tiêu thụ bữa trưa nhẹ chứa khoảng 100 mg choline. Choline huyết tương biểu hiện sự gia tăng liên quan đến liều lượng giá trị đỉnh và diện tích dưới đường cong (AUC), vẫn tăng đáng kể, sau mỗi ba liều, tương ứng trong 5, 8 và 10 giờ. Uridine huyết tương tăng đáng kể trong 5-6 giờ sau cả ba liều, tăng 70-90% sau liều 500 mg, và 100-120% sau liều 2000 mg. Không có sự gia tăng nào được ghi nhận khi tăng liều từ 2000 đến 4000 mg. Cytidine huyết tương không thể phát hiện được một cách đáng tin cậy, vì nó có độ trắng ít hơn hai lần, hoặc dưới 100 nM, ở tất cả các liều. Uridine được biết là đi vào não và được chuyển đổi thành UTP; hơn nữa, chúng tôi phát hiện ra rằng uridine được chuyển đổi trực tiếp thành CTP trong các tế bào PC-12 có nguồn gốc tế bào thần kinh. Do đó, có vẻ như các chất nền tuần hoàn mà qua đó citicoline uống làm tăng tổng hợp phosphatide màng trong não người liên quan đến uridine và choline, chứ không phải cytidine và choline như ở chuột. Uridine được biết là đi vào não và được chuyển đổi thành UTP; hơn nữa, chúng tôi phát hiện ra rằng uridine được chuyển đổi trực tiếp thành CTP trong các tế bào PC-12 có nguồn gốc tế bào thần kinh. Do đó, có vẻ như các chất nền tuần hoàn mà qua đó citicoline uống làm tăng tổng hợp phosphatide màng trong não người liên quan đến uridine và choline, chứ không phải cytidine và choline như ở chuột. Uridine được biết là đi vào não và được chuyển đổi thành UTP; hơn nữa, chúng tôi thấy rằng uridine được chuyển đổi trực tiếp thành CTP trong các tế bào PC-12 có nguồn gốc tế bào thần kinh. Do đó, có vẻ như các chất nền tuần hoàn mà qua đó citicoline uống làm tăng tổng hợp phosphatide màng trong não người liên quan đến uridine và choline, chứ không phải cytidine và choline như ở chuột.
Cytidine 5′-diphosphocholine cải thiện tình trạng tổn thương phổi quá độc trên mô hình chuột sơ sinh
Merih Cetinkaya ,Mehmet Cansev ,Ilker M. Kafa ,Cuneyt Tayman ,Ferhat Cekmez ,Fuat Emre Canpolat ,Turan Tunc &S. Umit Sarici
Nghiên cứu nhi khoa âm lượng 74 , trang26–33 ( 2013 ) Trích dẫn bài viết này
213 Quyền truy cập
14 trích dẫn
6 Altmetric
Số liệuchi tiết
Lý lịch:
Loạn sản phế quản phổi (BPD) là một nguyên nhân quan trọng của bệnh tật. Mục đích của nghiên cứu này là đánh giá tác dụng phòng ngừa của điều trị cytidine 5′-diphosphocholine (CDP-choline) đối với tổn thương phổi do tăng độc tố trên mô hình chuột sơ sinh.
Phương pháp:
Tổng cộng 30 chuột con sơ sinh được chia thành các nhóm chứng, tăng oxy máu và tăng oxy hóa + CDP-choline. Sau khi sinh, chuột con trong nhóm đối chứng được giữ trong không khí trong phòng và được tiêm nước muối, trong khi những con ở nhóm tăng oxy hóa và tăng oxy máu + CDP-choline được tiếp xúc với 95% O 2 và được tiêm nước muối và CDP-choline hàng ngày trong suốt ngày 10 sau sinh , tương ứng. Đánh giá mô bệnh học, số lượng phế nang xuyên tâm, biểu hiện protein màng tế bào, xơ hóa, nồng độ cytokine tiền viêm, mô phổi và dịch rửa phế quản phế nang (BAL) hàm lượng phospholipid và quá trình apoptosis được đánh giá.
Các kết quả:
Tổn thương phổi nặng do tăng oxy máu đã giảm đáng kể khi điều trị CDP-choline. Số lượng phế nang hướng tâm và biểu hiện protein màng cơ thể được phục hồi đáng kể, và số lượng deoxynucleotidyl transferase qua trung gian deoxyuridine triphosphate nick-end gắn nhãn các tế bào dương tính, biểu hiện caspase-3 hoạt động và mức cytokine tiền viêm trong mô đã giảm khi dùng CDP-choline . Hàm lượng phospholipid ở mô phổi và BAL cho thấy sự gia tăng đáng kể sau khi dùng CDP-choline.
Phần kết luận:
Những dữ liệu này cho thấy CDP-choline cải thiện tình trạng tổn thương phổi do tăng oxy trong mô hình chuột sơ sinh. Do đó, có thể gợi ý rằng CDP-choline có thể là một lựa chọn điều trị mới để phòng ngừa BPD.
Chủ yếu
Loạn sản phế quản phổi (BPD) là một nguyên nhân quan trọng gây ra bệnh tật ở trẻ sinh non khiến trẻ phải nhập viện kéo dài, xuất viện với liệu pháp oxy, thường xuyên phải nhập viện với các vấn đề về hô hấp và tăng nguy cơ phát triển thần kinh ( 1 ). Mặc dù BPD có căn nguyên đa yếu tố, nhưng các yếu tố nguy cơ chính đối với sự phát triển BPD bao gồm sinh non, tuổi thai và trọng lượng sơ sinh thấp hơn, nhu cầu bổ sung oxy và hỗ trợ thông khí, nhiễm độc oxy, giảm khả năng bảo vệ chống oxy hóa của vật chủ, còn ống động mạch, và nhiễm trùng trước và sau khi sinh ( 2). Do đó, việc điều trị BPD đang tiến triển có thể gặp nhiều thách thức do sự cân bằng phức tạp giữa các yếu tố nguy cơ góp phần này. Hiệu quả của việc tiêm vitamin A hoặc caffeine, hai phương pháp điều trị thành công được phát triển để ngăn ngừa BPD, được hỗ trợ bởi bằng chứng từ các nghiên cứu ngẫu nhiên, có đối chứng ( 3 ), trong khi nhiều phương pháp điều trị khác nhằm ngăn ngừa BPD đã không chứng minh được việc giảm tỷ lệ BPD ( 2 ). Do đó, các chiến lược mới hơn và các phương pháp tiếp cận dược lý để ngăn ngừa BPD là cần thiết để giảm tỷ lệ mắc và mức độ nghiêm trọng của BPD.
Cytidine 5′-diphosphocholine (CDP-choline), bao gồm cytidine và choline được liên kết bởi một cầu diphosphate, là chất trung gian nội sinh trong quá trình tổng hợp phospholipid màng chính, phosphatidylcholine (PC) ( 4 ). Về mặt định lượng PC là phospholipid quan trọng nhất, chiếm 70–85% tổng số phospholipid hoạt động bề mặt, là thành phần chính của lipid hoạt động bề mặt ( 5). Chức năng chính của chất hoạt động bề mặt là làm giảm sức căng bề mặt ở bề mặt không khí – chất lỏng trong phế nang và các phế quản xa, để thúc đẩy sự giãn nở của phổi trong quá trình kích thích nhằm ngăn ngừa xẹp phổi khi hết hạn. Nó cũng đóng một vai trò quan trọng trong việc bảo vệ vật chủ phổi và điều hòa miễn dịch tại chỗ bằng cách tăng cường sự ổn định của lớp màng nổi trên niêm mạc phế nang, tạo điều kiện thuận lợi cho việc vận chuyển chất nhầy, thể hiện hoạt tính chống oxy hóa với các đặc tính kháng khuẩn / kháng vi-rút ( 5 ). Do sự bất thường của chất hoạt động bề mặt vẫn tồn tại bao gồm sự thiếu hụt định lượng liên tục trong các thành phần chất hoạt động bề mặt, giảm chức năng của chất hoạt động bề mặt nội sinh và tăng lưu lượng chất hoạt động bề mặt ở những trẻ sinh non thở máy có BPD đang tiến triển, liệu pháp surfactant được đề xuất cho thấy lợi ích trong việc phòng ngừa BPD6 ). Ngoài ra, tác dụng có lợi của liệu pháp surfactant bổ sung để phòng ngừa BPD cũng được đánh giá ( 7 ).
Ngoài ra, trong một số nghiên cứu có kết quả mâu thuẫn nhau, CDP-choline được sử dụng đường tiêm với liều 100–300 mg / kg / ngày cho trẻ sinh non để tăng tổng hợp phospholipid ở phổi để làm giảm các triệu chứng của hội chứng suy hô hấp ( 8 , 9 ). Tuy nhiên, theo hiểu biết tốt nhất của chúng tôi, không có nghiên cứu nào đánh giá hiệu quả của CDP-choline trong việc ngăn ngừa BPD. Do đó, mục đích của nghiên cứu thử nghiệm này là để khảo sát tác dụng bảo vệ có thể có của CDP-choline chống lại tổn thương phổi do tăng oxy ở mô hình chuột sơ sinh.
Các kết quả
Không có sự khác biệt đáng kể nào được phát hiện giữa trọng lượng sơ sinh trung bình của chuột con ở nhóm chứng, tăng oxy máu và tăng oxy máu + CDP-choline (tương ứng 5,0 ± 0,4 so với 4,9 ± 0,2 so với 5,0 ± 0,3 g) ( P > 0,05). Tuy nhiên, trọng lượng cơ thể trung bình của chuột con ở nhóm tăng oxy hóa + CDP-choline (15,2 ± 1,2 g) lớn hơn đáng kể so với chuột con ở nhóm tăng oxy hóa (12,2 ± 0,9 g) ( P = 0,02), nhưng không phải ở đối chứng nhóm (17,4 ± 1,6 g; P > 0,05) vào cuối nghiên cứu (ngày sau sinh (P) 10). Trong các quy trình thử nghiệm, hai con chuột con trong nhóm tăng oxy hóa và một con chó con trong nhóm tăng oxy hóa + CDP-choline đã chết. Tuy nhiên, không có sự khác biệt có ý nghĩa giữa hai nhóm này về tỷ lệ sống sót ( P > 0,05).
Mức độ nghiêm trọng của tổn thương phổi được đánh giá giữa cấp độ 1 và 4 bằng xét nghiệm mô bệnh học ( Hình 1a – c và 2 ). Không quan sát thấy sự dày lên của septi phế nang hoặc thâm nhiễm tế bào ở nhóm chứng và nhóm chứng tăng oxy máu + CDP-choline. Điều trị CDP-choline cải thiện đáng kể phân loại mô học của tổn thương phổi so với điều trị nước muối ở nhóm tăng oxy máu ( P = 0,01) ( Hình 1a – c ). Các mặt cắt nhuộm trichrome của Masson cũng cho thấy thâm nhiễm tế bào, phù nề và xơ hóa ở nhóm tăng oxy hóa, điều này không được quan sát thấy rõ ở nhóm chứng và tăng oxy hóa + CDP-choline ( Hình 1d – f ). Số lượng phế nang hướng tâm, phản ánh bởi số lượng phế nang còn nguyên vẹn, cũng lớn hơn đáng kể ở nhóm tăng oxy máu + CDP-choline so với nhóm tăng oxy hóa ( P <0,05) ( Hình 2 ). Mặc dù sự biểu hiện của protein màng tế bào dạng phiến P180 đã giảm ở nhóm tăng oxy hóa, nhưng nó đã được phục hồi bằng cách xử lý CDP-choline ( Hình 1g – i và 2 ). Ngược lại, số lượng tế bào gắn nhãn nick-end deoxynucleotidyl transferase qua trung gian deoxynucleotidyl transferase (TUNEL) –positive trên một đơn vị diện tích ( Hình 3 ) và biểu hiện caspase-3 hoạt động (209,2 ± 13,7% ở nhóm hyperoxia so với 127,9 ± 5,6 % trong nhóm hyperoxia + CDP-choline) ( Hình 4 ) thấp hơn ở nhóm tăng oxy hóa + CDP-choline so với nhóm tăng oxy hóa ( P <0,05). Mức độ β-actin, loại protein được sử dụng làm chất kiểm soát tải protein cho điện di trên gel, không thay đổi giữa các nhóm.
Hình 1
Hình ảnh đại diện của ( a – c ) nhuộm hematoxylin-eosin, ( d – f ) nhuộm trichrome Masson, và ( g – i ) hóa mô miễn dịch cho protein màng cơ thể phiến. Biểu hiện mô học của phổi trong nhóm tăng oxy hóa được đặc trưng bởi sự phá hủy một phần mô phổi (ở b ), thâm nhiễm tế bào, phù nề và xơ hóa (ở b và e ), không được quan sát thấy rõ trong đối chứng (ở a và d ) và hyperoxia + CDP-choline (ở nhóm c và f ). ( g – i) Hóa mô miễn dịch dương tính dồi dào cho protein màng cơ thể phiến để kiểm soát và tăng nồng độ + CDP-choline nhóm (mũi tên đen, hoạt động miễn dịch protein màng cơ thể DAB dương tính). Thanh, 50 μm (tính bằng d – f ); 25 μm (tính bằng a – c và g – i ). CDP-choline, cytidine 5′-diphosphocholine; DAB, 3,3′-diaminobenzidine; Nhuộm H&E, hematoxylin-eosin; LBMP IHC, hóa mô miễn dịch protein màng cơ thể phiến.
Slide PowerPoint
Hình ảnh kích thước đầy đủ
Biểu đồ thanh cho ( a ) đánh giá mô bệnh học, ( b ) số lượng phế nang hướng tâm, và ( c ) biểu hiện protein màng cơ thể phiến. * P <0,05, khác biệt có ý nghĩa so với nhóm chứng; † P <0,05, khác biệt có ý nghĩa so với nhóm tăng oxy máu sử dụng ANOVA một chiều, theo sau là thử nghiệm Holm – Sidak sau hoc . CDP-choline, cytidine 5′-diphosphocholine; LBMP, protein màng cơ thể dạng phiến.
Slide PowerPoint
Hình ảnh kích thước đầy đủ
Số lượng tế bào dương tính với TUNEL. ( a ) Hình ảnh hóa mô miễn dịch và ( b ) biểu đồ thanh cho số lượng tế bào dương tính với TUNEL. Các mũi tên chỉ ra các ô dương tính với TUNEL. * P <0,05, khác biệt có ý nghĩa so với nhóm chứng; † P <0,05, khác biệt có ý nghĩa so với nhóm tăng oxy máu sử dụng ANOVA một chiều, theo sau là thử nghiệm Holm – Sidak sau hoc . Thanh, 25 μm. CDP-choline, cytidine 5′-diphosphocholine; TUNEL, ghi nhãn đầu cuối deoxynucleotidyl transferase qua trung gian deoxyuridine triphosphat.
Slide PowerPoint
Hình ảnh kích thước đầy đủ
Biểu đồ thanh thể hiện tác động của điều trị CDP-choline đối với biểu hiện caspase-3 hoạt động trong tổn thương phổi tăng oxy. * P <0,05, khác biệt có ý nghĩa so với nhóm chứng; † P <0,05, khác biệt có ý nghĩa so với nhóm tăng oxy máu sử dụng ANOVA một chiều, theo sau là thử nghiệm Holm – Sidak sau hoc . β-Actin được sử dụng như một chất kiểm soát lượng protein. CDP-choline, cytidine 5′-diphosphocholine.
Slide PowerPoint
Hình ảnh kích thước đầy đủ
Để nghiên cứu thêm về cơ chế hoạt động có thể có của điều trị CDP-choline, nồng độ cytokine gây viêm mô phổi cũng được phân tích. Trong nhóm tăng oxy hóa, nồng độ interleukin (IL) -1β, IL-6 và yếu tố hoại tử khối u-α (TNF-α) được tìm thấy tăng so với nhóm chứng ( P <0,05), trong khi CDP – điều trị choline làm giảm đáng kể mức tăng nồng độ IL-1β liên quan đến hyperoxia (từ 148,9 ± 12,4 xuống 112,1 ± 9,4 pg / ml), IL-6 (từ 43,7 ± 4,5 xuống 28,6 ± 4,1 pg / ml) và TNF-α (từ 246,7 ± 30,9 đến 146,2 ± 20,7 pg / ml) ( P <0,05) ( Bảng 1 ), cho thấy tác dụng chống viêm của điều trị CDP-choline.
Bảng 1 Mức độ cytokine trong phổi đồng nhất
Bảng kích thước đầy đủ
Để khảo sát ảnh hưởng của CDP-choline bổ sung lên các thành phần chất hoạt động bề mặt, một xét nghiệm phospolipid được thực hiện trong dịch rửa phế quản phế nang (BAL) và đồng nhất mô phổi. Như được thể hiện trong Bảng 2 , hàm lượng của tổng số phospholipid và các lớp phospholipid bao gồm PC, phosphatidylglycerol và PC không bão hòa (DSPC) giảm đáng kể trong cả mẫu BAL và mô phổi của chuột con tiếp xúc với tăng oxy hóa so với ở chuột con đối chứng, trong khi CDP Xử lý -choline làm tăng đáng kể hàm lượng của các lớp phospholipid đo được ( Bảng 2 ).
Bảng 2 Mức độ phospholipid dịch rửa phế quản và mô phổi và phế quản trong các nhóm nghiên cứu
Bảng kích thước đầy đủ
Ngoài ra, các phân tích sinh hóa cho thấy rằng việc tuân theo hyperoxia làm giảm đáng kể hoạt động của superoxide dismutase (SOD) và glutathione peroxidase (GSH-Px) của mô, trong khi nó làm tăng hàm lượng malondialdehyde trong mô (MDA) và hoạt động myeloperoxidase (MPO) ( Bảng 3 ). Ngược lại, hoạt động SOD và GSH-Px mô trung bình cao hơn đáng kể ở nhóm tăng oxy hóa + CDP-choline so với nhóm tăng oxy hóa (95,6 ± 6,1 so với 63,7 ± 2,5 U / mg protein, P = 0,001 và 11,5 ± 1,5 so với . 5,6 ± 1,8 U / g protein, P = 0,01, tương ứng), cho thấy hiệu quả của CDP-choline trong việc giảm ứng suất oxy hóa. Hàm lượng MDA trung bình của mô và hoạt động MPO (52,9 ± 3,2 so với 68,8 ± 7,4 nmol / g protein, P = 0,001 và 55,5 ± 6,8 so với 76,2 ± 2,1 U / g protein, P = 0,001, tương ứng) thấp hơn đáng kể ở nhóm tăng oxy hóa + CDP-choline so với những người trong nhóm tăng oxy hóa, cho thấy hiệu ứng CDP-choline giảm quá trình peroxy hóa lipid ( Bảng 3 ).
Bảng 3 Hàm lượng malondialdehyde mô phổi (MDA) và hoạt động của superoxide dismutase (SOD), glutathione peroxidase (GSH-Px), và myeloperoxidase (MPO)
Bảng kích thước đầy đủ
Thảo luận
Những dữ liệu này cho thấy rằng điều trị CDP-choline cải thiện điểm số mô bệnh học, giảm xơ hóa, cải thiện sự phân tán phế nang bằng cách bảo tồn số lượng phế nang hướng tâm và biểu hiện protein cơ thể phiến trong phế nang, làm giảm số lượng tế bào dương tính TUNEL và biểu hiện caspase-3 hoạt động, tăng hoạt động chống oxy hóa và giảm quá trình peroxy hóa lipid và tình trạng viêm ở các mô phổi bị thương của chuột sơ sinh. Ngoài ra, cả mô phổi và hàm lượng phospholipid trong dịch BAL đều tăng lên đáng kể khi điều trị bằng CDP-choline. Theo hiểu biết tốt nhất của chúng tôi, đây là nghiên cứu thử nghiệm đầu tiên báo cáo cải thiện tình trạng tổn thương phổi do tăng oxy bằng cách điều trị CDP-choline trên mô hình chuột sơ sinh.
Trẻ sinh non và phổi của chúng dễ bị tổn thương do hồi sức, thở máy, điều trị oxy và thiếu chất hoạt động bề mặt ( 10 ). BPD được đặc trưng bởi sự giảm phát triển phế nang và mạch máu phổi dẫn đến các phế nang mở rộng và phức tạp bởi tình trạng viêm, đông máu bất thường, tiêu sợi huyết, stress oxy hóa, và ở giai đoạn sau là tăng áp phổi ( 10 ). Trẻ sơ sinh tiếp xúc với chứng tăng oxy máu ở động vật được báo cáo là dẫn đến bệnh phổi tiến triển tương tự như BPD ở trẻ sinh non ( 11 ). Do đó, chúng tôi đã sử dụng mô hình BPD thử nghiệm này, gây tổn thương phổi do tiếp xúc với tăng oxy.
Tổn thương do tăng oxy gây ra chết cả tế bào apopto và tế bào hoại tử ở mô hình chó trưởng thành, và số lượng tế bào apoptotic trong phổi tiếp xúc với hyperoxia tương quan với mức độ tổn thương ( 12 ). Nồng độ oxy cao cũng dẫn đến quá trình chết rụng trong phổi ở mô hình chuột sơ sinh, trong đó mức độ chết khô được tìm thấy có liên quan đến thời gian tăng oxy và mức độ tổn thương phổi ( 13 ). Do đó, các tác giả gợi ý rằng quá trình apoptosis do tăng oxy trong giai đoạn phát triển quan trọng của phổi có thể ảnh hưởng xấu đến sự phát triển của phổi trong tương lai. Phù hợp với những nghiên cứu này, dữ liệu của chúng tôi cho thấy CDP-choline làm giảm đáng kể số lượng tế bào dương tính với TUNEL và biểu hiện caspase-3 hoạt động trong tổn thương phổi quá độc.
Mặc dù BPD có căn nguyên đa yếu tố, nhiễm trùng và viêm nhiễm trước và sau khi sinh là những nguyên nhân chính dẫn đến bệnh sinh của nó ( 2 ). Một số nghiên cứu cho thấy sự gia tăng nồng độ protein và biểu hiện mRNA cao của các cytokine tiền viêm trong dịch tiết đường thở và tế bào phế quản của trẻ sinh non phát triển BPD ( 14 , 15 ). Chúng tôi cũng quan sát thấy trong nghiên cứu hiện tại rằng các cytokine tiền viêm TNF-α, IL-6 và IL-1β đã tăng lên do tiếp xúc với tình trạng tăng oxy ở phổi của chuột sơ sinh. Tuy nhiên, điều trị CDP-choline làm giảm đáng kể nồng độ của các cytokine tiền viêm này. CDP-choline là chất choline vì một phần CDP-choline được quản lý ngoại sinh được chuyển hóa thành choline trong tuần hoàn ( 16). Choline là một chất dinh dưỡng thiết yếu và là tiền chất của chất dẫn truyền thần kinh acetylcholine (ACh) cũng như các phospholipid màng khác nhau ( 17 ). Choline có thể có tác dụng chống viêm bằng cách kích hoạt thụ thể α-7 nicotinic ACh ( 18 ). Đồng ý, việc sử dụng choline đã được chứng minh là làm giảm sự gia tăng nồng độ TNF-α trong tuần hoàn và làm giảm tổn thương đa cơ quan do nội độc tố gây ra ( 19 ), trong khi sự thiếu hụt choline dẫn đến tăng mức cytokine tiền viêm như TNF-α ( 20 ). Bởi vì CDP-choline được quản lý ngoại sinh là một nguồn choline ( 16), quan sát của chúng tôi rằng CDP-choline làm giảm mức độ cytokine tiền viêm trong mô có thể là do hoạt động chống viêm của choline (thông qua kích thích thụ thể α-7 nicotinic ACh) có nguồn gốc từ chuyển hóa CDP-choline.
Ngoài ra, vì choline là tiền chất để tổng hợp ACh cả trong não và ngoại vi, bao gồm các tế bào không thần kinh trong đường hô hấp ( 21 ), choline chuyển hóa từ CDP-choline có thể tăng cường tổng hợp ACh và hoạt động cholinergic trong nghiên cứu của chúng tôi. Những phát hiện gần đây cho thấy rằng thông qua con đường chống viêm cholinergic ( 22 ), ACh điều chỉnh các chức năng bổ sung trong đường thở, bao gồm cả tình trạng viêm và tái tạo trong các bệnh viêm đường thở ( 23 , 24 ). Do đó, bởi vì việc sử dụng CDP-choline đã được chứng minh là thể hiện các phản ứng của cơ thể có bản chất cholinergic ( 25), tác dụng chống viêm của CDP-choline có thể là kết quả của việc tăng cường tổng hợp ACh và hoạt động cholinergic.
Một cơ chế khác mà CDP-choline ngăn chặn BPD trong nghiên cứu của chúng tôi có thể bao gồm việc chống lại tác động của cytokine trên màng tế bào bởi CDP-choline. CDP-choline được sử dụng ngoại sinh giúp tăng cường mức độ phospholipid màng trong não và phổi ( 8 ). Do đó, với tư cách là một khối xây dựng của PC, thành phần chính của chất hoạt động bề mặt, CDP-choline có thể đã cho thấy lợi ích bằng cách tăng cường tổng hợp chất hoạt động bề mặt trong nghiên cứu của chúng tôi. Điều trị bằng chất hoạt động bề mặt đã được đề xuất để mang lại lợi ích trong việc ngăn ngừa BPD trong các nghiên cứu trước đây chứng minh các bất thường về chất hoạt động bề mặt vẫn tồn tại bao gồm sự thiếu hụt định lượng liên tục trong các thành phần chất hoạt động bề mặt (đặc biệt là protein chất hoạt động bề mặt), giảm chức năng của chất hoạt động bề mặt nội sinh để giảm sức căng bề mặt và tăng lưu lượng chất hoạt động bề mặt trong điều kiện thở BPD phát triển non tháng (6 ). Ngoài ra, sự biểu hiện của các protein hoạt động bề mặt A, B và C được tìm thấy bị thay đổi trong các mô hình động vật tiếp xúc mãn tính với nồng độ oxy cao ( 26 ). Sự thiếu hụt tương đối của các protein hoạt động bề mặt đã được báo cáo là chỉ số của BPD đối với thể tích phổi thấp hơn và nhiễm trùng khi tiến triển BPD trong một mô hình khỉ đầu chó của BPD ( 27 ). Trong một nghiên cứu khác, chức năng hoạt động bề mặt và hàm lượng của protein hoạt động bề mặt đã được chứng minh là bị thay đổi ở trẻ sinh non được thở máy ( 6 ). Phù hợp với những dữ liệu này, cải thiện tạm thời chức năng phổi của trẻ sinh non phải thở máy kéo dài đã đạt được khi bổ sung surfactant ngoại sinh ( 28), cho thấy tác dụng ngăn ngừa của surfactant đối với sự phát triển BPD ( 7 ). Do đó, chúng tôi đã phân tích cả nồng độ phospholipid ở mô phổi và dịch BAL và cho thấy rằng các lớp phospholipid PC, phosphatidylglycerol và DSPC đã đạt đến mức gần như kiểm soát sau khi dùng CDP-choline. Do đó, như một tiền chất của tổng hợp PC và chất hoạt động bề mặt, CDP-choline có thể đã cải thiện tổn thương phổi do BPD gây ra trong nghiên cứu của chúng tôi bằng cách giảm sự phân hủy màng và tăng cường phospholipid và, có thể, sản xuất chất hoạt động bề mặt.
Độc tính oxy, được cho là một yếu tố góp phần đáng kể cho sự phát triển BPD ở trẻ sinh non ( 2 ), có liên quan đến việc tạo ra các gốc hydroxyl và quá trình peroxy hóa lipid màng. Người ta đã biết rõ rằng các cytokine tiền viêm kích hoạt phospholipase A 2 và PC-phospholipase C để hydro hóa PC ( 4 ). Thủy phân PC bằng phospholipase A 2dẫn đến việc giải phóng lyso-PC, một chất ức chế enzym CTP-phosphocholine cytidylyltransferase, có liên quan đến quá trình tổng hợp PC và các axit béo tự do bao gồm cả axit arachidonic, là một nguồn đáng kể của các loại oxy phản ứng. CDP-choline trước đây đã được báo cáo để ngăn chặn sự phá hủy màng, giảm sự tạo gốc tự do và bảo tồn các cơ chế tự nhiên chống lại stress oxy hóa, đặc biệt là trong các mô hình thiếu oxy – thiếu máu cục bộ ( 4). Đồng ý với những quan sát này, dữ liệu của chúng tôi chỉ ra rằng điều trị CDP-choline bảo tồn các hoạt động GSH-Px và SOD cũng như làm giảm hàm lượng MDA trong mô và hoạt động MPO, cho thấy rằng một trong những cơ chế mà CDP-choline làm giảm tổn thương phổi do tăng oxy hoạt động chống oxy hóa và giảm quá trình peroxy hóa lipid ở mô hình chuột sơ sinh mắc chứng BPD. Nó cũng có thể gợi ý rằng ảnh hưởng của CDP-choline đối với quá trình apoptosis có thể là kết quả của việc giảm căng thẳng oxy hóa bằng cách phục hồi mức độ enzyme chống oxy hóa.
Một số nghiên cứu trước đây đã đánh giá động học của surfactant ở trẻ sinh non có hoặc không phát triển BPD. Một nghiên cứu báo cáo rằng nồng độ DSPC của dịch hút khí quản giảm đáng kể ở những trẻ sau đó phát triển BPD ( 29 ). Sự mất mát DSPC palmitate từ bể phế nang cao hơn đáng kể, trong khi việc tái chế DSPC palmitate qua bể nội bào thấp hơn đáng kể ( 30 ). Do đó, những phát hiện của chúng tôi liên quan đến sự gia tăng hàm lượng phospholipid trong dịch BAL và mô phổi sau khi dùng CDP-choline có thể giải thích vai trò có thể có của CDP-choline trong việc làm giảm tổn thương phổi do nhiễm độc trong môi trường thử nghiệm của chúng tôi.
Theo hiểu biết tốt nhất của chúng tôi, hai nghiên cứu trước đây trên người đã đánh giá việc điều trị CDP-choline ở trẻ sinh non mắc hội chứng suy hô hấp ( 8 , 9 ). Mặc dù việc sử dụng CDP-choline qua đường tiêm không cho thấy tác dụng có lợi ở liều 100 mg / kg trong 7 ngày ( 9 ), nhưng nó đã được báo cáo là làm giảm mức độ nghiêm trọng của tình trạng suy hô hấp và nhu cầu oxy khi nó được sử dụng ở liều 300 mg / kg đối với thời lượng dài hơn ( 8 ). Do đó, liều cao hơn và thời gian dùng CDP-choline dài hơn có thể giải thích tác dụng hữu ích của CDP-choline đối với tổn thương phổi do tăng độc tố trong nghiên cứu của chúng tôi và cho thấy khả năng ứng dụng của nó ở trẻ sơ sinh bị BPD.
Kết luận, nghiên cứu của chúng tôi là nghiên cứu đầu tiên cho thấy hiệu quả của việc điều trị CDP-choline trong tổn thương phổi quá độc trên mô hình chuột sơ sinh bằng một số cơ chế bao gồm tăng cường sản xuất phospholipid cũng như giảm xơ hóa, apoptosis và peroxy hóa lipid. Những phát hiện này có thể cung cấp những hiểu biết mới về việc ngăn ngừa sự phát triển BPD bằng cách điều trị CDP-choline ở trẻ sinh non. Tuy nhiên, nghiên cứu của chúng tôi bị hạn chế do thiếu các liệu trình liều lượng và thời gian về tác dụng của CDP-choline, và các nghiên cứu trong tương lai được đảm bảo để xác nhận thêm tác dụng của nó và tiết lộ cơ chế hoạt động của điều trị CDP-choline trong tổn thương phổi quá độc và BPD.
Phương pháp
Động vật và thiết kế thử nghiệm
Nghiên cứu này đã được phê duyệt bởi Ủy ban Đạo đức Động vật Thí nghiệm của Học viện Quân y Gulhane (Ankara, Thổ Nhĩ Kỳ). Ngoài ra, các hướng dẫn do Viện Y tế Quốc gia Hoa Kỳ (Bethesda, MD) cung cấp cho việc chăm sóc và sử dụng động vật thí nghiệm đã được tuân thủ.
Những con chuột Sprague Dawley với những ngày mang thai được nuôi trong những lồng cá thể có quyền tiếp cận miễn phí với nước và chow trong phòng thí nghiệm. Những con chuột con được sinh ra bằng cách giao phối ngẫu nhiên với 4 con chuột mang thai Sprague Dawley đủ tháng được giao phối ngẫu nhiên, được gộp lại, ngẫu nhiên và chuyển trở lại các đập nuôi dưỡng. Tổng số 30 chuột con sơ sinh được chia đều thành ba nhóm như sau: nhóm đối chứng (bao gồm chuột con được tiếp xúc với không khí trong phòng chứa 21% O 2 và tiếp nhận nước muối), nhóm tăng oxy hóa (bao gồm chuột con chịu 95% O 2 và được ngâm nước muối. ), và nhóm tăng oxy + CDP-choline (bao gồm chuột con chịu 95% O 2 và nhận 300 mg / kg / ngày CDP-choline).
Các thí nghiệm bắt đầu ngay sau khi sinh và tiếp tục trong suốt P10. Các đập ương được luân phiên giữa các lứa tiếp xúc với hyperoxia và các lứa tiếp xúc với không khí trong phòng cứ 24 giờ một lần để ngăn ngừa độc tính oxy trong các đập. Ở những con chuột con bị tăng oxy, phơi nhiễm liên tục 95% O 2 trong buồng Plexiglas (70 × 60 × 30 cm) bằng hệ thống dòng chảy. Mức oxy bên trong buồng Plexiglas được theo dõi liên tục bằng máy phân tích oxy Ceramatec (MAXO2; Ceramatec, Salt Lake City, UT) để duy trì độ bão hòa ≥95% O 2 . CO 2 được giữ dưới 0,5% bằng cách sử dụng thiết bị theo dõi khí (Apex; BW Technologies, Lincolnshire, IL). Nhiệt độ và độ ẩm được duy trì lần lượt ở mức 22–25 ° C và 60–70%.
Tiêm vào màng bụng dung dịch muối (4 ml / kg) ở nhóm chứng và nhóm tăng oxy hóa và CDP-choline (300 mg / kg) ở nhóm tăng oxy máu + CDP-choline được thực hiện hàng ngày từ ngày đầu tiên sau sinh (P1) đến P10 , khi nghiên cứu bị chấm dứt. Những con chuột con trong mỗi nhóm được cân hàng ngày bằng cách sử dụng một cân nhạy cảm 0,01 g và trọng lượng của chúng được ghi lại.
Mua sắm mô phổi
Chuột con bị giết ở P10 trong điều kiện gây mê sâu bằng cách tiêm vào màng bụng kết hợp ketamine (100 mg / kg, Ketalar; Zentiva Saglik Urunleri, Kirklareli, Thổ Nhĩ Kỳ) và xylazine (10 mg / kg, Xylazine Bio 2%; Bioveta, Ivanovice na Hane , Cộng hòa Séc). Lồng ngực được mở ra và phổi lộ ra ngoài. Phổi phải của chuột con được cắt bỏ và cân ngay lập tức để phân tích nồng độ cytokine trong mô, biểu hiện caspase-3 hoạt động, hàm lượng phospholipid và các hoạt động của enzym oxy hóa / chống oxy hóa và hàm lượng MDA, trong khi phổi trái thu được sau khi thắt phế quản chính bên phải và tưới máu với một giải pháp cố định để đánh giá mô bệnh học và hóa mô miễn dịch.
Đánh giá mô bệnh học và mô miễn dịch của phổi
Phổi trái được tưới máu bằng dung dịch muối đệm phosphat 0,1 mol / l (PBS) chứa 4% paraformaldehyde dưới áp suất lạm phát liên tục 5 cm H 2 O được duy trì qua ống thông khí quản. Sau khi hoàn thành truyền dịch, khí quản được khâu lại bằng chỉ khâu phẫu thuật, và phổi được ủ trong dung dịch 4% paraformaldehyde-PBS mới trên đá trong 4–5 giờ. Giải pháp truyền dịch sau đó được thay thế bằng hai lần thay đổi nhanh PBS lạnh để loại bỏ các mảnh vụn bên ngoài. Phổi được chuyển sang dung dịch PBS / 30% sucrose vô trùng đã được lọc và bảo quản ở 4 ° C cho đến khi cân bằng hoàn toàn. Phổi sau đó được nhúng parafin, và những khối parafin này được cắt thành các đoạn dài 5 μm. Các phần được chọn theo quy trình lấy mẫu ngẫu nhiên có hệ thống và sau đó được gắn vào poly- LCác slide được tráng -lysine (Các slide bám dính theo lịch sử; Paul Marienfeld, Lauda-Konigshofen, Đức).
Các phiến kính được nhuộm bằng kỹ thuật trichrome tiêu chuẩn của hematoxylin-eosin và Masson để đánh giá mô bệnh học và bằng kỹ thuật ABC đối với protein màng cơ thể phiến. Để phát hiện mô miễn dịch của protein màng cơ thể phiến, các phần được khử nước sau khi xử lý với 3% hydrogen peroxide trong 30 phút. Sau khi ngăn chặn không đặc hiệu bằng huyết thanh dê trong 30 phút, các phần được ủ qua đêm với kháng thể chính chống lại protein cơ thể phiến P180 (Abcam, Cambridge, MA) ở 4 ° C, tiếp theo là điều trị bằng kháng thể thứ cấp antimouse đánh dấu biotin (1: 200; Phòng thí nghiệm Vector , Peterborough, Vương quốc Anh) trong 30 phút ở nhiệt độ phòng. Sau quá trình xử lý phức hợp avidin-biotin, 3,3′-diaminobenzidine (Phòng thí nghiệm Vector) đã được sử dụng để phát triển màu sắc. Các slide đối chứng âm tính, bỏ qua kháng thể chính, cũng được bao gồm. Các phần mô được kiểm tra bằng kính hiển vi ánh sáng được trang bị máy ảnh kỹ thuật số. Các tế bào dương tính trên một đơn vị diện tích được đếm năm lần trên các phần cách nhau 25 μm, 10 phần cho mỗi con vật. Kiểm tra mô bệnh học và chấm điểm hóa mô miễn dịch được thực hiện một cách mù quáng bởi cùng một điều tra viên. Phân loại mô bệnh học được thực hiện như sau: độ 1, mô học bình thường; độ 2, thâm nhiễm bạch cầu vừa phải; độ 3, thâm nhiễm bạch cầu, phù nề, và phá hủy một phần; và lớp 4, phá hủy hoàn toàn mô như đã mô tả trước đây ( Kiểm tra mô bệnh học và chấm điểm hóa mô miễn dịch được thực hiện một cách mù quáng bởi cùng một điều tra viên. Phân loại mô bệnh học được thực hiện như sau: độ 1, mô học bình thường; độ 2, thâm nhiễm bạch cầu vừa phải; độ 3, thâm nhiễm bạch cầu, phù nề, và phá hủy một phần; và lớp 4, phá hủy hoàn toàn mô như đã mô tả trước đây ( Kiểm tra mô bệnh học và chấm điểm hóa mô miễn dịch được thực hiện một cách mù quáng bởi cùng một điều tra viên. Phân loại mô bệnh học được thực hiện như sau: độ 1, mô học bình thường; độ 2, thâm nhiễm bạch cầu vừa phải; độ 3, thâm nhiễm bạch cầu, phù nề, và phá hủy một phần; và lớp 4, phá hủy hoàn toàn mô như đã mô tả trước đây (31 ). Đếm phế nang bán kính để đánh giá sự phát triển của phế nang được thực hiện trên hình ảnh kỹ thuật số của các mặt cắt. Một cách ngắn gọn, một đường được xếp chồng lên nhau từ trung tâm của tiểu phế quản hô hấp đến vách ngăn mô liên kết gần nhất ở góc vuông với biểu mô, và số lượng lá đài phế nang vượt qua đường này được tính trên 3–4 phần đối với mỗi con vật ( 32 ).
Apoptosis được đánh giá bằng kỹ thuật TUNEL sử dụng kit POD phát hiện tế bào chết tại chỗ (Roche Molecular Biochemicals, Mannheim, Germany). Các phần được chọn theo quy trình lấy mẫu ngẫu nhiên có hệ thống và sau đó được gắn lên các phiến kính phủ poly- L -lysine (các phiến kính bám dính Histobond; Paul Marienfeld). Các phần được đun nóng ở 60 ° C trong 45 phút, tiếp theo là rửa trong xylen và bù nước qua một loạt cồn đã phân loại (ethanol 100, 95, 80 và 70%), và rửa trong nước cất. Sau đó, chúng được ủ trong dung dịch proteinase K 20 μg / ml (Roche Applied Sciences, Penzberg, Đức) trong 20 phút ở nhiệt độ phòng và ngâm trong 3% H 2 O 2trong metanol trong 10 phút. Quá trình thẩm thấu với Triton X (Sigma-Aldrich, St Louis, MO) trong 10 phút được thực hiện trên băng. Sau đó, các phần được ủ với hỗn hợp phản ứng TUNEL ở 37 ° C trong buồng làm ẩm trong 1 giờ, tiếp theo là xử lý chuyển đổi peroxidase ở 37 ° C trong 30 phút. Diaminobenzidine tetrahydrochloride (diaminobenzidine / cô đặc kim loại: đệm peroxidase; Khoa học ứng dụng Roche) được sử dụng làm chất tạo màu, và các phiến kính được trộn màu với hematoxylin (Harris’s hematoxylin; Sigma-Aldrich) và được che phủ (chất gắn DPX; Fluka, St Louis, MO) cho kính hiển vi ánh sáng.
Biểu thức Caspase-3 hoạt động
Phổi phải được đồng nhất bằng cách pha loãng 50 lần (wt / vol) trong PBS lạnh băng (pH 7,2) sử dụng máy đồng nhất (T18 cơ bản Ultra-Turrax; IKA, Staufen, Đức). Phần lớn các chất đồng nhất được sử dụng để phân tích tổng số protein bằng xét nghiệm axit bicinchoninic (Thermo Fisher Scientific, Rockford, IL). Phần lớn chất đồng nhất được trộn với các thể tích bằng nhau của dung dịch đệm tải Laemmi và đun sôi trong 5 phút trước khi điện di trên gel. Lượng protein bằng nhau được nạp và phân tách bằng cách sử dụng điện di trên gel natri dodecyl sulfat-polyacrylamide (4–20%; Bio-Rad, Hercules, CA). Protein sau đó được chuyển vào màng polyvinylidene fluoride (Immobilon-P; Millipore, Billerica, MA). Các vị trí liên kết còn lại bị chặn bằng sữa khô 4% không béo (Carnation, Glendale, CA) trong 30 phút trong dung dịch muối đệm Tris với Tween (TBST). Sau đó, các màng được tráng năm lần trong dung dịch đệm TBST và ủ qua đêm trong dung dịch TBST có chứa kháng thể chính chống lại hoạt động caspase-3 (Abcam) và β-actin (Abcam), được sử dụng như một chất kiểm soát tải cho các đồng nhất ở phổi. Sau khi ủ qua đêm và năm lần tráng trong đệm TBST, các đốm màu được ủ trong 1 giờ với kháng thể thứ cấp liên kết với peroxidase thích hợp (GE Healthcare, Waukesha, WI). Các khối máu sau đó được rửa trong đệm TBST năm lần, và phức hợp protein-kháng thể được phát hiện và hình dung bằng hệ thống phát quang hóa học tăng cường (GE Healthcare) và được phát triển trên phim Kodak X-AR (Kodak Turkiye, Istanbul, Thổ Nhĩ Kỳ). Phim được số hóa bằng máy quét Supervista S-12 với bộ chuyển đổi trong suốt (UMAX Technologies, Freemont, CA).http://rsbweb.nih.gov/ij/download.html . Các vùng dưới đường cong độ hấp thụ được biểu thị bằng các đơn vị tùy ý và được chuẩn hóa dưới dạng phần trăm của các vùng được tạo ra trong cùng một vết bằng cách sử dụng các mẫu từ phổi của động vật đối chứng.
Đo hàm lượng Cytokine trong mô phổi
Phần lớn chất đồng nhất được ly tâm ở 12.000 g trong 20 phút ở 4 ° C, và chất nổi không có tế bào được sử dụng để xác định hàm lượng cytokine tiền viêm mô phổi (TNF-α, IL-6 và IL-1β) bằng chất hấp thụ miễn dịch liên kết với enzym cụ thể bộ dụng cụ xét nghiệm (Hệ thống R&D, Minneapolis, MN) như đã mô tả trước đây ( 33 ).
Bộ sưu tập chất lỏng BAL
Trong các thí nghiệm riêng biệt, chuột con được gây mê bằng ketamine trong phúc mạc cộng với xylazine được đặt ở tư thế nằm ngửa, và một ống thông được đưa vào khí quản. Nước muối đẳng trương lạnh (1 ml) được nhỏ nhẹ bằng ống tiêm vào phổi qua khí quản và sau đó rút ra 10 lần. Dịch BAL thu hồi ngay lập tức được ly tâm ở tốc độ 5.000 vòng / phút trong 10 phút để loại bỏ các tế bào, và các mẫu từ bốn con chuột con từ mỗi nhóm xử lý được gộp chung lại.
Thử nghiệm phospholipid
Phospholipid được chiết xuất từ chất đồng nhất của mô phổi và dịch BAL bằng cách sử dụng hỗn hợp cloroform-metanol-nước (2: 1: 1 vol / thể tích / thể tích) như đã mô tả trước đây ( 34 ). Các chất chiết xuất này được sử dụng để phân tích tổng hàm lượng phospholipid và các phospholipid riêng lẻ (PC, phosphatidylglycerol và DSPC). Tổng hàm lượng phospholipid được phân tích bằng cách đo lượng phốt pho ( 35 ). Một phần của dịch chiết còn lại được đưa vào sắc ký lớp mỏng sử dụng các tấm silica G (Adsorbosil Plus-1; Alltech, Deerfield, IL) và một hệ thống bao gồm cloroform / etanol / trietylamin / nước (30: 34: 30: 8) như pha động để phân tích PC và phosphatidylglycerol, trong khi phần còn lại được oxy hóa bằng osmi tetroxide (OsO 4) trước khi đưa vào sắc ký lớp mỏng để phân tích DSPC, thành phần chất hoạt động bề mặt chính, như đã mô tả trước đây ( 36 ). Các đĩa sắc ký được phun 0,1% diphenylhexatriene trong ete dầu mỏ, và các chất chuẩn phospholipid được sử dụng để xác định các dải tương ứng, được cạo ra khỏi đĩa và chiết xuất thành metanol, làm khô trong chân không, và xét nghiệm hàm lượng phốt pho như mô tả trước đây ( 35 ).
Phân tích sinh hóa
Hoạt động của SOD, GSH-Px và MPO, cũng như hàm lượng MDA của các mô phổi, được đo bằng cách sử dụng các chất nổi không có tế bào của đồng nhất phổi phải bằng phân tích quang phổ (UV-1700; Shimadzu, Kyoto, Nhật Bản).
Hoạt tính SOD của mô được xác định bằng phương pháp đo quang phổ phát hiện quá trình tạo formazan ở bước sóng 550 nm bằng cách ức chế quá trình khử nitroblue tetrazolium với xanthine – xanthine oxidase được sử dụng như một chất tạo superoxide như đã mô tả trước đây ( 37 ). Hoạt độ GSH-Px của mô được xác định bằng phương pháp axit dithio-dinitrobenzoic ở độ hấp thụ 412 nm như đã mô tả trước đây ( 38 ). Hàm lượng MDA trong mô được xác định bằng một phương pháp dựa trên phản ứng của MDA với axit thiobarbituric ở 95 ° C như đã mô tả trước đây ( 39 ). Hoạt tính MPO của mô được xác định bằng một phương pháp dựa trên sự khử axit 5-thio-2-nitrobenzoic thành 5-5′-dithiobis (axit 2-nitrobenzoic) bằng cách giảm độ hấp thụ ở bước sóng 412 nm như đã mô tả trước đây (40 ).
Phân tích thống kê
Các phân tích thống kê được thực hiện bằng SPSS 16.0 (SPSS, Chicago, IL). Mức P <0,05 được chọn để thể hiện ý nghĩa thống kê. Phương tiện và SE của nhóm thực nghiệm được xác định bằng cách sử dụng thống kê mô tả, và dữ liệu được biểu thị dưới dạng trung bình ± SEM. Các phân phối thông thường của dữ liệu được kiểm tra bằng đồ thị với thử nghiệm Shapiro-Wilk. Các biến phân loại được so sánh với kiểm định χ 2 . Điểm hóa mô miễn dịch được đánh giá bằng xét nghiệm Kruskal – Wallis. Các nhóm điều trị được so sánh bằng cách sử dụng ANOVA một chiều và mức ý nghĩa được xác định bằng cách sử dụng thử nghiệm Holm – Sidak sau hoc hoặc hiệu chỉnh của Bonferroni để so sánh nhiều lần nếu có thể.
Báo cáo hỗ trợ tài chính
Không có hỗ trợ tài chính nào được nhận để hỗ trợ công việc này.
Tiết lộ
Các tác giả tuyên bố không có xung đột lợi ích.
Người giới thiệu
1
Thomas W, Speer CP. Phòng ngừa và điều trị loạn sản phế quản phổi: tình trạng hiện tại và triển vọng trong tương lai. J Perinatol 2007; 27 : S26–32.
CAS
Bài báo
2
Gien J, Kinsella JP. Cơ chế bệnh sinh và điều trị loạn sản phế quản phổi. Curr Opin Pediatr 2011; 23 : 305–13.Google Scholar
3
Laughon MM, Smith PB, Bose C. Phòng ngừa loạn sản phế quản phổi. Semin Fetal Neonatal Med 2009; 14 : 374–82.Bài báo
Google Scholar
4.Adibhatla RM, Hatcher JF. Cytidine 5′-diphosphocholine (CDP-choline) trong đột quỵ và các rối loạn thần kinh trung ương khác. Neurochem Res 2005; 30 : 15–23.
CAS
Bài báo
Google Scholar
5
Zimmermann LJ, Janssen DJ, Tibboel D, Hamvas A, Carnielli VP. Chuyển hóa chất hoạt động bề mặt ở trẻ sơ sinh. Biol Neonate 2005; 87 : 296–307.
CAS
Bài báo
Google Scholar
6
Merrill JD, Ballard RA, Cnaan A, et al. Rối loạn hoạt động bề mặt phổi ở trẻ sinh non thở máy mãn tính. Nghiên cứu nhi khoa năm 2004; 56 : 918–26.
CAS
Bài báo
Google Scholar
7
Laughon M, Bose C, Moya F, và các cộng sự; Nhóm nghiên cứu Surfaxin. Một thử nghiệm ngẫu nhiên có đối chứng thí điểm về điều trị sau đó bằng chất hoạt động bề mặt tổng hợp, có chứa peptit để ngăn ngừa chứng loạn sản phế quản phổi. Nhi khoa 2009; 123 : 89–96.
Bài báo
Google Scholar
số 8
Colombo ML, Dogliani P, Raggi M. [Liên quan giữa citicoline và chất hoạt động bề mặt phổi. Thu nhận gần đây trong điều trị các hội chứng hô hấp của trẻ sơ sinh]. Minerva Pediatr năm 1976; 28 : 2303–10.
CAS
PubMed
Google Scholar
9
Valls i Soler A, Sanjurjo P, Vazquez Cordero C. [Nghiên cứu có kiểm soát về việc sử dụng CDP-choline cho trẻ sơ sinh thiếu tháng có hội chứng suy hô hấp]. An Esp nhi năm 1988; 28 : 493–6.
PubMed
Google Scholar
10
Jobe AH, Ikegami M. Các cơ chế gây tổn thương phổi trong sinh non. Hum Dev đầu năm 1998; 53 : 81–94.
CAS
Bài báo
Google Scholar
11
Warner BB, Stuart LA, Papes RA, Wispé JR. Tác dụng chức năng và bệnh lý của tăng oxyd kéo dài ở chuột sơ sinh. Am J Physiol 1998; 275 (1 Pt 1): L110–7.
CAS
PubMed
PubMed Central
Google Scholar
12
Mantell LL, Horowitz S, Davis JM, Kazzaz JA. Tế bào chết do tăng oxy trong phổi – mối tương quan của quá trình apoptosis, hoại tử và viêm. Ann NY Acad Sci 1999; 887 : 171–80.
CAS
Bài báo
Google Scholar
13
McGrath-Morrow SA, Stahl J. Apoptosis ở phổi của trẻ sơ sinh tiếp xúc với chứng tăng oxy. Am J Respir Cell Mol Biol 2001; 25 : 150–5.
CAS
Bài báo
Google Scholar
14
Viscardi RM, Muhumuza CK, Rodriguez A, et al. Các dấu hiệu viêm trong ngăn chứa máu trong tử cung và thai nhi và dịch não tủy có liên quan đến các kết cục bất lợi về phổi và thần kinh ở trẻ sinh non. Nghiên cứu nhi khoa năm 2004; 55 : 1009–17.
CAS
Bài báo
Google Scholar
15
Paananen R, Husa AK, Vuolteenaho R, Herva R, Kaukola T, Hallman M. Các cytokine máu trong thời kỳ chu sinh ở trẻ rất non tháng: mối liên quan của phản ứng viêm và loạn sản phế quản phổi. J Nhi đồng 2009; 154 : 39–43.e3.
CAS
Bài báo
Google Scholar
16
Cansev M, Yilmaz MS, Ilcol YO, Hamurtekin E, Ulus IH. Tác dụng lên tim mạch của CDP-choline và các chất chuyển hóa của nó: tham gia vào hệ thần kinh tự chủ ngoại vi. Eur J Pharmacol 2007; 577 : 129–42.
CAS
Bài báo
Google Scholar
17
Wurtman RJ, Cansev M, Ulus IH. Choline và các sản phẩm của nó là acetylcholine và phosphatidylcholine. Trong: Lajtha A, ed. Lipid thần kinh, Sổ tay hóa học thần kinh và sinh học thần kinh phân tử . Berlin, Heidelberg: Springer-Verlag, 2009: 443–501.
Google Scholar
18
Parrish WR, Rosas-Ballina M, Gallowitsch-Puerta M, et al. Sự điều hòa giải phóng TNF của choline yêu cầu tín hiệu qua trung gian thụ thể nicotinic acetylcholine của tiểu đơn vị alpha7. Mol Med năm 2008; 14 : 567–74.
19
Ilcol YO, Yilmaz Z, Ulus IH. Nội độc tố làm thay đổi nồng độ choline không có trong huyết thanh và choline liên kết với phospholipid, và việc sử dụng choline làm giảm tổn thương cơ quan do nội độc tố gây ra ở chó. Sốc 2005; 24 : 288–93.
20
Holmes-McNary MQ, Baldwin AS Jr, Zeisel SH. Chống lại sự điều hòa của quá trình chết rụng do thiếu choline bởi p53 và yếu tố nhân kappaB. J Biol Chem 2001; 276 : 41197–204.
CAS
Bài báo
Google Scholar
21
Kolahian S, Gosens R. Điều hòa cholinergic đối với tình trạng viêm và tái tạo đường thở. J Dị ứng (Cairo) 2012; Năm 2012 : 681258.
Google Scholar
22
Tracey KJ. Sinh lý học và miễn dịch học của con đường kháng viêm cholinergic. J Clin Invest 2007; 117 : 289–96.
CAS
Bài báo
Google Scholar
23
de Jonge WJ, Ulloa L. Thụ thể alpha7 nicotinic acetylcholine như một mục tiêu dược lý cho chứng viêm. Br J Pharmacol 2007; 151 : 915–29.
CAS
Bài báo
Google Scholar
24
Blanchet MR, Israël-Assayag E, Cormier Y. Điều chỉnh tình trạng viêm và kháng đường thở ở chuột bằng chất chủ vận thụ thể nicotinic. Eur Respir J 2005; 26 : 21–7.
CAS
Bài báo
Google Scholar
25
Cansev M, Ilcol YO, Yilmaz MS, Hamurtekin E, Ulus IH. Choline, CDP-choline hoặc phosphocholine làm tăng glucagon huyết tương ở chuột: tham gia vào hệ thống thần kinh tự chủ ngoại vi. Eur J Pharmacol 2008; 589 : 315–22.
CAS
Bài báo
Google Scholar
26
Savani RC, Godinez RI, Godinez MH, et al. Suy hô hấp sau khi dùng bleomycin đặt trong khí quản: thiếu hụt chọn lọc các protein hoạt động bề mặt B và C. Am J Physiol Tế bào phổi Mol Physiol 2001; 281 : L685–96.
CAS
Bài báo
Google Scholar
27
Ballard PL, Gonzales LW, Godinez RI, et al. Thành phần và chức năng của chất hoạt động bề mặt trong mô hình linh trưởng về bệnh phổi mãn tính ở trẻ sơ sinh: ảnh hưởng của oxit nitric hít phải. Nghiên cứu nhi khoa năm 2006; 59 : 157–62.
CAS
Bài báo
Google Scholar
28
Katz LA, Klein JM. Lặp lại liệu pháp chất hoạt động bề mặt để giảm độ sụt sau chất hoạt động bề mặt. J Perinatol năm 2006; 26 : 414–22.
CAS
Bài báo
Google Scholar
29
Cogo PE, Zimmermann LJ, Pesavento R, et al. Động học Surfactant ở trẻ non tháng thở máy có và không bị loạn sản phế quản phổi. Crit Care Med 2003; 31 : 1532–8.
Bài báo
Google Scholar
30
Cogo PE, Toffolo GM, Gucciardi A, Benetazzo A, Cobelli C, Carnielli VP. Động học phosphatidylcholine không bão hòa hoạt động bề mặt ở trẻ bị loạn sản phế quản phổi được đo bằng đồng vị ổn định và mô hình hai ngăn. J Appl Physiol 2005; 99 : 323–9.
CAS
Bài báo
Google Scholar
31
Ozdulger A, Cinel I, Koksel O, et al. Tác dụng bảo vệ của N-acetylcysteine đối với tổn thương phổi apxe trong mô hình thắt manh tràng và nhiễm trùng huyết do thủng. Sốc 2003; 19 : 366–72.
CAS
Bài báo
Google Scholar
32
Askenazi SS, Perlman M. Giảm sản phổi: trọng lượng phổi và số lượng phế nang hướng tâm là tiêu chuẩn chẩn đoán. Arch Dis Child năm 1979; 54 : 614–8.
CAS
Bài báo
Google Scholar
33
Bouadma L, Schortgen F, Ricard JD, Martet G, Dreyfuss D, Saumon G. Chiến lược thông khí ảnh hưởng đến sự giải phóng cytokine sau khi tái tưới máu do thiếu máu cục bộ mạc treo ở chuột cống. Crit Care Med 2004; 32 : 1563–9.
34
Folch J, Lees M, Sloane Stanley GH. Một phương pháp đơn giản để phân lập và tinh chế tổng số lipit từ các mô động vật. J Biol Chem năm 1957; 226 : 497–509.
CAS
PubMed
PubMed Central
Google Scholar
35
Svanborg A, Svennerholm L. Tổng lipid huyết tương, cholesterol, chất béo trung tính, phospholipid và axit béo tự do trong một dân số Scandinavia khỏe mạnh. Acta Med Scand năm 1961; 169 : 43–9.
CAS
Bài báo
Google Scholar
36
Mason RJ, Nellenbogen J, Clements JA. Phân lập phosphatidylcholine không bão hòa với osmium tetroxide. J Lipid Res năm 1976; 17 : 281–4.
CAS
PubMed
Google Scholar
37
Sun Y, Oberley LW, Li Y. Một phương pháp đơn giản để kiểm tra lâm sàng về superoxide dismutase. Clin Chem năm 1988; 34 : 497–500.
38. Paglia DE, Valentine WN. Các nghiên cứu về định lượng và định tính glutathione peroxidase của hồng cầu. J Lab Clin Med năm 1967; 70 : 158–69.
39. Draper HH, Hadley M. Xác định malondialdehyde như chỉ số của quá trình peroxy hóa lipid. Meth Enzymol 1990; 186 : 421–31.
40
Weiss SJ, Klein R, Slivka A, Wei M. Clo hóa taurine bởi bạch cầu trung tính của con người. Bằng chứng cho việc tạo ra axit hypoclorơ. J Clin Đầu tư năm 1982; 70 : 598–607.
CAS
Bài báo
Google Scholar
Tải xuống tài liệu tham khảo
Thông tin tác giả
Chi nhánh
Khoa Sơ sinh, Khoa Nhi, Học viện Quân y Gulhane, Ankara, Thổ Nhĩ Kỳ
Merih Cetinkaya, Cuneyt Tayman, Ferhat Cekmez, Fuat Emre Canpolat, Turan Tunc & S. Umit Sarici
Khoa Dược, Khoa Y Đại học Uludag, Bursa, Thổ Nhĩ Kỳ
Mehmet Cansev
Khoa Giải phẫu, Khoa Y Đại học Uludag, Bursa, Thổ Nhĩ Kỳ
Ilker M. Kafa
Dự phòng và Điều trị Liponucleotide sau phơi nhiễm Làm giảm ARDS ở Chuột nhiễm Cúm
Lucia E Rosas , Lauren M Doolittle , Lisa M. Joseph , Hasan El-Musa , Michael V. Novotny , Judy M. Hickman-Davis , R. Duncan Hite và Ian C Davis
+ Thông tin tác giả
https://doi.org/10.1165/rcmb.2020-0465OC PubMed: 33606602
Nhận: 14 tháng 10, 2020 Được chấp nhận: ngày 18 tháng 2 năm 2021
trừu tượng Trích dẫn PDF PDF Plus Có liên quan
Nhu cầu cấp thiết về các loại thuốc mới cho bệnh nhân ARDS, bao gồm cả những bệnh nhân có COVID-19. ARDS ở chuột bị nhiễm cúm có liên quan đến việc giảm mức độ liponucleotide (tiền chất cần thiết để tổng hợp de novo phospholipid) trong tế bào biểu mô phế nang loại II (ATII). Vì tổng hợp chất hoạt động bề mặt phospholipid là một chức năng chính của tế bào ATII, chúng tôi đã giả thuyết rằng việc phá vỡ quá trình này có thể góp phần đáng kể vào cơ chế bệnh sinh của ARDS do cúm. Mục tiêu của nghiên cứu này là xác định liệu việc bổ sung liponucleotide qua đường tiêm có thể làm giảm ARDS hay không. Những con chuột C57BL / 6 được cấy trong mũi với 10.000 pfu / con vi rút cúm A / WSN / 33 H1N1 được điều trị bằng CDP-choline (100 μg / chuột, ip) +/- CDP-diacylglycerol 16: 0/16: 0 (10 μg / mouse, ip ) một lần mỗi ngày từ 1-5 ngày sau khi tiêm chủng (để làm mô hình dự phòng cúm sau phơi nhiễm) hoặc dùng một liều duy nhất vào ngày thứ 5 (để điều trị mô hình cho bệnh nhân ARDS do cúm đang diễn ra). Điều trị dự phòng sau phơi nhiễm hàng ngày bằng CDP-choline giảm độc lực do cúm gây ra, phù phổi, thay đổi cơ học phổi, suy giảm thanh thải dịch phế nang và viêm phổi mà không làm thay đổi sự nhân lên của virus. Những tác dụng này không được tổng hợp lại khi dùng CTP và / hoặc choline hàng ngày. Sử dụng đồng thời CDP-diacylglycerol hàng ngày làm tăng đáng kể tác dụng có lợi của CDP-choline và cũng làm thay đổi lipidome tế bào ATII, đảo ngược sự giảm phosphatidylcholine do nhiễm trùng và tăng mức độ của hầu hết các lớp lipid khác trong tế bào ATII. Điều trị đơn liều với cả liponucleotide vào 5 ngày sau khi tiêm cũng làm giảm tình trạng giảm oxy máu, thay đổi cơ học phổi và viêm. Nhìn chung, dữ liệu của chúng tôi cho thấy rằng các liponucleotide hoạt động nhanh chóng để giảm mức độ nghiêm trọng của bệnh ở những con chuột mắc ARDS do cúm nặng.
====
Xử lý COVID-19
Nếu bạn hoặc người thân bị bệnh với COVID-19, bất kỳ phương pháp điều trị nào được sử dụng phải do nhà cung cấp dịch vụ chăm sóc sức khỏe của bạn kê đơn.
Nếu bạn có nguy cơ cao mắc bệnh nặng
Nhiều cá nhân, bao gồm cả những người đang sống với bệnh phổi mãn tính, có nguy cơ cao bị bệnh nặng nếu họ bị bệnh với COVID-19. Trong trường hợp này, bác sĩ có thể đề nghị bạn điều trị nghiên cứu, kháng thể đơn dòng, có thể giúp hệ thống miễn dịch của bạn chống lại vi rút, do đó bạn ít có khả năng bị bệnh nặng hơn.
Điều quan trọng là phải nói chuyện với bác sĩ của bạn càng sớm càng tốt sau khi bạn được xác nhận có COVID-19 để xác định xem đây có phải là phương pháp điều trị thích hợp cho bạn hay không vì nó phải được thực hiện càng sớm càng tốt và trong vòng 10 ngày kể từ khi bạn bắt đầu cảm thấy ốm. Bộ Y tế và Dịch vụ Nhân sinh Hoa Kỳ đã phát triển một công cụ tìm kiếm để tìm các địa điểm phân phối cho phương pháp điều trị này được thực hiện qua đường IV tại một phòng khám chuyên khoa. Bệnh nhân nên phối hợp chăm sóc với nhà cung cấp dịch vụ chăm sóc sức khỏe của họ trước khi đến địa điểm phân phối.
Nếu bạn được điều trị trong bệnh viện
Hiện có một loại thuốc đã được Cục Quản lý Thực phẩm và Dược phẩm (FDA) phê duyệt để điều trị COVID-19 .
Remdesivir , một loại thuốc kháng vi-rút đã được chứng minh là có thể rút ngắn thời gian hồi phục cần thiết ở một số bệnh nhân nhập viện
FDA cũng đã cấp phép sử dụng khẩn cấp (EUA) cho một số loại thuốc mà nhà cung cấp dịch vụ chăm sóc sức khỏe của bạn có thể kê đơn để điều trị COVID-19. Tùy thuộc vào tình huống của bạn, bạn có thể nhận được:
Dexamethasone, một loại corticosteroid được sử dụng để ngăn ngừa hoặc giảm viêm ở những bệnh nhân nhập viện bị bệnh nặng cần bổ sung oxy
Tocilizumab , một liệu pháp sinh học được sử dụng để giảm viêm ở bệnh nhân nhập viện với bệnh nặng cần cung cấp oxy qua thiết bị dòng chảy cao, thở máy xâm lấn hoặc ECMO, nếu được sử dụng cùng với dexamethasone
Trung tâm Kiểm soát và Phòng ngừa Dịch bệnh (CDC) thường xuyên cập nhật các khuyến nghị điều trị dựa trên hội đồng chuyên gia tại Viện Y tế Quốc gia (NIH), những người đã phát triển và cập nhật thường xuyên Hướng dẫn Điều trị NIH COVID-19.
Chăm sóc hỗ trợ được cung cấp cho các triệu chứng từ nhẹ đến nặng. Chăm sóc hỗ trợ có nghĩa là điều trị các triệu chứng trong khi bệnh tiến triển.
Nếu các triệu chứng từ nhẹ đến trung bình của bạn đang được điều trị tại nhà:
Dấu hiệu cảnh báo khẩn cấp
Tìm kiếm sự chăm sóc khẩn cấp nếu bạn bắt đầu khó thở, cảm thấy đau hoặc tức ngực, cảm thấy lú lẫn mới hoặc không thể đánh thức hoặc tỉnh táo, hoặc phát triển một chút xanh ở môi hoặc mặt của bạn.
Ở nhà không đi làm, đi học và những nơi công cộng khác. Giao hàng tạp hóa hoặc nhờ một thành viên trong gia đình hoặc bạn bè nhận những thứ cần thiết cần thiết cho bạn và giao tại cửa nhà của bạn.
Theo dõi các triệu chứng của bạn và báo cáo bất kỳ thay đổi nào cho nhà cung cấp dịch vụ chăm sóc sức khỏe của bạn qua điện thoại.
Tách mình khỏi những người khác. Đây được gọi là cách ly tại nhà. Tránh xa những người khác trong nhà càng nhiều càng tốt bằng cách dành một phòng bệnh và sử dụng phòng tắm riêng, nếu có.
Nghỉ ngơi nhiều và luôn đủ nước.
Che vết ho và hắt hơi bằng khăn giấy mà bạn vứt ngay sau đó.
Thường xuyên rửa tay bằng xà phòng và nước trong ít nhất 20 giây hoặc làm sạch tay bằng chất khử trùng tay chứa cồn có chứa ít nhất 60% cồn.
Tránh dùng chung đồ dùng cá nhân với những người khác trong gia đình bạn, như bát đĩa, khăn tắm và bộ đồ giường
Làm sạch tất cả các bề mặt thường xuyên chạm vào, như mặt quầy, mặt bàn và tay nắm cửa. Sử dụng bình xịt hoặc khăn lau gia dụng theo hướng dẫn trên nhãn.
Người lớn tuổi và các cá nhân ở mọi lứa tuổi sống với các tình trạng sức khỏe tiềm ẩn như COPD, có nhiều khả năng phát triển các triệu chứng nghiêm trọng hơn. Tuy nhiên, đã có báo cáo trường hợp mọi người ở mọi lứa tuổi phát triển các triệu chứng nghiêm trọng. Liên hệ với nhà cung cấp dịch vụ chăm sóc sức khỏe của bạn nếu bạn bắt đầu xuất hiện các triệu chứng của COVID-19, ngay cả khi chúng nhẹ, bất kể tuổi tác hoặc tình trạng sức khỏe của bạn. Nhà cung cấp của bạn sẽ thảo luận về các lựa chọn kiểm tra với bạn và giúp bạn theo dõi các triệu chứng và sự phục hồi của mình.
Phục hồi từ COVID-19
Khi nào thì ngừng cách ly tại nhà . Nếu bạn đã ở nhà do bị bệnh do COVID-19 đã được xác nhận hoặc nghi ngờ, bạn nên tuân theo hướng dẫn của nhà cung cấp dịch vụ chăm sóc sức khỏe và sở y tế địa phương về thời điểm chấm dứt cách ly tại nhà. Nhiều yếu tố được tính đến để xác định thời điểm an toàn để bạn quay trở lại làm việc hoặc thoát khỏi tình trạng tự cách ly. Ví dụ, thời gian cách ly lâu hơn tại nhà có thể được khuyến nghị cho những người bị suy giảm miễn dịch nghiêm trọng.
Trong hầu hết các trường hợp, bác sĩ sẽ đưa ra một trong các khuyến nghị sau đây dựa trên hoàn cảnh của bạn:
Trải qua các triệu chứng Không có triệu chứng (Không có triệu chứng)
Đã kiểm tra vi rút để tìm nhiễm trùng hiện tại Ở nhà và tránh xa những người khác, ít nhất mười ngày kể từ khi các triệu chứng lần đầu tiên xuất hiện, sốt đã hết ít nhất 24 giờ mà không cần dùng thuốc hạ sốt và các triệu chứng khác đã được cải thiện. Hãy ở nhà và tránh xa những người khác trong ít nhất mười ngày kể từ khi xét nghiệm virus cho kết quả dương tính. Tự theo dõi các triệu chứng.
Không được xét nghiệm vi rút để tìm nhiễm trùng hiện tại hoặc chưa nhận được kết quả Ở nhà và tránh xa những người khác, ít nhất mười ngày kể từ khi các triệu chứng lần đầu tiên xuất hiện, sốt đã hết ít nhất 24 giờ mà không cần dùng thuốc hạ sốt và các triệu chứng khác đã được cải thiện. Ở nhà và cách xa những người khác trong ít nhất 14 ngày.
* Tình huống này giả định rằng bạn đã có khả năng tiếp xúc với vi rút và đang cách ly để ngăn chặn sự lây lan có thể xảy ra.
Lấy lại sức mạnh của bạn sau khi bệnh nặng
Có nhiều điều chúng ta vẫn đang tìm hiểu về COVID-19, bao gồm bất kỳ tác động lâu dài nào đối với phổi và các cơ quan khác của cơ thể bị ảnh hưởng. Căn bệnh này chưa từng gặp ở người trước đây vì vậy tổn thương lâu dài hoặc vĩnh viễn đối với phổi là điều sẽ được nghiên cứu trong nhiều năm tới.
Mặc dù vẫn còn nhiều điều cần tìm hiểu về cách hồi phục sau COVID-19, nhưng kinh nghiệm đối với các loại nhiễm trùng phổi khác cung cấp cho các chuyên gia y tế một số ý tưởng về những gì bạn có thể mong đợi. Con đường phục hồi của bạn sẽ là duy nhất, tùy thuộc vào sức khỏe tổng thể của bạn, phương pháp điều trị được cung cấp và bất kỳ bệnh lý nào đang mắc phải như COPD , hen suyễn hoặc một bệnh phổi mãn tính khác .
Một số người cảm thấy tốt hơn và có thể trở lại thói quen bình thường trong vòng một tuần. Đối với những người khác, sự phục hồi có thể sẽ chậm hơn, mất một tháng hoặc hơn. Đừng vội vàng phục hồi. Nghỉ ngơi đầy đủ và làm theo hướng dẫn của bác sĩ về thời điểm trở lại thói quen bình thường.
Bây giờ là thời điểm tuyệt vời để áp dụng các phương pháp chăm sóc sức khỏe tốt để giữ cho phổi của bạn hoạt động tốt nhất, bao gồm ăn thực phẩm lành mạnh, nghỉ ngơi đầy đủ và tránh tiếp xúc với khói và ô nhiễm không khí. Tập thể dục cũng rất quan trọng để giữ cho phổi của bạn khỏe mạnh. Bác sĩ có thể đề nghị phục hồi chức năng phổi để dễ dàng trở lại mức độ hoạt động trước đây của bạn, đặc biệt nếu bệnh của bạn kéo dài và nghiêm trọng.
Tùy thuộc vào trải nghiệm của bạn với COVID-19, các biến chứng sau có thể đã xảy ra và có thể cần hỗ trợ và phục hồi thêm.
Viêm phổi , một bệnh nhiễm trùng phổi có thể đe dọa tính mạng.
Áp-xe phổi, không thường xuyên, nhưng biến chứng nghiêm trọng của viêm phổi. Chúng xảy ra khi các túi mủ hình thành bên trong hoặc xung quanh phổi. Đôi khi chúng có thể cần được dẫn lưu bằng phẫu thuật.
Hội chứng suy hô hấp cấp tính (ARDS) , một dạng suy hô hấp nặng.
=====
Làm thế nào để giữ cho phổi của bạn khỏe mạnh nhờ COVID-19
Bởi Tiến sĩ Amber Mitchell | An toàn nơi làm việc
Gửi bài đăng này qua email
Chia sẻ trên facebook
Chia sẽ trên Twitter
Chia sẻ trên LinkedIn
Làm thế nào để giữ cho phổi của bạn khỏe mạnh nhờ COVID-19
Hành vi phạm tội là cách bảo vệ tốt nhất để duy trì sức khỏe phổi của bạn trong đại dịch COVID-19.
Trong thời gian chưa từng có này, điều quan trọng là không chỉ ở nhà và làm việc an toàn mọi lúc mọi nơi có thể mà còn cần giữ cho phổi và hệ miễn dịch khỏe mạnh để cải thiện khả năng chống lại nhiễm trùng hoặc bệnh tật của cơ thể.
Chúng ta biết rằng vi rút SARS-CoV-2 gây bệnh COVID-19 gây tắc nghẽn đường hô hấp với chất nhầy rất đặc. Để các loại thuốc và phương pháp điều trị có tác dụng, đường thở phải thông thoáng và không bị tắc nghẽn. Quá trình này mất một số ngày.
Để chủ động chống lại bất kỳ sự lây nhiễm vi-rút nào, bao gồm cả vi-rút này, cách tốt nhất là phổi khỏe mạnh.
Dưới đây là một số bước chủ động mà bạn có thể thực hiện để tối ưu hóa sức khỏe phổi của mình.
Hydrat hóa
Nó có thể không phải là điều quan trọng nhất, nhưng việc cung cấp đủ nước phù hợp sẽ giúp phổi của bạn được bôi trơn để các chất kích thích và chất nhầy loãng ra. Quy tắc chung là uống một nửa trọng lượng cơ thể của bạn trong ounce nước. Ví dụ: một phụ nữ nặng 150 pound nên uống 75 ounce nước (9 cốc nước mỗi ngày).
Chế độ ăn
Lựa chọn thực phẩm rất quan trọng đối với sức khỏe của phổi và hệ thống miễn dịch. Có nhiều loại thực phẩm giúp cơ thể giảm viêm đường hô hấp. Bạn sẽ muốn thực phẩm giàu vitamin và chất chống oxy hóa như trái cây, rau và các lựa chọn giàu omega-3. Chúng bao gồm táo, cá hồi hoang dã, trà xanh và cà phê đen, hạt thô và quả hạch, các loại rau họ cải như bông cải xanh, súp lơ trắng, cải Brussel, cam và các loại rau màu cam như bí ngô và tỏi.
Tập thể dục
Tăng cường luồng không khí bằng hoạt động thể chất giúp cải thiện lưu lượng oxy trong máu, sau đó tăng luồng không khí đến cơ, tim và phổi của bạn. 30 phút tập thể dục vừa phải 5 lần mỗi tuần được khuyến khích để có lợi cho sức khỏe của phổi.
Giảm tiếp xúc với ô nhiễm, chất gây dị ứng và chất kích ứng
Phổi của bạn càng bị kích thích bởi các nguồn bên ngoài, chúng càng bị viêm. Giảm tiếp xúc với bình xịt và thuốc xịt càng nhiều càng tốt như chất tẩy rửa và keo xịt tóc, phấn hoa và môi trường khói bụi.
Đừng hút thuốc
Nên tránh hút thuốc lá, xì gà, cần sa và khói vaping. Không chỉ hút thuốc lá có thể gây ung thư phổi mà việc hít phải bất cứ thứ gì khác ngoài không khí vào phổi cũng khiến chúng bị viêm. Viêm gây tích tụ chất nhầy, ảnh hưởng đến khả năng di chuyển oxy vào máu của phổi. Ngoài ra, khói thuốc lá và vape có thể bao gồm hàng tá hóa chất và khí carbon monoxide chiếm chỗ của oxy trong phổi của bạn.
Sức khỏe răng miệng
Để bảo vệ phổi của bạn một cách tốt nhất, điều tối quan trọng là phải bảo vệ răng, nướu và lưỡi của bạn. Chải răng và dùng chỉ nha khoa hai lần mỗi ngày để ngăn ngừa sự tích tụ của mảng bám và nhiễm trùng tiềm ẩn trong miệng của bạn. Những chất này có thể di chuyển từ miệng vào phổi, làm ảnh hưởng đến khả năng hoạt động bình thường của chúng.
Chủng ngừa bệnh cúm
Vì bệnh cúm có thể ảnh hưởng nghiêm trọng đến sức khỏe phổi của bạn, điều quan trọng là tránh bị cúm để bạn có khả năng tốt nhất chống lại bất kỳ bệnh nhiễm trùng do vi rút hoặc vi khuẩn nào khác. Cho đến khi có thuốc chủng ngừa SARS-CoV-2, điều tốt nhất bạn có thể làm cho sức khỏe của mình là chủng ngừa bệnh cúm, nếu bạn đủ điều kiện.
Thường xuyên rửa tay
Một trong những cách tốt nhất để bảo vệ phổi của bạn và ngăn ngừa nhiễm trùng là không làm ô nhiễm mắt, mũi hoặc miệng của bạn với các mầm bệnh sống trên bề mặt. Rửa tay bằng xà phòng và vòi nước là cách hiệu quả nhất để làm điều này. Quy tắc chung là hát bài hát chúc mừng sinh nhật cho chính mình hai lần. Nếu không có xà phòng và nước sinh hoạt, hãy sử dụng nước rửa tay và chà xát mạnh vào tất cả các khu vực của bàn tay và ngón tay của bạn.
Knock Out a đau họng
Nếu bạn bị đau hoặc ngứa cổ họng, điều quan trọng là phải làm dịu nó để kích ứng cổ họng không di chuyển xuống phổi. Uống các chất lỏng ấm như nước có vắt chanh, chút giấm táo hoặc rắc muối biển Himalaya, cùng với trà xanh, matcha, cà phê đen loãng hoặc một loại thuốc tiên khác. Chất lỏng ấm không chỉ làm dịu cổ họng mà còn làm tăng quá trình hydrat hóa và dòng chảy của dịch vị trong dạ dày, giúp giảm viêm.
Hạn chế tiếp xúc xã hội
Ngay bây giờ, điều quan trọng là phải chú ý đến lời khuyên của các chuyên gia y tế công cộng và ở nhà, tránh đám đông càng nhiều càng tốt. Nếu bạn phải đi làm (nhân viên phục vụ thiết yếu), hãy cố gắng cách người khác ít nhất 6 feet và tránh chạm vào các bề mặt. Không chạm vào mặt hoặc tóc của bạn và rửa tay thường xuyên. Lý do khiến sự xa rời xã hội hoạt động là vì nó làm giảm sự lây truyền của bất kỳ mầm bệnh tiềm ẩn nào, bao gồm cả SARS-CoV-2. Vi rút rất mong manh và thường không hoạt động tốt trong môi trường, vì vậy bạn càng có thể giữ khoảng cách với mầm bệnh và chất gây ô nhiễm càng xa thì càng tốt.
Thuốc
Nếu bạn có các triệu chứng nhẹ, hãy biết rằng bạn có thể điều trị bằng các loại thuốc không kê đơn để giải quyết các triệu chứng cụ thể, chẳng hạn như ho, nhức đầu, đau họng, sốt, v.v.
Tất cả các bước này là những bước bạn có thể thực hiện hôm nay — và hàng ngày — để giữ cho phổi và cơ thể của bạn khỏe mạnh.
===
COVID-19 Tổn thương phổi
Facebook Twitter Linkedin Pinterest In
Các bệnh truyền nhiễm
Các chuyên gia nổi bật:
Tiến sĩ Galiatsatos
Panagis Galiatsatos, MD, MHS
Giống như các bệnh đường hô hấp khác, COVID-19 có thể gây tổn thương phổi lâu dài. Khi chúng ta tiếp tục tìm hiểu về COVID-19, chúng ta sẽ hiểu thêm về cách nó ảnh hưởng đến phổi trong giai đoạn bệnh cấp tính và sau đó.
Panagis Galiatsatos, MD, MHS , là một chuyên gia về bệnh phổi tại Trung tâm Y tế Johns Hopkins Bayview và khám cho những bệnh nhân mắc COVID-19. Ông giải thích một số vấn đề về phổi ngắn hạn và dài hạn do coronavirus mới gây ra.
COVID làm gì đối với phổi?
COVID-19 có thể gây ra các biến chứng phổi như viêm phổi và trong những trường hợp nghiêm trọng nhất là hội chứng suy hô hấp cấp tính hoặc ARDS . Nhiễm trùng huyết , một biến chứng có thể xảy ra khác của COVID-19, cũng có thể gây hại lâu dài cho phổi và các cơ quan khác.
Galiatsatos nói: “Khi chúng tôi đã tìm hiểu thêm về SARS-CoV-2 và COVID-19, chúng tôi đã phát hiện ra rằng trong COVID-19 nghiêm trọng, một tình trạng viêm nhiễm nghiêm trọng có thể dẫn đến một số bệnh, biến chứng và hội chứng nghiêm trọng.
COVID-19 Viêm phổi
Trong bệnh viêm phổi, phổi chứa đầy chất lỏng và bị viêm, dẫn đến khó thở. Đối với một số người, các vấn đề về hô hấp có thể trở nên nghiêm trọng đến mức cần được điều trị tại bệnh viện với oxy hoặc thậm chí là máy thở.
Bệnh viêm phổi do COVID-19 gây ra có xu hướng tồn tại ở cả hai phổi. Các túi khí trong phổi chứa đầy chất lỏng, hạn chế khả năng hấp thụ oxy và gây khó thở, ho và các triệu chứng khác.
Trong khi hầu hết mọi người hồi phục sau viêm phổi mà không có bất kỳ tổn thương phổi lâu dài nào, thì viêm phổi liên quan đến COVID-19 có thể nghiêm trọng. Ngay cả khi bệnh đã khỏi, tổn thương phổi có thể dẫn đến khó thở và có thể mất nhiều tháng để cải thiện.
Hội chứng suy hô hấp cấp tính (ARDS)
Khi bệnh viêm phổi COVID-19 tiến triển, càng nhiều túi khí chứa đầy chất lỏng rò rỉ từ các mạch máu nhỏ trong phổi. Cuối cùng, khó thở hình thành và có thể dẫn đến hội chứng suy hô hấp cấp tính (ARDS), một dạng suy phổi. Bệnh nhân ARDS thường không thể tự thở và có thể cần đến sự hỗ trợ của máy thở để giúp lưu thông oxy trong cơ thể.
Cho dù nó xảy ra tại nhà hoặc tại bệnh viện, ARDS có thể gây tử vong. Những người sống sót sau ARDS và hồi phục sau COVID-19 có thể bị sẹo phổi lâu dài.
Nhiễm trùng huyết
Một biến chứng khác có thể xảy ra của một trường hợp nghiêm trọng của COVID-19 là nhiễm trùng huyết . Nhiễm trùng huyết xảy ra khi nhiễm trùng đến và lây lan qua đường máu, gây tổn thương mô ở mọi nơi mà nó đi qua.
Galiatsatos nói: “Phổi, tim và các hệ thống cơ thể khác hoạt động cùng nhau giống như các nhạc cụ trong một dàn nhạc. “Trong nhiễm trùng huyết, sự hợp tác giữa các cơ quan không còn nữa. Toàn bộ hệ thống cơ quan có thể bắt đầu ngừng hoạt động, cái khác, bao gồm cả phổi và tim ”.
Nhiễm trùng huyết, ngay cả khi sống sót, có thể để lại cho bệnh nhân những tổn thương lâu dài ở phổi và các cơ quan khác.
Bội nhiễm
Galiatsatos lưu ý rằng khi một người có COVID-19, hệ thống miễn dịch đang làm việc chăm chỉ để chống lại kẻ xâm lược. Điều này có thể khiến cơ thể dễ bị nhiễm vi khuẩn hoặc vi rút khác trên COVID-19 – một dạng bội nhiễm. Nhiễm trùng nhiều hơn có thể dẫn đến tổn thương phổi bổ sung.
=
Hội chứng suy hô hấp cấp tiến triển
Các triệu chứng & nguyên nhân
Chẩn đoán & điều trị
Bác sĩ và các phòng ban
In
Tổng quat
Hội chứng suy hô hấp cấp tính (ARDS) xảy ra khi chất lỏng tích tụ trong các túi khí nhỏ, đàn hồi (phế nang) trong phổi của bạn. Chất lỏng khiến phổi của bạn không chứa đủ không khí, có nghĩa là lượng oxy đến máu của bạn sẽ ít hơn. Điều này làm mất đi lượng oxy cần thiết để hoạt động của các cơ quan.
ARDS thường xảy ra ở những người đã bị bệnh nặng hoặc những người bị thương tích nặng. Khó thở dữ dội – triệu chứng chính của ARDS – thường phát triển trong vòng vài giờ đến vài ngày sau chấn thương hoặc nhiễm trùng.
Nhiều người phát triển ARDS không sống sót. Nguy cơ tử vong tăng theo tuổi và mức độ bệnh. Trong số những người sống sót sau ARDS, một số hồi phục hoàn toàn trong khi những người khác bị tổn thương lâu dài ở phổi.
sản phẩm và dịch vụ
Sách: Sách Sức khỏe Gia đình của Phòng khám Mayo, Tái bản lần thứ 5
Hiển thị thêm các sản phẩm từ Mayo Clinic
Các triệu chứng
Các dấu hiệu và triệu chứng của ARDS có thể khác nhau về cường độ, tùy thuộc vào nguyên nhân và mức độ nghiêm trọng của nó, cũng như sự hiện diện của bệnh tim hoặc phổi tiềm ẩn. Chúng bao gồm:
Khó thở nghiêm trọng
Khó thở và thở nhanh bất thường
Huyết áp thấp
Lú lẫn và cực kỳ mệt mỏi
Khi nào đến gặp bác sĩ
ARDS thường xảy ra sau một cơn bệnh hoặc chấn thương nặng và hầu hết những người bị ảnh hưởng đều đã phải nhập viện.
Nguyên nhân
Phế quản, tiểu phế quản và phế nang
Tiểu phế quản và phế nangMở hộp thoại bật lên
Nguyên nhân cơ học của ARDS là chất lỏng bị rò rỉ từ các mạch máu nhỏ nhất trong phổi vào các túi khí nhỏ, nơi máu được cung cấp oxy. Thông thường, một lớp màng bảo vệ giữ chất lỏng này trong các mạch. Tuy nhiên, bệnh tật hoặc chấn thương nặng có thể gây tổn thương màng, dẫn đến rò rỉ chất lỏng của ARDS.
Nguyên nhân cơ bản của ARDS bao gồm:
Nhiễm trùng huyết. Nguyên nhân phổ biến nhất của ARDS là nhiễm trùng huyết, một bệnh nhiễm trùng máu lan rộng và nghiêm trọng.
Hít phải các chất độc hại. Hít phải khói thuốc hoặc khói hóa chất có nồng độ cao có thể dẫn đến ARDS, cũng như hít phải (hít vào) chất nôn mửa hoặc các đợt gần chết đuối.
Viêm phổi nặng. Các trường hợp viêm phổi nặng thường ảnh hưởng đến cả năm thùy của phổi.
Đầu, ngực hoặc chấn thương lớn khác. Tai nạn, chẳng hạn như ngã hoặc va chạm xe, có thể trực tiếp làm tổn thương phổi hoặc phần não kiểm soát hơi thở.
Bệnh do Coronavirus 2019 (COVID-19). Những người bị COVID-19 nặng có thể phát triển ARDS.
Khác. Viêm tụy (viêm tụy), truyền máu ồ ạt và bỏng.
Các yếu tố rủi ro
Hầu hết những người phát triển ARDS đã phải nhập viện vì một tình trạng khác, và nhiều người bị bệnh nặng. Bạn có nguy cơ đặc biệt cao nếu bạn bị nhiễm trùng lan rộng trong máu (nhiễm trùng huyết).
Những người có tiền sử nghiện rượu mãn tính có nguy cơ phát triển ARDS cao hơn. Họ cũng có nhiều khả năng chết vì ARDS.
Các biến chứng
Nếu bạn bị ARDS, bạn có thể phát triển các vấn đề y tế khác khi ở trong bệnh viện. Các vấn đề phổ biến nhất là:
Các cục máu đông. Nằm yên trong bệnh viện khi đang thở máy có thể làm tăng nguy cơ hình thành cục máu đông, đặc biệt là ở các tĩnh mạch sâu ở chân. Nếu cục máu đông hình thành ở chân của bạn, một phần của cục máu đông có thể vỡ ra và di chuyển đến một hoặc cả hai phổi của bạn (thuyên tắc phổi) – nơi nó ngăn chặn dòng chảy của máu.
Xẹp phổi (tràn khí màng phổi). Trong hầu hết các trường hợp ARDS, một máy thở được gọi là máy thở được sử dụng để tăng lượng oxy trong cơ thể và đẩy chất lỏng ra khỏi phổi. Tuy nhiên, áp suất và thể tích không khí của máy thở có thể buộc khí đi qua một lỗ nhỏ ở bên ngoài phổi và làm xẹp phổi đó.
Nhiễm trùng. Bởi vì máy thở được gắn trực tiếp vào một ống chèn trong khí quản của bạn, điều này làm cho vi trùng dễ dàng lây nhiễm và làm tổn thương thêm phổi của bạn.
Sẹo (xơ phổi). Sẹo và dày mô giữa các túi khí có thể xảy ra trong vài tuần sau khi bắt đầu ARDS. Điều này làm cho phổi của bạn bị cứng lại, khiến cho việc cung cấp oxy từ các túi khí vào máu của bạn trở nên khó khăn hơn.
Nhờ các phương pháp điều trị được cải thiện, nhiều người hơn đang sống sót sau ARDS. Tuy nhiên, nhiều người sống sót cuối cùng phải chịu những hậu quả nghiêm trọng và đôi khi kéo dài:
Các vấn đề về hô hấp. Nhiều người bị ARDS phục hồi hầu hết chức năng phổi của họ trong vòng vài tháng đến hai năm, nhưng những người khác có thể gặp vấn đề về hô hấp trong suốt phần đời còn lại của họ. Ngay cả những người khỏe mạnh thường khó thở và mệt mỏi và có thể cần bổ sung oxy tại nhà trong vài tháng.
Phiền muộn. Hầu hết những người sống sót sau ARDS cũng cho biết họ đã trải qua một giai đoạn trầm cảm, có thể điều trị được.
Các vấn đề với trí nhớ và suy nghĩ rõ ràng. Thuốc an thần và lượng oxy trong máu thấp có thể dẫn đến mất trí nhớ và các vấn đề về nhận thức sau ARDS. Trong một số trường hợp, ảnh hưởng có thể giảm dần theo thời gian, nhưng trong những trường hợp khác, tổn thương có thể là vĩnh viễn.
Mệt mỏi và yếu cơ. Nằm trong bệnh viện và thở máy có thể khiến cơ của bạn yếu đi. Bạn cũng có thể cảm thấy rất mệt mỏi sau khi điều trị.
Cấu trúc và cơ chế của enzym tổng hợp liponucleotide nội màng trung tâm sinh tổng hợp phospholipid
- Xiuying Liu ,
- Yan Yin ,
- Jinjun Wu &
- Zhenfeng Liu
Nature Communications âm lượng 5 , Bài báo số: 4244 ( 2014 ) Trích dẫn bài báo này
- 1401 Quyền truy cập
- 36 trích dẫn
- 1 Altmetric
- Số liệuchi tiết
trừu tượng
Phospholipid là các phân tử nguyên tố tạo nên màng sinh học. Sinh tổng hợp phosphatidylinositol, phosphatidylglycerol và phosphatidylserine cần một chất trung gian liponucleotide trung tâm có tên là cytidine-diphosphate diacylglycerol (CDP-DAG). CDP-DAG synthetase (Cds) là một enzyme màng tích hợp xúc tác sự hình thành CDP-DAG, một bước thiết yếu để tái chế phosphoinositide trong quá trình truyền tín hiệu. Ở đây chúng tôi báo cáo cấu trúc của Cds từ Thermotoga maritima(TmCdsA) ở độ phân giải 3,4 Å. TmCdsA tạo thành một homodimer và mỗi monomer chứa chín vòng xoắn xuyên màng được sắp xếp thành một nếp gấp mới với ba miền. Một khoang bất thường hình phễu thâm nhập một nửa vào màng, cho phép enzym đồng thời chấp nhận cơ chất ưa nước (cytidine 5′-triphosphat (CTP) / deoxy-CTP) từ tế bào chất và cơ chất kỵ nước (axit phosphatidic) từ màng. Nằm ở dưới cùng của khoang, một trung tâm dị-di-kim loại Mg 2+ -K + được điều phối bởi thuốc nhuộm Asp-Asp đóng vai trò là đồng yếu tố của TmCdsA. Các kết quả cho thấy một cơ chế xúc tác hai kim loại-ion cho sự tổng hợp CDP-DAG qua trung gian Cds ở bề mặt phân cách màng tế bào chất.
Giới thiệu
Các phospholipid gốc glycerophosphat là thành phần chính của màng sinh học, bao gồm màng sinh chất và màng bào quan. Một số loài glycerophospholipid khác nhau với các nhóm đầu đa dạng tồn tại trong các màng sinh học khác nhau, bao gồm phosphatidylglycerol (PG), cardiolipin, phosphatidylcholine, phosphatidylethanolamine, phosphatidylinositol (PI), phosphatidylserine (PS) và phosphatidic acid (PA). Các đặc tính vật lý và hóa học của các phospholipid là cơ bản cho sự hình thành và ổn định của màng hai lớp có thể dùng làm hàng rào thấm đối với các chất ưa nước (như ion và chất chuyển hóa) 1. Điều này không chỉ cần thiết cho việc thiết lập các thế điện hóa xuyên màng trong các quá trình năng lượng sinh học, mà còn hỗ trợ tất cả các loại hoạt động nội bào phụ thuộc nhiều vào sự ngăn cách của các không gian nội bào. Bên cạnh đó, lớp kép phospholipid cũng cung cấp môi trường tương thích cho quá trình sinh sinh và chuyển hóa các phân tử sinh học lưỡng tính bao gồm lipid và protein màng 2 , 3 , 4 , 5 . Hơn nữa, các dẫn xuất phosphoryl hóa của PI (phosphoinositides) là các phân tử điều hòa quan trọng thực hiện chức năng truyền tín hiệu tế bào và vận chuyển qua màng 6 , 7 , và PS tham gia vào quá trình apoptosis và điều hòa miễn dịch 8 .
Năm 1960, Kennedy và các đồng nghiệp đã phát hiện ra rằng một liponucleotide, được đặt tên là cytidine-diphosphate diacylglycerol (còn được gọi là CDP-DAG), là tiền chất quan trọng cho quá trình sinh tổng hợp PI 9 , PG 10 , 11 và PS 12 . Các công trình ban đầu cũng chứng minh rằng CDP-DAG nằm ở điểm nhánh của các con đường sinh hóa đa dạng dẫn đến tổng hợp các phospholipid với các nhóm đầu 13 , 14 khác nhau . Các con đường qua trung gian CDP-DAG là nguồn quan trọng cho sự tổng hợp de novo của phospholipid ở cả sinh vật nhân sơ và sinh vật nhân chuẩn ( Hình bổ sung 1). Người ta nhận thấy rằng CDP-DAG được tạo ra thông qua tổng hợp enzym từ cytidine 5′-triphosphate (CTP) và PA, trong khi một phân tử pyrophosphate được giải phóng dưới dạng sản phẩm phụ của phản ứng 15 , 16 ( Hình 1a, b ). Gen mã hóa Escherichia coli CDP-DAG synthetase (Cds, EC 2.7.7.41) đã được nhân bản 17 , và protein này đã được tinh sạch và có đặc điểm là một enzym liên kết màng với sự lựa chọn nghiêm ngặt đối với CTP hoặc deoxy-CTP (dCTP) chống lại các nucleotide khác 18 . Enzyme áp dụng cơ chế phản ứng tuần tự 18 , 19 và thể hiện sự ưu tiên đối với các PA có ít nhất một liên kết đôi trên một trong hai chuỗi acyl béo của chúng 18. Sau đó, một Cds sinh vật nhân chuẩn đã được tinh chế từ Saccharomyces cerevisiae 20 và gen CDS1 mã hóa nó được tìm thấy là cần thiết cho sự phát triển của tế bào nấm men 21 . Các nghiên cứu di truyền phân tử về đột biến Cds của cá Drosophila và cá ngựa vằn cho thấy Cds có vai trò trung tâm trong quá trình truyền quang 22 và sự hình thành mạch máu 23 bằng cách kiểm soát sự sẵn có của phosphoinositide 4,5 biphosphate thông qua con đường tái chế phosphoinositide ( Hình 1b ). Ở chuột và người, hai gen tương đồng của Cds ( CDS1 và CDS2) được nhân bản và thể hiện kiểu biểu hiện riêng biệt trong các mô khác nhau 24 , 25 , 26 , 27 . Đối với thực vật và vi khuẩn lam, việc loại bỏ các chất tương đồng Cds làm suy giảm quá trình sinh tổng hợp PG, một loại lipid thiết yếu cho hoạt động thích hợp của quá trình quang hợp 28 , 29 . Mặc dù vai trò trung tâm của Cds trong sinh tổng hợp phospholipid và các chức năng sinh lý quan trọng của nó, người ta vẫn biết rất ít về cấu trúc của vị trí hoạt động của nó hoặc các cơ sở cấu trúc để enzyme nội màng liên kết và chuyển đổi một cách có chọn lọc hai phân tử cơ chất có các đặc tính riêng biệt và từ các milieus tế bào khác nhau.
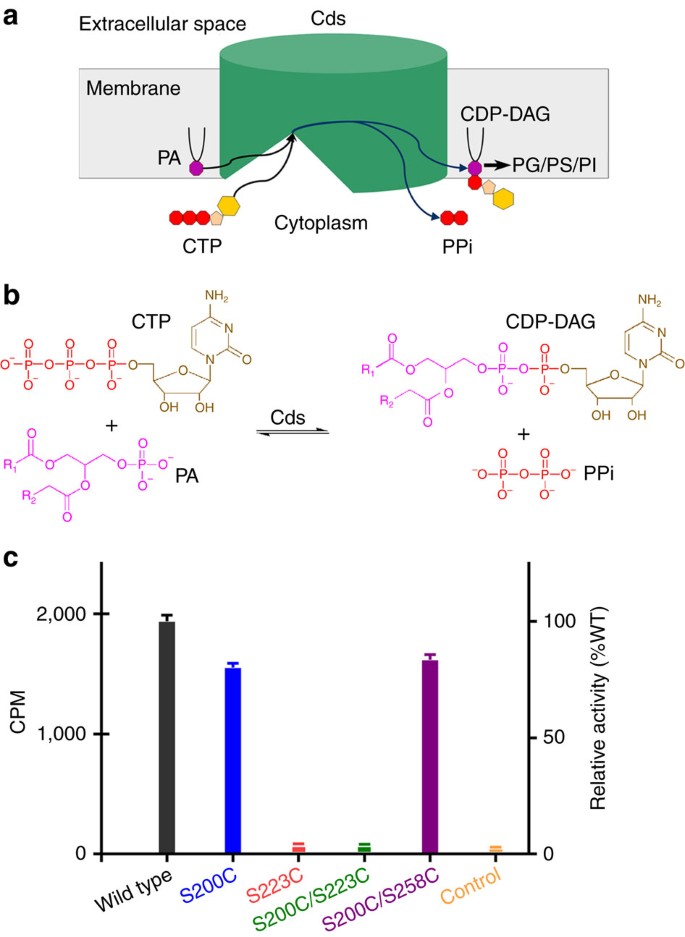
( a ) Một mô hình hoạt hình minh họa vai trò chức năng của enzym Cds nhúng qua màng trong sinh tổng hợp phospholipid. PA, axit photphatidic; PG, phosphatidylglycerol; PS, phosphatidylserine; PI, phosphatidylinositol. ( b ) Phản ứng hóa học tổng hợp CDP-DAG được xúc tác bởi Cds. ( c ) Hoạt động của TmCdsA kiểu hoang dã và các đột biến cysteine (S200C, S223C, S200C / S223C và S200C / S258C) trong việc tổng hợp sản phẩm CDP-DAG 3 nhãn H. CPM, đếm trên phút của độ phóng xạ đo được đối với các sản phẩm kỵ nước được chiết xuất trong pha hữu cơ. Đối chứng là phản ứng song song được thiết lập mà không cần thêm enzym. Các thanh lỗi biểu thị lỗi chuẩn của giá trị trung bình (sem, n = 4 ngoại trừ S200C cón = 3 thay).
Các kết quả
Cấu trúc tổng thể
Đối với các nghiên cứu cấu trúc trên họ Cds, một đột biến cysteine kép (S200C / S223C) của chất tương đồng Cds từ T. maritima (TmCdsA) được kết tinh dễ dàng cùng với methylmercury clorua. Với sự đồng nhất về cấu trúc được cải thiện của protein đột biến cysteine kép này và các vị trí tiếp xúc tinh thể ổn định thủy ngân liên quan đến các gốc Cys200 được thiết kế ( Hình 2 ), giới hạn nhiễu xạ của tinh thể TmCdsA đã được cải thiện đáng kể từ độ phân giải ~ 7 đến 3,4 3.4. Cấu trúc tinh chế chứa khoảng 98% chuỗi polypeptit TmCdsA với các số liệu thống kê và đặc điểm hình học tốt ( Bảng 1 ), và phù hợp tốt với mật độ điện tử ( Hình 2). Độ chính xác của việc đăng ký trình tự trong cấu trúc được xác minh bằng 11 nhãn thủy ngân cụ thể tại địa điểm gắn với dư lượng Cys nội sinh và được thiết kế ( Hình bổ sung 3c, d ).
( a ) Bản đồ 2 F o – F c (đường viền ở mức 1,2 × σ) của cấu trúc TmCdsA được tinh chế ở độ phân giải 3,4 Å và được xem dọc theo mặt phẳng màng. ( b ) Chế độ xem âm thanh nổi phóng to của bản đồ 2 F o – F c (có đường viền ở mức 1,2 × at) ở vùng xuyên màng với các mô hình que được chồng lên trên bản đồ.
Đột biến S200C / S223C không hoạt động và cấu trúc tổng thể của nó gần giống với cấu trúc của một đột biến hoạt động (S200C / S258C), duy trì 83,6% hoạt động kiểu hoang dã ( Hình 1c và Hình 4 bổ sung ). Đột biến Ser200 thành Cys chỉ có ảnh hưởng nhỏ đến hoạt động của enzym, trong khi đột biến S223C gần như hủy bỏ hoạt động ( Hình 1c ). Giữa hai cấu trúc, có một số sai lệch nhỏ ở vùng tận cùng N và hai vòng tế bào chất dài, phản ánh tính linh hoạt của các vùng này ( Hình bổ sung. 4c). Đột biến S223C tăng cường tương tác giữa vòng xoắn A và chuỗi xoắn M8 và làm giảm tính linh hoạt của chúng, điều này rõ ràng có liên quan đến việc mất hoạt tính. Mặt khác, do đột biến S223C ổn định vùng vòng lặp A có liên quan đến quá trình đóng gói tinh thể ( Hình 2c ), đột biến S200C / S223C kết tinh tái tạo tốt hơn đột biến S200C / S258C. Tuy nhiên, cả hai cấu trúc đều đại diện cho trạng thái tuân thủ của TmCdsA ở dạng không có chất nền. Vì chúng rất giống nhau ở trạng thái này, cấu trúc của S200C / S223C được sử dụng để phân tích và mô tả thêm. Đơn vị không đối xứng chứa một homodimer hình vòm với trục giả C 2 chạy qua giao diện monome-monomer ( Hình 3a, b). Khoảng 3980-Å 2 diện tích bề mặt bị chôn vùi khi đồng phân hóa, cho thấy dạng số là trạng thái oligomeric ổn định của TmCdsA. Các thí nghiệm liên kết chéo và tán xạ ánh sáng đa góc khẳng định thêm rằng TmCdsA cũng là một chất làm mờ trong dung dịch ( Hình bổ sung. 5 ). Hai monome đa chức năng với độ lệch bình phương trung bình của gốc α-cacbon là 0,29 Å, cho thấy chúng gần giống nhau về cấu trúc tổng thể. Mỗi monomer TmCdsA chứa chín vòng xoắn xuyên màng, cụ thể là vòng xoắn M1–9 như trong Hình 3c, d . Các vòng xoắn M1, 3, 4, 5, 8 và 9 đều chịu các đường gấp khúc ở góc uốn nhỏ (15–40 °) xung quanh các gốc của proline, trong khi M9 có thêm một đường gấp khúc góc lớn (~ 65 °) xung quanh Gly250 ( Hình 3d). Đầu cuối C của TmCdsA nằm ở phía ngoại vi theo kết quả phân tích cấu trúc liên kết trước đó 30 . Do đó, đầu cuối N được định vị trên mặt tế bào chất khi quan sát thấy một số lẻ các vòng xoắn xuyên màng. Như trong Hình 3c, d , monomer TmCdsA được tổ chức thành ba miền riêng lẻ trông giống như những cánh hoa. Chúng được đặt tên là miền đầu N (NTD, chứa xoắn M1), miền giữa (chứa các xoắn M2–5) tại giao diện đồng phân hóa và miền đầu C (CTD, chứa M6–9 xoắn). Sự sắp xếp trình tự của các dạng tương đồng Cds sinh vật nhân sơ khác nhau cho thấy rằng CTD có mức độ bảo tồn cao nhất, trong khi NTD được bảo tồn vừa phải và miền giữa được bảo tồn ít nhất trong số chúng (Hình bổ sung. 6 ).
( a , b ) TmCdsA dimer lần lượt nhìn dọc theo mặt phẳng màng ( a ) và dọc theo màng bình thường từ phía tế bào chất ( b ). Xương sống của protein đột biến S200C / S223C được hiển thị dưới dạng mô hình hoạt hình và các ion Mg 2+ / K + được hiển thị dưới dạng mô hình hình cầu màu vàng / tím. Các sắc thái màu xanh lam cho biết vị trí gần đúng của màng. Đơn phân có màu xanh lam (gốc 4–270) được theo dõi năm gốc ở vùng tận cùng N lâu hơn so với đơn phân có màu đỏ tươi (gốc 9–270). ( c ) Cấu trúc của monome TmCdsA với mỗi miền riêng lẻ được tô màu xanh lam, xanh lục hoặc đỏ. CTD, miền đầu cuối C; MD, miền giữa; NTD, N-miền đầu cuối. ( d) Tổ chức cấu trúc liên kết của các vòng xoắn xuyên màng trong TmCdsA. Các ký tự ‘S’ màu xanh lục được dán nhãn bằng ký hiệu * cho biết vị trí của các gốc S200, S223 và S258, chúng bị đột biến thành các gốc cysteine cho mục đích kết tinh trong nghiên cứu này.
Vị trí của đồng yếu tố kim loại-ion
Các nghiên cứu sinh hóa trước đây đã chứng minh rằng cả enzyme Cds của sinh vật nhân sơ và sinh vật nhân chuẩn đều yêu cầu sự hiện diện của ion Mg 2+ cho các hoạt động của chúng 15 , 18 , 19 , 20 , 31 , 32 , trong khi ion K + ở nồng độ 25–200 mM kích thích hoạt động của M. smegmatis CdsA bởi ~ 30 lần so với các enzyme với Mg 2+ một mình 31 . Như thể hiện trong Hình 4a, b , hoạt tính của TmCdsA đạt mức cao nhất khi có mặt 2 mM Mg 2+ và 50–200 mM K + . Khi chỉ có K +ion bao gồm trong phản ứng, hoạt tính của TmCdsA bị loại bỏ khi không có Mg 2+ ( Hình 4b , đường cong tối), chứng tỏ yêu cầu tuyệt đối của ion Mg 2+ đối với hoạt động của TmCdsA. Khi [Mg 2+ ] được tăng dần trong các phản ứng ( Hình 4a ), hoạt tính của enzym tăng lên mức cao nhất ở nồng độ khoảng 2 mM.
( a ) Sự thay đổi hoạt tính phụ thuộc Mg 2+ của TmCdsA có hoặc không có KCl 200 mM. Các thanh lỗi chỉ ra sem và n = 3 cho các điểm dữ liệu có [Mg 2+ ] = 2 hoặc 10 mM (+0 hoặc 200 mM KCl), trong khi các điểm khác là với n = 4. ( b ) Ảnh hưởng của việc tăng nồng độ cation hóa trị đơn (K + , Rb + , NH 4 + , Na + , Li + hoặc Cs + ) đến hoạt động của TmCdsA. Đường cong tối thấp nhất được đo với nồng độ K + thay đổi và khi không có Mg 2+ion, trong khi các đường cong khác được đo khi có mặt 2 mM Mg 2+ và nồng độ thay đổi của các cation đơn hóa trị khác nhau. n = 3 cho các điểm dữ liệu sau được đo bằng 2 mM Mg 2+ : [K + ] = 50, 200 mM; [Na + ] = 200 mM; [NH 4 + ] = 0 mM; [Li + ] = 0, 200 mM; [Cs + ] = 0, 25, 50 mM; [Rb + ] = 0, 50 mM. n = 4 cho những người khác. ( c ) Sự khác biệt đẳng lập Các đỉnh Fourier của F Ba – F Mg (4,5 Å, đỏ tươi) và F Tl – F K(4,5 Å, màu xanh lam) bản đồ có đường viền ở cấp +8,0 ×.. Lưới xanh lục là bản đồ 2 F o – F c có độ phân giải 3,4 Å (đường viền ở mức +2,0 × σ) của tinh thể chứa cả ion Mg 2+ và K + . Các ion Mg 2+ và K + được hiển thị như những viên đạn bạc. Đỉnh của ion Ba 2+ hơi lệch khỏi vị trí của vị trí Mg 2+ do có những thay đổi nhỏ trong kích thước ô đơn vị của tinh thể ngâm Ba 2+ . ( d ) Các gốc amino axit quan trọng bao quanh tâm kim loại Mg 2+ -K + trong TmCdsA. ( e) Phân tích đột biến về vai trò chức năng của các gốc tích điện xung quanh tâm kim loại di. Hoạt động của enzyme kiểu hoang dã được bình thường hóa là hoạt động tương đối 100% sau khi được trừ đi với dữ liệu đối chứng âm tính (các phản ứng song song không có thêm enzyme), trong khi hoạt tính của các đột biến và WT + EDTA được trình bày dưới dạng hoạt độ phần trăm tương đối so với tự nhiên -loại enzim. Các thanh lỗi biểu thị sem, n = 3 cho kiểu hoang dã, D249A, D219A, D246A và K167A, hoặc n = 4 cho WT + EDTA, D144A, E222A, K226A và R166A.
Khi không có cation đơn hóa trị nào được thêm vào các phản ứng, TmCdsA chỉ có thể đạt 10–23% hoạt động tốt nhất của nó ở 2–20 mM Mg 2+ ( Hình 4a , đường cong tối). Khi chuẩn độ ion K + vào các phản ứng có thêm 2 mM Mg 2+ , hoạt độ tăng mạnh và đạt mức ổn định ở [K + ] trên 50 mM ( Hình 4b , đường cong màu đỏ). Trong số sáu cation đơn hóa trị khác nhau (K + / Rb + / NH 4 + / Na + / Li + / Cs + ) được thử nghiệm, chỉ có ion K + có thể hỗ trợ kích thích tối đa hoạt động của enzym. Na + , RbCác ion + hoặc NH 4 + cũng có thể kích thích hoạt động của TmCdsA, nhưng ở mức độ thấp hơn khi so sánh với tác dụng của ion K + ( Hình 4b , các đường cong màu xanh lam, tím và xanh lục). Các ion Li + hoặc Cs + hầu như không có bất kỳ tác dụng kích thích nào đối với hoạt động của TmCdsA ( Hình 4b , các đường cong vàng và xám). Sự tương phản lớn giữa tác dụng của K + và tác dụng của ion Li + / Cs + (chênh lệch gấp 10 lần ở 200 mM) chứng tỏ rằng sự kích thích hoạt động của enzym bởi K +ion không phải là do tác dụng chung của việc tăng cường độ ion đối với sự ổn định của protein mà là một hiệu ứng cụ thể bắt nguồn từ sự nhận biết có chọn lọc của ion K + tại vị trí hoạt động của TmCdsA. Vì ion K + là cation đơn hóa trị nội bào chiếm ưu thế, nên ảnh hưởng của ion K + có liên quan về mặt sinh lý hơn so với ảnh hưởng của các cation đơn hóa trị khác. Tất cả các kết quả này đều chứng minh chung rằng các ion Mg 2+ và K + đều cần thiết cho TmCdsA để đạt được hoạt tính tối đa và chúng không thể thay thế cho nhau trong chức năng xúc tác của TmCdsA. Dữ liệu cũng gợi ý rằng TmCdsA chứa hai vị trí liên kết cation chọn lọc riêng lẻ bên trong hoặc xung quanh vị trí hoạt động của nó.
Để phát hiện các vị trí liên kết cho các ion Mg 2+ và K + trong TmCdsA và xác định gốc axit amin chịu trách nhiệm phối hợp hai cation riêng biệt này, chúng tôi đã điều chế các tinh thể ngâm BaCl 2 -, MnCl 2 -, TlNO 3 – hoặc CsCl để thăm dò vị trí liên kết của các cation hóa trị hai và đơn hóa trị trong TmCdsA. Các ion Ba 2+ / Mn 2+ và Tl + / Cs + được sử dụng làm chất thay thế ion nặng để phát hiện các vị trí liên kết ion Mg 2+ và K + tương ứng. Các F Bà – F Mgsự khác biệt đẳng định hình Bản đồ Fourier cho thấy một đỉnh Ba 2+ mạnh duy nhất giữa Asp219 và Asp249 ( Hình 4c ), trong khi bản đồ chênh lệch F Tl – F K cho thấy một đỉnh Tl + mạnh ở một vị trí khác trên đỉnh Ba 2+ ( Hình. 4c ). Sự khác biệt bất thường Bản đồ Fourier khẳng định thêm sự tồn tại của các vị trí liên kết cụ thể và riêng biệt đối với các ion Ba 2+ và Tl + trong TmCdsA ( Hình 7a bổ sung ). Hơn nữa, Mn 2+ – hoặc Cs +-các tinh thể ngâm thể hiện sự khác biệt bền vững và dị thường các đỉnh Fourier xung quanh các vị trí tương ứng mà Ba 2+ hoặc Tl + liên kết ( Hình 7b ). Do đó, rõ ràng là vị trí thấp hơn là đặc trưng cho liên kết cation hóa trị hai, trong khi vị trí trên chọn cation hóa trị một. Hai vị trí liên kết có thể được chiếm giữ đồng thời bởi các cation hóa trị một và hóa trị hai, như được chỉ ra bởi bản đồ Fourier đẳng định hình và khác biệt bất thường của một tinh thể ngâm trong dung dịch chứa cả ion Rb + và Mn 2+ ( Hình bổ sung. 8 ). Đối với cấu trúc được giải với một tinh thể chứa 25 mM MgCl 2và KCl 100 mM, hai vị trí liên kết cation riêng biệt có khả năng chấp nhận các ion Ba 2+ / Mn 2+ và Tl + / Cs + / Rb + do đó được gán tương ứng là các vị trí liên kết Mg 2+ – và K + ( Hình . 4d ).
Gần vùng trung tâm của CTD từ mỗi monomer TmCdsA, ion Mg 2+ được điều phối, ở khoảng cách 2,1 Å, bởi các nhóm cacboxyl của hai gốc Asp, cụ thể là Asp219 và Asp249 ( Hình 4d ). Vị trí liên kết này nằm xung quanh vùng liên kết glycine giữa xoắn M9a và M9b. Trong khi đó, ion K + được định vị 5,9 Å từ vị trí liên kết Mg 2+ và được điều phối bởi nhóm cacboxyl của Asp219 ở khoảng cách 2,5 Å. Khoảng cách gần nhất giữa các nhóm cacboxyl của Glu222 / Asp249 và ion K + là 4,4 / 3,3 Å, cho thấy chúng cũng góp phần vào liên kết của ion K + .
Kiến trúc của trang web đang hoạt động
Để phân tích sâu hơn vai trò chức năng của các gốc axit amin tích điện xung quanh các ion Mg 2+ và K + , một loạt các đột biến đã được tạo ra và hoạt động của chúng đã được đo lường ( Hình 4e ). Những đột biến này và protein được xử lý EDTA vẫn gần như phân tán đơn lẻ như protein kiểu hoang dã trong dung dịch ( Hình bổ sung. 9 ). Khi so sánh với enzyme kiểu dại, đột biến D249A và D219A đã mất hoạt tính lần lượt là 98,2% và 98,4% ( Hình 4e ). Ảnh hưởng tương tự như EDTA đối với hoạt động của enzym kiểu dại vì mất ion Mg 2+ . Việc đột biến một trong hai gốc Asp này thành Ala sẽ dẫn đến ái lực của TmCdsA giảm đáng kể đối với cả Mg 2+và ion K + , và do đó làm giảm hoạt tính của enzym. Asp249 được bảo tồn cao trong số các đồng đẳng Cds của sinh vật nhân sơ và sinh vật nhân chuẩn ( Hình bổ sung. 6 ). Mặc dù Asp219 được bảo tồn nghiêm ngặt trong các dạng tương đồng của tế bào nhân sơ ( Hình 6a ), nó thường được thay thế bằng một gốc Gly trong các thành viên nhân thực ( Hình 6b ). Cặn glyxin có thể điều phối ion Mg 2+ trực tiếp thông qua oxy cacbonyl của nó hoặc gián tiếp qua phân tử nước gần đó. Trái ngược với việc bảo tồn nghiêm ngặt các dư lượng Asp219 và Asp249 trong các chất tương đồng Cds của sinh vật nhân sơ, Glu222 chỉ được bảo tồn một phần và đôi khi được thay thế bằng dư lượng Gln trong Bacillus cereus hoặc bằng dư lượng Lys trongAquifex aeolicus ( Hình bổ sung. 6a ). Thật kỳ lạ, đột biến E222A thể hiện 16,7% hoạt động kiểu hoang dã ( Hình 4e ), cho thấy hiệu ứng mất chức năng ít nghiêm trọng hơn so với đột biến D249A hoặc D219A. Như thể hiện trong Hình 4d , Glu222 hoặc tương tác trực tiếp với ion K + thông qua liên kết ion yếu hoặc liên kết gián tiếp thông qua một phân tử nước không được quan sát được chèn vào giữa chúng. Có lẽ, đột biến E222A có thể dẫn đến mất hoặc suy yếu vị trí liên kết ion K + .
Bên cạnh Asp219, Asp249 và Glu222 tham gia vào liên kết Mg 2+ và K + , hai gốc axit bổ sung (Asp246 và Asp144) được tìm thấy gần đồng yếu tố di-kim loại ( Hình 4d ). Các dư lượng axit này tạo thành một mảng bề mặt điện âm có thể đại diện cho một tính chất đặc trưng của vị trí hoạt động Cds ( Hình 5c, d ). Liên kết của hai cation với tâm xúc tác làm trung hòa các điện tích âm do Asp219, Asp249 và Glu222 tạo ra. Hơn nữa, Lys167 và Lys226 hình thành tương tác ion với Asp219 và Asp246, tương ứng ( Hình 4d). Các tương tác như vậy một mặt trung hòa thêm các điện tích âm từ các gốc axit và mặt khác định vị các chuỗi bên của các gốc Asp chính trong vùng tối ưu cho xúc tác. Trong số các gốc tích điện phụ, Lys167, Lys226, Asp144 và Asp246 được bảo tồn cao trong số các protein Cds sinh vật nhân sơ và sinh vật nhân thực khác nhau. Phân tích đột biến gen sâu hơn cho thấy các đột biến D144A, D246A, K226A và K167A mất lần lượt 98,5%, 99,7%, 98,8% và 99,2% hoạt động của enzym ( Hình 4e ), cho thấy rằng chúng đều có vai trò quan trọng trong chức năng của TmCdsA. Trong khi đó, đột biến R166A chỉ mất hoạt tính 30,0%, phù hợp với việc quan sát Arg166 ở một vị trí tương đối xa trung tâm xúc tác giả định ( Hình 4d). Từ quan điểm cấu trúc và được xác minh bởi các đột biến điểm được mô tả ở trên, vị trí hoạt động của TmCdsA tập trung vào lõi di-kim loại Mg 2+ -K + được điều phối bởi thuốc nhuộm Asp219-Asp249 và cũng chứa một loạt phụ kiện amin tích điện dương và âm. -các dư lượng axit rất quan trọng cho hoạt động của enzym.
( a , b ) Sự hiện diện của hai khoang lớn gần bề mặt tế bào chất của TmCdsA dimer. Các lỗ hổng được thể hiện dưới dạng các mô hình bề mặt màu lục lam chồng lên trên hình biểu diễn hoạt hình của các phân tử TmCdsA. Hình ảnh mặt trước và mặt trên (từ phía tế bào chất) của TmCdsA chìm dọc theo mặt phẳng màng và bình thường của màng được thể hiện lần lượt ở a và b . ( c) Hình bên của bề mặt điện thế tĩnh điện của TmCdsA. Một rãnh kỵ nước kéo dài tiếp giáp với khoang mở kép và tiếp xúc với lớp kép lipid nằm ở bề mặt ngoài của TmCdsA. Bóng hộp màu bạc ở nền cho biết vị trí ước tính của màng đối với TmCdsA. Màu đỏ đậm và xanh đậm trên bề mặt biểu thị các vùng điện âm và điện dương lần lượt ở −15 và 15 kT e −1 . k, hằng số Boltzmann; T, nhiệt độ; e, độ lớn của điện tích electron. Đơn vị cho các số phía trên các dòng gạch ngang là Å. ( d) Hình ảnh mặt cắt của khoang hình phễu trong TmCdsA tiết lộ một đường hầm bên kéo dài giữa vòng xoắn B và vòng xoắn M1. Các mô hình thanh của CTP (màu vàng) và PA (dioleoyl, lục lam) được gắn vào khoang thông qua chương trình Autodock Vina 51 để hiển thị các vị trí liên kết được dự đoán của chúng trong TmCdsA. ( e ) Khoang nhìn từ phía tế bào chất. Để rõ ràng, chỉ khu vực xung quanh khoang được hiển thị. ( f ) Một mô hình được đề xuất cho cơ chế xúc tác của quá trình tổng hợp CDP-DAG. Các mũi tên màu xanh lá cây cho biết cuộc tấn công nucleophin vào α-phosphate của CTP do nhóm đầu PA kích hoạt Mg 2+ phóng ra và sự rút điện tử, dẫn đến sự phá vỡ liên kết α-β phosphodiester và tạo ra pyrophosphate ngoài CDP – TÚI. (g ) Trung tâm xúc tác kép Mg 2+ của DNA polymerase người trong phức hợp với cả hai chất nền, cụ thể là DNA và ddCTP (2 ′, 3′-dideoxycytidine 5′-triphosphate). Mã PDB: 1BPY.
Khoang hình phễu có lỗ kép
Ở mặt tế bào chất của mỗi monomer TmCdsA, một khoang hình phễu ôm lấy lõi kim loại di và thụt vào một nửa vào vùng màng ( Hình 5a, b ). Thành của nó chủ yếu được tạo hình bởi các gốc axit amin từ CTD và NTD ( Hình 5b ). Một khoang mở như vậy gợi nhớ đến vùng liên kết chất nền. Gần đây, một loại enzyme màng tích hợp khác có tên MraY, cần thiết cho sự tổng hợp thành tế bào vi khuẩn, đã được báo cáo có chứa một khoang hình chữ U được dự đoán là vị trí liên kết cho phân tử cơ chất amphiphilic 33 của nó . Mặc dù TmCdsA không chia sẻ bất kỳ sự tương đồng về trình tự đáng kể hoặc sự tương đồng về cấu trúc tổng thể với MraY, cả hai đều sử dụng chất nền kép và yêu cầu Mg 2+ion đối với hoạt động của chúng. Khoang bên trong TmCdsA có hai lỗ mở rộng, cho phép nó nhận chất nền kép từ tế bào chất và lớp kép lipid cùng một lúc ( Hình 5c – e ). Tế bào chất đối mặt với lỗ mở ( Hình 5d ) cho phép chất nền hòa tan trong nước, CTP / dCTP, khuếch tán vào khoang và sản phẩm phụ (pyrophosphat) thấm ngược trở lại vào tế bào chất. Trong khi đó, lỗ mở bên ( Hình 5e ) tạo điều kiện cho chất nền kỵ nước, cụ thể là PA, tiếp cận khoang từ lá bên trong của lớp kép lipid nơi nó được tổng hợp 34. Sau phản ứng có xúc tác, sản phẩm ưa béo, CDP-DAG, cũng có thể sử dụng cùng một lỗ bên để quay trở lại vùng màng và đóng vai trò là chất nền để tổng hợp thêm các phospholipid khác nhau. Hệ số B tương đối cao của đường xoắn M1 gợi ý khả năng rằng cổng bên có thể bị điều khiển bởi chuyển động xoay của đường xoắn M1 chống lại đường xoắn M2. Bằng cách này, sự truy cập của phân tử PA vào vị trí hoạt động và sự giải phóng CDP-DAG có thể được điều chỉnh. Một khoang mở kép hình phễu bất thường như vậy ( Hình 5d ) là tối ưu cho enzyme màng tích phân thực hiện xúc tác trên các chất nền kép có đặc tính riêng biệt (một chất ưa nước và chất còn lại kỵ nước) và giải phóng hai sản phẩm cũng có độ hòa tan khác nhau trong nước / lipid.
Kết quả phân tích động học phụ thuộc chất nền chỉ ra rằng liên kết CTP thể hiện tính hợp tác tích cực với tác động dị ứng trên TmCdsA, được thể hiện bằng đường cong sigmoidal của động học phụ thuộc CTP (Hệ số Hill = 1,7, Hình bổ sung. 10a và Bảng bổ sung 1 ). Ngược lại, dữ liệu động học phụ thuộc PA cho thấy có rất ít hiệu ứng dị ứng do liên kết PA gây ra (hệ số Hill = 1,2, Hình 10b và Bảng bổ sung 1 ). Rõ ràng là ái lực của TmCdsA đối với PA cao hơn đối với CTP ( Bảng bổ sung 1 ). Các thí nghiệm động học trước đó trên nấm men Cds gợi ý rằng CTP liên kết với Cds trước PA 20 , 35. Những vùng nào trên TmCdsA là các vị trí liên kết tiềm năng cho CTP và PA? Như trong Hình 5b, e , hai vòng tế bào chất bao quanh vị trí hoạt động và có thể phát huy vai trò chức năng của chúng bằng cách góp phần vào liên kết cơ chất. Chúng là vòng lặp M6-M7 (vòng lặp A) chứa mô típ ‘SPXKXXEG’ được bảo tồn và vòng lặp M8-M9a (vòng lặp B) bao gồm một phần của mô típ ‘HGGXXDRXD’ ( Hình bổ sung 6a ). Vòng A tạo thành các điểm tiếp xúc gần với đầu cuối C của chuỗi xoắn M8 ( Hình 4d ), và cùng với các xoắn M6 và M7, chúng bao quanh một rãnh ưa nước lõm có hình dạng vật lý tương thích để lắp nhóm cytidine của CTP, như một ổ khóa cho chìa khóa ( Hình 5e). Khu vực này rất có thể là cơ sở để enzyme chọn CTP / dCTP thay vì các nucleotide khác 18 . Đột biến S223C trên đầu tận cùng C của chuỗi xoắn M8 có ảnh hưởng đáng kể đến hoạt động của enzym ( Hình 1c ), nhấn mạnh vai trò quan trọng của tương tác giữa vòng lặp A và chuỗi xoắn M8 trong chức năng Cds. Trong khi đó, vòng lặp B tương tác với vùng đầu cuối N của xoắn M1. Chúng bao bọc khoang trung tâm từ phía đối diện của vòng lặp A và tạo thành một đường hầm bên dài với một nửa bề mặt của nó là ưa nước và nửa còn lại kỵ nước ( Hình 5d, e ). Một ống đường hầm lưỡng tính đặc biệt như vậy là lý tưởng để chứa nhóm glycerol-3-phosphate của PA và một trong các chuỗi acyl của nó ( Hình 5d). Đối với chuỗi acyl khác của phân tử PA, một rãnh kỵ nước lớn (rộng 17–23 Å và dài ~ 24 Å) nằm trên bề mặt giữa các xoắn M1 và M7 rất phù hợp để cung cấp vị trí liên kết của nó và làm giàu phân tử PA từ vùng màng ( Hình 5c ).
Thảo luận
Trước đó, người ta đã chứng minh rằng độ phóng xạ của 32 dipalmitoyl-PA đánh dấu P có thể được chuyển sang phân tử sản phẩm (CDP-DAG) bằng phản ứng xúc tác Cds 9 , 36 . Sự chuyển đổi enzym của CTP và PA thành CDP-DAG và pyrophosphat xảy ra thông qua một quá trình liên quan đến việc chuyển nhóm cytidyl-monophosphatidyl từ CTP vào nhóm phosphat của PA. Trong gần 5 thập kỷ qua kể từ khi Carter và Kennedy lần đầu tiên báo cáo tổng hợp bằng enzym CDP-DAG vào năm 1966 (tham khảo 15), các chi tiết cơ học của quá trình cơ bản này vẫn chưa được xác định rõ ràng do thiếu thông tin cấu trúc của họ Cds. Bây giờ, với cấu trúc tinh thể của TmCdsA đã được giải quyết, có thể suy ra cơ chế xúc tác của Cds bằng cách so sánh cấu trúc vị trí hoạt động của nó với cấu trúc của các nucleotidyltransferase khác như DNA polymerase. Như được thể hiện trong hình 5g , các polymerase DNA sử dụng trung tâm ion hai kim loại (ion Mg 2+ kép có tên là kim loại A và B) để xúc tác chuyển nhóm nucleotidyl-monophosphatidyl của dNTP vào nhóm 3′-hydroxyl của một phân tử ADN 37 , 38 . Hai-Mg 2+xúc tác -ion được sử dụng rộng rãi bởi các enzym axit nucleic bao gồm nucleaza và transposase bên cạnh DNA / RNA polymerase 39 , 40 . Bằng cách tương tự, Cds có thể áp dụng một quá trình xúc tác, bao gồm việc phá vỡ liên kết α-β phosphodiester của phân tử nucleotide và sau đó chuyển nhóm cytidyl-monophosphatidyl sang phân tử PA. Ion Mg 2+ trong TmCdsA có thể đóng vai trò là kim loại A chịu trách nhiệm kích hoạt nhóm photphat của phân tử PA và thúc đẩy cuộc tấn công nucleophin của nó vào α-photphat của CTP ( Hình 5f ), trong khi K +ion có khả năng đóng vai trò là kim loại B liên kết với photphat β- và γ của CTP và tạo điều kiện thuận lợi cho sự phân ly pyrophosphat khỏi vị trí hoạt động. Qua đó, TmCdsA đại diện cho một enzyme màng tích hợp độc đáo được phát hiện có chứa một trung tâm dị kim loại Mg 2+ -K + không chính tắc cho chức năng xúc tác của nó. Đối với các gốc axit amin tích điện phụ xung quanh vị trí hoạt động, chẳng hạn như Asp144, Lys167, Lys226 và Asp 246, được chứng minh là rất quan trọng đối với hoạt động của enzym ( Hình 4e ), chúng có thể góp phần vào quá trình xúc tác bằng cách liên kết đến các nhóm phân cực của phân tử cơ chất, tạo điều kiện hình thành sản phẩm trung gian hoặc hỗ trợ quá trình phân ly các sản phẩm cuối cùng khỏi vị trí hoạt động.
Phương pháp
Sự biểu hiện và thanh lọc protein
Gen mã hóa tương đồng CdsA được khuếch đại từ DNA bộ gen của T. maritima bằng cách sử dụng cặp mồi sau: mồi thuận: 5′-CGGCAGCCATATGGATGATTTGAAAACCAGAG-3 ′ và mồi ngược: 5′-TCCGGATCCTCATCGCACCACTCCTTCTAAG-3 ′. DNA gel tinh khiết được tiêu hóa và sau đó gắn vào vector pET15b giữa NDE I và Bam trang web HI. Plasmid được biến nạp thành chủng vi khuẩn E. coli C41 (DE3) . Đối với sự biểu hiện của protein, cứ 2 l môi trường nước dùng khủng khiếp trong một bình có vách ngăn 5 l được cấy với 50 ml dịch nuôi cấy qua đêm được cấy từ một khuẩn lạc đơn lẻ trên đĩa LB-Amp hoặc từ ống nuôi cấy gốc glycerol đã rã đông được bảo quản ở -80 ° C. Khi mật độ tế bào đạt 1,0 OD 600 nm , chất cảm ứng isopropyl-β- D-thiogalactoside được thêm vào môi trường nuôi cấy đến nồng độ cuối cùng là 0,5 mM. Sự biểu hiện của protein tiếp tục trong 2 giờ ở 37 ° C trước khi tế bào được thu hoạch bằng cách ly tâm ở 6.000 vòng / phút và sau đó được bảo quản ở −80 ° C. Các viên tế bào đông lạnh được lơ lửng trong đệm ly giải (50 mM Tris – HCl, 300 mM NaCl, pH 8,0) ở tỷ lệ 0,1 g ml -1 và sau đó được đồng nhất bằng máy đồng nhất cơ bản T10 (IKA). Để làm lạnh tế bào và chiết xuất các protein màng, 1,5 g decyl-β- DBột -maltoside (DM; Anatrace) được thêm vào hỗn dịch tế bào 100 ml, sau đó được khuấy trên đá để hòa tan hoàn toàn bột giặt và sau đó được tạo âm với bộ tạo âm Misonic 4000 được lập trình ở công suất 80% với cài đặt 1 s bật (cho 2 tổng tối thiểu) và tắt 5 giây. Sau khi siêu âm, tế bào ly giải chuyển sang bán trong suốt và được quay ly tâm ở tốc độ 17.000 vòng / phút trong rôto JA-25.50 (Beckman) trong 40 phút để loại bỏ các mảnh vụn không hòa tan. Phần nổi phía trên được nạp từ từ lên cột trọng lực với 1 ml nhựa Ni-NTA trên 50 ml phần nổi phía trên. Cột được cân bằng trước bằng năm thể tích đệm A (25 mM Tris – HCl, 300 mM NaCl, 20 mM imidazole, 0,5% DM, pH 7,5). Sau khi mẫu chảy qua, nhựa được rửa bằng năm thể tích cột của dung dịch đệm A và sau đó là năm thể tích đệm B (25 mM Tris – HCl, 300 mM NaCl, 70 mM imidazole, 0. 4% DM, pH 7,5). Protein mục tiêu được rửa giải bằng đệm C (25 mM Tris-HCl, 300 mM NaCl, 300 mM imidazole, 0,3% DM, pH 7,5). Các phần có nồng độ protein lớn hơn 0,5 mg ml−1 được kết hợp và pha loãng ngay lập tức bằng hai thể tích đệm D (10 mM Tris – HCl, 300 mM NaCl, 50 mM MgCl 2 , 0,3% DM, pH 7,5) để ngăn chặn protein kết tủa. Sau khi được cô đặc đến ~ 15 mg ml -1 trong thiết bị cô đặc 50 kDa (Millipore), mẫu protein được nạp vào cột Superdex 200 10/300 GL (GE Healthcare) và rửa giải trong dung dịch đệm E (10 mM Tris-HCl, 300 mM NaCl , 50 mM MgCl 2 , 0,4% nonyl-β- D -glucoside (NG), pH 7,5). Các phần từ 11,6 đến 13,6 ml được gộp lại và cô đặc đến 20 mg ml −1 cho các thí nghiệm kết tinh.
Đối với các thử nghiệm hoạt động của enzyme trên các protein kiểu hoang dã và đột biến, bước lọc gel đã bị bỏ qua. Thay vì sử dụng DM, n -dodecyl-β- D -maltoside (DDM, Anatrace) được sử dụng trong đệm AC (0,1% DDM trong đệm A và 0,05% DDM trong đệm B và C). Mẫu protein được rửa giải từ cột Ni-NTA được trao đổi vào dung dịch đệm không chứa imidazole (25 mM Tris-HCl, 500 mM NaCl, 2 mM DTT, 20% glycerol, 0,05% DDM, pH 7,5) trong thiết bị cô đặc. Để chuẩn bị mẫu protein không có muối cho phép thử tác dụng kích thích hoạt động của các cation được trình bày trong Hình 4a, b , protein được thẩm tách rộng rãi trên dung dịch đệm thẩm tách không chứa muối (25 mM Tris – HCl, 20% glycerol, 2 mM DTT, 0,05% DDM, pH 7,5).
Kết tinh và chuẩn bị dẫn xuất nguyên tử nặng
Đối với sự phát triển của tinh thể hình que lục giác trong nhóm không gian P6 5 22 , 10 μl protein đột biến 20 mg ml −1 S200C / S223C được trộn với 1,1 μl 20 mM CH 3 HgCl, và sau đó ly tâm ở tốc độ 14.000 vòng / phút trong 10 phút để loại bỏ các viên . Các giọt treo được thiết lập bằng cách kết hợp 1,0 μl hỗn hợp protein-CH 3 HgCl với 1,0 μl dung dịch giếng (8–13% PEG3350, 100 mM NaCl, 20 mM HEPES, pH 7,0) và sau đó cân bằng với 200 μl dung dịch giếng ở 16 ° C. Tinh thể hình que hình lục giác thường xuất hiện trong vòng 2 ngày và trưởng thành với chiều dài 0,2–0,3 mm trong khoảng 1 tuần. Đối với đột biến S33C hoặc A62C ( Hình bổ sung 3d ), tinh thể đơn tà C2nhóm không gian được phát triển trong điều kiện tương tự (dung dịch giếng: 9–13% PEG3350, 100 mM NaCl, 20 mM HEPES, pH7,0) khi không có CH 3 HgCl thêm vào mẫu protein trước khi kết tinh. Thủy ngân được đưa vào bằng cách ngâm các tinh thể trong dung dịch tạo dẫn xuất chứa 1 mM CH 3 HgCl, 12% PEG3350, 100 mM NaCl, 20 mM HEPES, pH 7,0.
Để chuẩn bị mẫu chứa Ba 2+ , tinh thể S200C / S223C được ngâm qua đêm trong dung dịch có 50 mM BaCl 2 , 100 mM NaCl, 12% PEG3350, 0,4% NG và 20 mM HEPES, pH 7,0. Tinh thể chứa Mn 2+ được điều chế bằng cách ngâm trong dung dịch có 10 mM MnCl 2 , 100 mM KCl, 12% PEG3350, 0,4% NG và 20 mM HEPES, pH 7,0 trong 8 giờ. Đối với các tinh thể chứa Tl + / Cs + , chúng được điều chế bằng cách ngâm qua đêm trong dung dịch (chứa 25 mM MgCl 2 ) với 100 mM TlNO 3 hoặc 300 mM CsCl thay vì KCl / NaCl. Để thu được các tinh thể có cả Rb + và Mn 2+, chúng được ngâm trong 1,5 giờ trong dung dịch có 200 mM RbCl và 10 mM MnCl 2 . Các tinh thể được bảo vệ lạnh bằng 15% glycerol thông qua quy trình chuyển từng bước và sau đó được đông lạnh nhanh bằng cách nhúng vào chất lỏng N 2 . Tinh thể S200C / S223C chất lượng cao được sử dụng để thu thập dữ liệu độ phân giải 3,4 Å được chuẩn bị bằng cách ngâm nó trong dung dịch có 100 mM KCl, 25 mM MgCl 2 , 11% PEG3350, 0,4% NG, 20 mM HEPES (pH 7,0 ) và 15% glixerol. Tinh thể S200C / S258C (đột biến hoạt động) được ngâm nhanh trong 100 mM NaCl, 14% PEG3350, 0,4% NG, 20 mM HEPES (PH7.0) và 15% glycerol trước khi được đông lạnh và sử dụng để thu thập dữ liệu.
Thu thập và xử lý dữ liệu
Việc sàng lọc tinh thể và đánh giá chất lượng nhiễu xạ chủ yếu được thực hiện tại nguồn tia X trong nhà và đường chùm BL17U của Cơ sở bức xạ Synchrotron Thượng Hải (SSRF). Tập dữ liệu được sử dụng để phân chia giai đoạn được thu thập tại BL5A của Nhà máy Photon (PF, Tsukuba, Nhật Bản) với máy dò CCD ADSC Q315. Bộ dữ liệu nhiễu xạ dị thường của các tinh thể đột biến cysteine hướng vào vị trí được gắn nhãn thủy ngân để xác minh đăng ký trình tự trên mô hình cấu trúc được thu thập trên SSRF BL17U và PF BL5A / NE3A. Bộ dữ liệu chất lượng cao của tinh thể S200C / S223C được sử dụng cho quá trình tinh chỉnh cấu trúc cuối cùng được thu thập tại đường chùm tiêu điểm vi mô BL1A của PF với máy dò PILATUS 2M-F. Để giảm thiểu thiệt hại do bức xạ, ‘chế độ xoắn’ đã được áp dụng để thu thập dữ liệu của tổng dải dao động 60 ° (1 ° / khung hình) trên ba điểm riêng lẻ trên tinh thể để mang lại một tập dữ liệu hoàn chỉnh. Tập dữ liệu của tinh thể đột biến S200C / S258C được thu thập tại đường tia SSRF BL17U với máy dò ADSC Q315r. Dữ liệu của BaClCác tinh thể ngâm 2 , MnCl 2 , TlNO 3 , CsCl hoặc MnCl 2 + RbCl đều được thu thập bằng máy phát tia X có cực dương quay Rigaku MicroMax-007 trong nhà và máy dò Raxis IV. Tất cả các tập dữ liệu được thu thập trong điều kiện 100 K. Các chương trình HKL2000 (ref. 41 ) hoặc iMOSFLM 42 được sử dụng để xử lý dữ liệu.
Xác định cấu trúc và phân tích
Để giải quyết các giai đoạn của các yếu tố cấu trúc, tập dữ liệu dự phòng cao của tinh thể S200C / S223C ( Bảng 1 ) với các tín hiệu dị thường Hg đã được đưa vào chương trình Phenix 43 Autosol để tìm kiếm sáu vị trí nguyên tử nặng. Việc sửa đổi mật độ được chạy tự động trong bộ Phenix sau khi thu được các pha phân tán dị thường bước sóng đơn ban đầu. Con số đáng khen đã tăng từ 0,34 lên 0,60 sau khi sửa đổi mật độ. Một mô hình cấu trúc từng phần đã được xây dựng thông qua Phenix Autobuild ( Hình bổ sung. 3a, b ). Mô hình đã được sửa chữa và hoàn thiện dần dần thông qua các chu trình tinh chỉnh và xây dựng lại lặp đi lặp lại được hướng dẫn bởi 11 nhãn thủy ngân dành riêng cho vị trí được thể hiện trong Hình bổ sung. 3c, d và 2 F được cải tiếno – Bản đồ F c thu được thông qua sửa đổi mật độ (bao gồm làm phẳng dung môi và tính trung bình gấp đôi NCS) bằng cách sử dụng chương trình DM trong CCP4 suite 44 . Chương trình Coot 45 được sử dụng để xây dựng mô hình và hiển thị bản đồ / cấu trúc mật độ electron. Các cấu trúc đã được tinh chỉnh bởi chương trình CNS 1.2 46 với chức năng mục tiêu có khả năng xảy ra tối đa bằng cách sử dụng các biên độ. Các pha cuối cùng của mô hình có con số giá trị xứng đáng ở mức 0,695 hoặc 0,744 đối với cấu trúc S200C / S223C hoặc S200C / S258C. Bản đồ 2 F o – F c ở độ phân giải 3,4 thể hiện các đặc điểm phù hợp tốt với mô hình ở hầu hết các vùng bao gồm các vòng xoắn và vòng xoắn xuyên màng (Hình 2 ). Procheck 47 được sử dụng để phân tích chất lượng và hình dạng của các mô hình cấu trúc. Thống kê lô Ramachandran của cấu trúc S200C / S223C (hoặc S200C / S258C) là 92,7% (hoặc 90,1%), 6,9% (hoặc 9,9%) và 0,4% (hoặc 0,0%) cho các vùng được ưa thích nhất, được phép bổ sung và được phép rộng rãi , tương ứng. Không có dư lượng nào nằm trong vùng không được phép trong cả hai cấu trúc. Để phát hiện các đường gấp khúc xoắn, chương trình HELANAL 48 đã được sử dụng. Các mô hình cấu trúc hoạt hình được tạo ra thông qua chương trình Pymol 49 . Chương trình PRALINE TM với một thuật toán được tối ưu hóa để sắp xếp trình tự protein xuyên màng 50 được sử dụng để sắp xếp các tương đồng Cds nhiều. Chương trình AutoDock Vina 51được sử dụng để tìm kiếm các vị trí liên kết tiềm năng của các phân tử cơ chất (cụ thể là CTP và axit dioleoyl phosphatidic (DOPA)) trong TmCdsA. Phân tử CTP được gắn vào đầu tiên và sau đó được hợp nhất với cấu trúc protein. Dữ liệu tọa độ kết hợp sau đó được nhập lại vào AutoDock Vina để thực hiện tìm kiếm vòng thứ hai cho vị trí liên kết DOPA. Các nhóm photphat của CTP và DOPA được điều chỉnh thủ công thông qua sự xoắn xung quanh các liên kết có thể xoay được để áp dụng các vị trí tối ưu ước tính cho phản ứng.
Thử nghiệm hoạt tính với chất nền được đánh dấu phóng xạ
Phương pháp xét nghiệm để đo hoạt tính của enzym TmCdsA được điều chỉnh từ các giao thức được mô tả trong các mục 18 , 52 . [5- 3 H] -CTP (hoạt động cụ thể ở 18,8 hoặc 20 Ci mmol -1 , PerkinElmer hoặc Hóa chất được dán nhãn phóng xạ của Mỹ) được sử dụng làm chất nền được gắn nhãn phóng xạ để phát hiện sản phẩm liponucleotide. Tóm lại, phản ứng 50 μl chứa 4 mM [5 – 3 H] -CTP (hoạt độ cụ thể ở 10 Ci mol −1 ), 2 mM DOPA (Avanti Polar Lipit), 2 mM MgCl 2 (Sigma), 50 mM Tris –HCl (pH 7,5; Amresco), 0,25 mM DTT (Merck), 200 mM KCl (Sigma), 1 mg ml −1albumin huyết thanh bò (Amresco), 10 mM Triton X-100 (Sigma) và enzym. Tốc độ của phản ứng được xúc tác bởi TmCdsA kiểu hoang dã là tuyến tính trong vòng 60 phút ở 30 ° C. Đối với dữ liệu được hiển thị trong Hình 1c , các phản ứng ngoại trừ đối chứng (không thêm enzyme) được thực hiện với 80,6 ng enzyme (ở nồng độ 50 nM) trong 30 phút, trong khi đối với các phản ứng được hiển thị trong Hình 4e và Hình 10 Bổ sung, 30 ng enzyme và thời gian phản ứng 10 phút đã được sử dụng. Sau phản ứng, 180 μl hỗn hợp cloroform / metanol / HCl đặc (1: 2: 0,02, v / v / v) được thêm vào ống, tiếp theo là thêm 60 μl cloroform và 60 μl KCl 2 M cho mỗi ống. . Các ống này được quay xoáy và sau đó được ly tâm trong 15 phút ở tốc độ 5.000 vòng / phút để tách pha hữu cơ khỏi pha nước. Để đo độ phóng xạ của sản phẩm, cứ 40 μl của pha hữu cơ thấp hơn được trộn với 1 ml chất lỏng bắn tinh dầu OptiPhase Supermix Cocktail (PerkinElmer). Sau khi trộn kỹ bằng cách xoáy mạnh, mẫu được đếm độ phát quang chất lỏng trong máy đếm độ phát quang và phát quang chất lỏng Wallac 1,450 MicroBeta (PerkinElmer). Ba hoặc bốn thí nghiệm lặp lại song song được thực hiện để đo mỗi điểm dữ liệu.
Đối với các xét nghiệm động học phụ thuộc CTP hoặc PA, enzym TmCdsA kiểu hoang dã được sử dụng và nồng độ DOPA / CTP được giữ không đổi ở 2 mM / 4 mM, trong khi nồng độ của enzym kia thay đổi từ 0,05 đến 5 hoặc 0,05 đến 2 mM như hình vẽ. Chương trình GraphPad Prism được sử dụng để điều chỉnh dữ liệu động học phụ thuộc vào chất nền. Để phân tích hành vi phụ thuộc của Mg 2+ -phụ thuộc hoặc đơn hóa trị- (tất cả các cation được thêm vào dưới dạng muối clorua), các phản ứng được thực hiện với enzym 2 μM, 2 mM [5 – 3 H] -CTP (với hoạt tính cụ thể ở 1,88 Ci mol −1 ) và 1 mM DOPA trong 10 phút.
Thí nghiệm liên kết chéo và tán xạ ánh sáng
Đối với các thí nghiệm liên kết chéo, 10 μg protein TmCdsA, S200C / S223C, S200C / S258C tinh khiết đã được thêm vào hệ thống phản ứng 10 μl với 20 mM HEPES (pH 7,5), 100 mM NaCl và 0,3% β-DM. Chất liên kết ngang glutaraldehyde (Sigma) được thêm vào hệ thống phản ứng với nồng độ cuối cùng ở 0, 3,3 hoặc 10 mM. Phản ứng được thực hiện ở 25 ° C trong 30 phút và dừng lại bằng cách thêm dung dịch đệm Tris – HCl (pH 7,5) đến nồng độ 100 mM. Phần lớn dung dịch phản ứng 10 μl được phân tích bằng điện di trên gel SDS – polyacrylamide. Đối với các thí nghiệm liên kết chéo phụ thuộc vào thời gian, dung dịch gốc 100 mM của glutaraldehyde được thêm vào hệ phản ứng đến nồng độ cuối cùng là 10 mM. Phần lớn các sản phẩm phản ứng được lấy mẫu ở 0, 20 và 240 phút tương ứng, được dập tắt và sau đó được sử dụng để phân tích điện di trên gel SDS – polyacrylamide.
Đối với các phép đo trạng thái oligomeric / khối lượng protein của TmCdsA trong dung dịch, sắc ký loại trừ kích thước kết hợp với phương pháp tán xạ ánh sáng đa góc (SEC-MALS) đã được áp dụng. Hệ thống bao gồm hệ thống HPLC 1200 series (Agilent Technologies), một thiết bị DAWN HELEOS-II (Wyatt) và một thiết bị đo chỉ số khúc xạ Optilab rEX (Wyatt). Để áp dụng các mẫu, 50 μl mẫu protein TmCdsA loại hoang dã, S200C / S223C hoặc S200C / S258C được tinh chế trong DM (nồng độ protein vào khoảng 4 mg ml -1 ) được tiêm vào cột WTC-030S5 SEC (Wyatt) và rửa giải ở 0,5 ml min -1 trong dung dịch đệm chứa 10 mM Tris-HCl, 300 mM NaCl, 50 mM MgCl 2 , 0,3% DM, pH 7,5. Hệ số tắt của protein ở 280 nm được tính toán từ trình tự axit amin (A 280 (kiểu hoang dã) = 0,771 ml mg −1 cm −1 , A 280 (S200C / S223C) = 0,770 ml mg −1 cm −1 , A 280 (S200C / S258C) = 0,770 ml mg −1 cm −1 ) . Chất tẩy rửa DM không có độ hấp thụ ở bước sóng 280 nm. Việc thu thập và phân tích dữ liệu được thực hiện bằng phần mềm Astra 5 (Wyatt). Giá trị chiết suất riêng ( dn / dc ) của protein (TmCdsA, S200C / S223C và S200C / S258C) ở 0,185 ml g −1 và của DM ở 0,1473, ml g −1đã được sử dụng để xử lý dữ liệu. Tổng khối lượng phân tử và khối lượng riêng của các protein và chất tẩy rửa được xác định bằng phần mềm Astra 5 sử dụng phân tích liên hợp protein. Hiệu chỉnh chồng chéo đỉnh và mở rộng đỉnh được thực hiện với phần mềm Astra 5. Hệ thống SEC-MALS đã được hiệu chuẩn trước với chất chuẩn protein albumin huyết thanh bò.
Để phân tích độ phân tán đơn của các mẫu protein được sử dụng cho các thử nghiệm hoạt tính, các mẫu protein được chạy qua cột lọc gel Superdex 200 10/300 GL trong một bộ đệm với 50 mM Tris-HCl (pH 7,5), 0,25 mM DTT, 200 mM KCl , 2 mM MgCl 2 và 0,05% DDM (đối với protein được xử lý bằng EDTA, MgCl 2 được thay thế bằng 5 mM EDTA). Đỉnh chính vào khoảng 12,8 ml được thu thập và chịu sự phân tích tán xạ ánh sáng động (DLS) bằng thiết bị DynaPro NanoStar (Wyatt). Các phép đo DLS được thực hiện ở 25 ° C bằng cách sử dụng 10 μl mẫu protein tinh khiết lọc gel (0,2 mg ml -1 ) và dữ liệu trung bình của mười lần đọc (mỗi lần 5 giây) được ghi lại. Dữ liệu DLS được phân tích bằng chương trình DYNAMICS V7.0.
Thông tin thêm
Mã gia nhập: Tọa độ nguyên tử và các yếu tố cấu trúc cho TmCdsA đã được gửi vào Ngân hàng Dữ liệu Protein dưới các mã truy cập 4Q2E (S200C / S223C) và 4Q2G (S200C / S258C).
Cách trích dẫn bài báo này: Liu, X. et al . Cấu trúc và cơ chế của enzym tổng hợp liponucleotide nội màng trung tâm sinh tổng hợp phospholipid. Nat. Commun. 5: 4244 doi: 10.1038 / ncomms5244 (2014).
Mã gia nhập
Gia nhập
Ngân hàng dữ liệu protein
- 4Q2E
- 4Q2G
Người giới thiệu
- 1Dowhan, W., Bogdanov, M. & Mileykovskaya, E. in Biochemistry of Lipid, Lipoprotein and Membranes 5th Edn eds Vance DE, Vance JE 1–37Elsevier (2008).
- 2Daum, G. in Lipid Metabolism and Membrane Biogenesis ed. Daum G. 1–3Springer (2004).
- 3Schneiter, R. & Toulmay, A. Vai trò của lipid trong quá trình sinh học của protein màng nguyên vẹn. Appl. Vi sinh. Công nghệ sinh học. 73 , 1224–1232 (2007).
CAS Bài báo Google Scholar
- 4Dowhan, W. & Bogdanov, M. Sự hình thành protein màng phụ thuộc lipid. Annu. Rev. Biochem. 78 , 515–540 (2009).
CAS Bài báo Google Scholar
- 5Bogdanov, M., Xie, J. & Dowhan, W. Tương tác giữa lipid-protein thúc đẩy sự hình thành protein màng tế bào theo quy luật tích cực bên trong. J. Biol. Chèm. 284 , 9637–9641 (2009).
CAS Bài báo Google Scholar
- 6Di Paolo, G. & De Camilli, P. Phosphoinositides trong điều hòa tế bào và động lực học màng. Nature 443 , 651–657 (2006).
CAS QUẢNG CÁO Bài báo Google Scholar
- 7Wymann, MP & Schneiter, R. Tín hiệu lipid trong bệnh. Nat. Linh mục Mol. Biol tế bào. 9 , 162–176 (2008).
CAS Bài báo Google Scholar
- số 8Chaurio, RA và cộng sự. Phospholipid: đóng vai trò quan trọng trong quá trình apoptosis và điều hòa miễn dịch. Phân tử 14 , 4892–4914 (2009).
CAS Bài báo Google Scholar
- 9Paulus, H. & Kennedy, EP Tổng hợp enzyme inositol monophosphatide. J. Biol. Chèm. 235 , 1303–1311 (1960).
CAS PubMed Google Scholar
- 10Kiyasu, JY, Pieringer, RA, Paulus, H. & Kennedy, EP Sinh tổng hợp phosphatidylglycerol. J. Biol. Chèm. 238 , 2293–2298 (1963).
CAS PubMed Google Scholar
- 11Chang, YY & Kennedy, EP Sinh tổng hợp phosphatidyl glycerophosphate ở Escherichia coli . J. Lipid Res. 8 , 447–455 (1967).
CAS PubMed Google Scholar
- 12Kanfer, J. & Kennedy, EP Sự trao đổi chất và chức năng của lipid vi khuẩn. II. Sinh tổng hợp phospholipid ở Escherichia coli . J. Biol. Chèm. 239 , 1720–1726 (1964).
CAS PubMed Google Scholar
- 13Zhang, Y.-M. & Rock, CO Cân bằng nội môi lipid màng ở vi khuẩn. Nat. Rev. Microbiol. 6 , 222–233 (2008).
Bài báo Google Scholar
- 14Kent, C. Sinh tổng hợp phospholipid ở sinh vật nhân thực. Annu. Rev. Biochem. 64 , 315–343 (1995).
CAS Bài báo Google Scholar
- 15Carter, JR & Kennedy, EP Tổng hợp enzyme cytidine diphosphate diglyceride. J. Lipid Res. 7 , 678–683 (năm 1966).
CAS PubMed Google Scholar
- 16Petzold, GL & Agranoff, BW Sự sinh tổng hợp cytidine diphosphate diglyceride của não phôi gà con. J. Biol. Chèm. 242 , 1187–1191 (1967).
CAS PubMed Google Scholar
- 17Icho, T., Sparrow, CP & Raetz, CR Nhân bản phân tử và giải trình tự gen cho CDP-diglyceride synthetase của Escherichia coli . J. Biol. Chèm. 260 , 12078–12083 (1985).
CAS PubMed Google Scholar
- 18Sparrow, CP & Raetz, CR Độ tinh khiết và các đặc tính của enzym tổng hợp CDP-diglyceride liên kết màng từ Escherichia coli . J. Biol. Chèm. 260 , 12084–12091 (1985).
CAS PubMed Google Scholar
- 19Langley, KE & Kennedy, EP Tinh chế một phần và các đặc tính của CTP: axit phosphatidic cytidylyltransferase từ màng của Escherichia coli . J. Bacteriol 136 , 85–95 (1978).
CAS PubMed PubMed Central Google Scholar
- 20Kelley, MJ & Carman, GM Thanh lọc và xác định đặc tính của tổng hợp CDP-diacylglycerol từ Saccharomyces cerevisiae . J. Biol. Chèm. 262 , 14563–14570 (1987).
Phơi nhiễm Liponucleotide Dự phòng và Điều trị Làm giảm Hội chứng Rối loạn Hô hấp Cấp tính ở Chuột nhiễm Cúm
- PMID: 33606602
- DOI: 10.1165 / rcmb.2020-0465OC
trừu tượng
Nhu cầu cấp thiết về các loại thuốc mới cho những bệnh nhân mắc hội chứng suy hô hấp cấp tính (ARDS), bao gồm cả những bệnh nhân mắc bệnh coronavirus (COVID-19). ARDS ở chuột bị nhiễm cúm có liên quan đến việc giảm nồng độ liponucleotide (tiền chất cần thiết cho bệnh de novotổng hợp phospholipid) trong tế bào biểu mô phế nang loại II (ATII). Vì tổng hợp chất hoạt động bề mặt phospholipid là một chức năng chính của tế bào ATII, chúng tôi đã giả thuyết rằng việc phá vỡ quá trình này có thể góp phần đáng kể vào cơ chế bệnh sinh của ARDS do cúm. Mục tiêu của nghiên cứu này là xác định liệu việc bổ sung liponucleotide qua đường tiêm có thể làm giảm ARDS hay không. Chuột C57BL / 6 được cấy trong mũi với 10.000 đơn vị hình thành mảng bám / chuột vi rút cúm A / WSN / 33 H1N1 được điều trị bằng CDP (cytidine 5′-diphospho) -choline (100 μg / chuột ip) ± CDP -diacylglycerol 16: 0 / 16: 0 (10 μg / ip chuột) một lần mỗi ngày từ 1 đến 5 ngày sau khi cấy (để lập mô hình dự phòng cúm sau phơi nhiễm) hoặc dùng một liều duy nhất vào Ngày thứ 5 (để mô hình điều trị bệnh nhân ARDS do cúm đang diễn ra). Điều trị dự phòng sau phơi nhiễm hàng ngày bằng CDP-choline giảm độc lực giảm oxy máu do cúm, phù phổi, thay đổi cơ học phổi, suy giảm thanh thải dịch phế nang và viêm phổi mà không làm thay đổi sự nhân lên của virus. Những tác dụng này không được bù đắp khi dùng CTP (cytidine triphosphate) và / hoặc choline hàng ngày. Dùng chung CDP-diacylglycerol hàng ngày làm tăng đáng kể tác dụng có lợi của CDP-choline và cũng làm thay đổi lipidome tế bào ATII, đảo ngược sự giảm phosphatidylcholine do nhiễm trùng và tăng nồng độ của hầu hết các lớp lipid khác trong tế bào ATII. Điều trị đơn liều với cả liponucleotide vào 5 ngày sau khi tiêm chủng cũng làm giảm tình trạng giảm oxy máu, thay đổi cơ học phổi và viêm. Nhìn chung,
Từ khóa: phế nang loại II tế bào; bệnh cúm; liponucleotide; phospholipid; chất hoạt động bề mặt.
Ti thể nhập khẩu lipid và liponucleotide từ các microsome độc lập và được tạo điều kiện thuận lợi bởi các protein tế bào tinh khiết
- PMID: 6257338
- DOI: 10.1139 / o80-146
trừu tượng
Sự nhập khẩu của ty thể của lipid và liponucleotide ở microsome khi có mặt và không có (các) protein cytosol được tinh chế một phần được phân lập từ gan chuột lang đã được nghiên cứu nhờ sự hỗ trợ của đồng phân (5, 12-, và 16- (N-oxyl-) 4 ‘, 4’-dimethyloxazolidine) stearoyl) axit phosphatide phóng xạ đánh dấu spin, phosphatidylcholine, lipid trung tính và CDP-diglyceride. Sử dụng quy trình thông thường để tinh chế protein, (các) protein cytosol đã được tinh sạch khoảng 1000 lần về khả năng xúc tác sự chuyển vị của các lipid và liponucleotide có đánh dấu spin đồng phân từ màng vi thể sang ty thể. Hoạt tính cao nhất của protein này được thể hiện với các lipid và lipid đánh dấu spin được sinh tổng hợp liên kết với các màng microomal làm chất nền và thấp nhất, với các liponucleotide tổng hợp và các lipid có nguồn gốc liên kết với màng tế bào vi mô. Protein đã được tinh chế một phần hoạt động trong việc xúc tác quá trình nhập khẩu phospholipid của ty thể từ microsome sau khi xử lý nhiệt lên đến 90 độ C. Ngoài cơ chế xúc tác protein cytosol của ty thể nhập khẩu lipid và liponucleotide từ màng vi thể, một cơ chế độc lập khác của protein cytosol của Sự nhập khẩu của ty thể của cùng một loại lipid và liponucleotide cũng đã được chứng minh trong một thỏa thuận với các báo cáo trước đây của chúng tôi về sự tồn tại của sự chuyển vị giữa các phospholipid độc lập với protein bào tương.
Khám nghiệm tử thi bệnh nhân với COVID-19
Khoảng 15% cá nhân bị ảnh hưởng bởi bệnh coronavirus 2019 (COVID-19) phát triển bệnh nặng và 5% đến 6% bị bệnh nặng (suy hô hấp và / hoặc rối loạn chức năng hoặc suy đa cơ quan). 1 , 2 Bệnh nhân nặng và bệnh nặng có tỷ lệ tử vong cao, đặc biệt là những người lớn tuổi và có các tình trạng bệnh lý khác. Do vẫn chưa có đủ dữ liệu về nguyên nhân tử vong, chúng tôi mô tả khám nghiệm tử thi trong một loạt trường hợp bệnh nhân bị COVID-19.
Từ ngày 4 tháng 4 đến ngày 19 tháng 4 năm 2020, chúng tôi đã tiến hành khám nghiệm tử thi hàng loạt ở những bệnh nhân bị nhiễm coronavirus 2 (SARS-CoV-2) hội chứng hô hấp cấp tính đã được chứng minh là đã tử vong tại Trung tâm Y tế Đại học Augsburg (Đức). Khám nghiệm tử thi được tiến hành theo thực tiễn tốt nhất đã được công bố. 3 Các mẫu bệnh phẩm từ phổi, tim, gan, lá lách, thận, não, tràn dịch màng phổi và dịch não tủy (CSF) được đánh giá. Các miếng gạc mũi họng, khí quản, phế quản sau khi chết, tràn dịch màng phổi và dịch não tủy đã được kiểm tra SARS-CoV-2 bằng phản ứng chuỗi phiên mã ngược-polymerase. Nghiên cứu này đã được phê duyệt bởi hội đồng đánh giá thể chế địa phương và đã nhận được sự đồng ý bằng văn bản của người thân.
Trong số 12 bệnh nhân liên tiếp bị COVID-19 tử vong, các cuộc khám nghiệm tử thi được tiến hành ở 10. Tuổi trung bình là 79 tuổi (phạm vi, 64-90 tuổi); 7 bệnh nhân là nam giới. Tất cả các trường hợp đều có kết quả xét nghiệm dương tính với SARS-CoV-2 bằng tăm bông mũi họng tại thời điểm nhập viện. Thời gian trung bình từ khi nhập viện đến khi tử vong là 7,5 ngày (khoảng 1-26 ngày). Các triệu chứng ban đầu thường gặp nhất bao gồm sốt, ho và khó thở. Ở 9 bệnh nhân, hình ảnh thâm nhiễm với độ mờ kính nền chủ yếu ở vùng giữa và dưới phổi được phát hiện bằng chụp X quang phổi. Bệnh nhân có trung bình 4 bệnh đi kèm đã biết trước đó (phạm vi, 0-6), với bệnh tim mạch là thường xuyên nhất ( Bảng). Tổn thương phổi cấu trúc trước (ví dụ, khí phế thũng) được tìm thấy ở 2 bệnh nhân. Không có bệnh nhân nào có biến cố huyết khối tắc mạch ở các mạch trung tâm khi khám nghiệm tử thi hoặc trước khi chết.
Trong tất cả các trường hợp, bao gồm 6 bệnh nhân không được thông khí xâm nhập, tổn thương phế nang lan tỏa lan tỏa ở các giai đoạn khác nhau (tương quan mô bệnh học của hội chứng suy hô hấp cấp) là phát hiện mô học chính. Tổn thương phế nang lan tỏa có thể phát hiện được ở tất cả các thùy nhưng phân bố không đều với biểu hiện rõ rệt ở trường phổi giữa và dưới ( Hình, AB). Các dấu hiệu của tổn thương phế nang lan tỏa cấp tính giai đoạn đầu xuất tiết với hình thành màng hyalin, phù nề trong phế nang và vách ngăn phế nang dày lên với thâm nhiễm tế bào lympho-plasmocytic quanh mạch. Tổn thương phế nang lan tỏa theo giai đoạn tổ chức với tăng sinh nguyên bào sợi rõ rệt, xơ hóa một phần, tăng sản tế bào khí dẫn đến dày kẽ và xẹp phế nang, và thâm nhiễm tế bào lympho loang lổ là phát hiện chủ yếu. Ở các khu vực tổ chức tổn thương phế nang lan tỏa, người ta quan sát thấy chuyển sản dạng bọt và vảy phản ứng ( Hình, CG). Sự xơ hóa hoàn toàn nổi bật nhất ở bệnh nhân 1, cuối cùng dẫn đến sự phá hủy gần như hoàn toàn nhu mô phổi. Ở 5 bệnh nhân, thâm nhiễm bạch cầu trung tính nhẹ là dấu hiệu của nhiễm trùng thứ phát và / hoặc chọc hút.
Viêm cơ tim dạng lympho nhẹ và dấu hiệu của viêm thượng tâm mạc có thể phát hiện được trong 4 trường hợp tương ứng và 2 trường hợp. Mô học gan cho thấy thâm nhiễm tế bào lympho quanh chu vi tối thiểu và các dấu hiệu xơ hóa. Không có bệnh lý nào có thể phát hiện được về mặt hình thái ở các cơ quan khác. Cụ thể, không tìm thấy dấu hiệu của bệnh viêm não hay viêm mạch hệ thần kinh trung ương.
Tại thời điểm khám nghiệm tử thi, SARS-CoV-2 vẫn có thể được phát hiện trong đường hô hấp của tất cả các bệnh nhân. Thử nghiệm phản ứng chuỗi polymerase dương tính trong tràn dịch màng phổi nhưng âm tính trong tất cả các mẫu dịch não tủy.
Trong đánh giá tử thi này trên 10 bệnh nhân COVID-19, tổn thương phế nang lan tỏa cấp tính và tổ chức và SARS-CoV-2 tồn tại trong đường hô hấp là những phát hiện mô bệnh học chủ yếu và là nguyên nhân hàng đầu gây tử vong ở những bệnh nhân có và không có thông khí xâm lấn. Thâm nhiễm tế bào lympho quanh gan được coi là tình trạng viêm không đặc hiệu. Các thay đổi cơ tim có biểu hiện viêm toàn thân hay viêm cơ tim sớm hay không vẫn chưa rõ ràng; tiêu chuẩn về viêm cơ tim thực sự không được đáp ứng. Không thể phát hiện sự liên quan đến hệ thần kinh trung ương của COVID-19.
Nghiên cứu này có những hạn chế, bao gồm một số lượng nhỏ các trường hợp từ một trung tâm duy nhất và thiếu bằng chứng về nhiễm virus trực tiếp.
Các đặc điểm mô học phổi của COVID-19 giống với các đặc điểm quan sát thấy trong các bệnh do nhiễm trùng Betacoronavirus khác như hội chứng hô hấp cấp tính nặng 4 và hội chứng hô hấp Trung Đông. 5
Được chấp nhận xuất bản: ngày 11 tháng 5 năm 2020.
Tác giả tương ứng: Rainer Claus, MD, Khoa Huyết học và Ung thư Lâm sàng, Trung tâm Y tế Đại học Augsburg, Stenglinstrasse 2, 86156 Augsburg, Đức ( rainer.claus@uk-augsburg.de ).
Xuất bản trực tuyến: ngày 21 tháng 5 năm 2020. doi: 10.1001 / jama.2020.8907
Đóng góp của tác giả: Tiến sĩ Schaller và Claus có toàn quyền truy cập vào tất cả dữ liệu trong nghiên cứu và chịu trách nhiệm về tính toàn vẹn của dữ liệu và tính chính xác của việc phân tích dữ liệu. Tiến sĩ Schaller và Hirschbühl đóng góp ngang nhau như những tác giả đầu tiên. Tiến sĩ Märkl và Claus đóng góp như nhau với tư cách là các tác giả cao cấp.
Ý tưởng và thiết kế: Schaller, Hirschbühl, Braun, Trepel, Märkl, Claus.
Thu thập, phân tích hoặc giải thích dữ liệu: Schaller, Hirschbühl, Burkhardt, Märkl, Claus.
Soạn thảo bản thảo: Schaller, Hirschbühl, Braun, Trepel, Märkl, Claus.
Bản sửa đổi quan trọng của bản thảo cho nội dung trí tuệ quan trọng: Schaller, Hirschbühl, Burkhardt, Trepel, Märkl, Claus.
Phân tích thống kê: Claus.
Tài trợ nhận được: Braun.
Hỗ trợ hành chính, kỹ thuật hoặc vật chất: Schaller, Hirschbühl, Burkhardt, Trepel, Märkl.
Giám sát: Claus.
Tiết lộ xung đột lợi ích: Không có báo cáo nào.
Đóng góp bổ sung: Chúng tôi cảm ơn các bác sĩ từ đơn vị chăm sóc đặc biệt (Michael Wittmann, MD, và Ulrich Jaschinski, MD), và Khoa X quang (Thomas Kröncke, MD) của Trung tâm Y tế Đại học Augsburg. Chúng tôi cảm ơn Jürgen Schlegel, MD, từ Khoa Thần kinh, Trường Y, Viện Bệnh học, Đại học Kỹ thuật Munich, đã lấy mẫu mô não. Hỗ trợ kỹ thuật được cung cấp bởi Alexandra Martin, AMLT, Christian Beul, AMLT và Elfriede Schwarz, AMLT, từ Viện Bệnh học và Chẩn đoán Phân tử, Trung tâm Y tế Đại học Augsburg. Không có thù lao nào được nhận cho vai trò của họ trong nghiên cứu.
Bài báoPubMedGoogle Scholar

Hình ảnh vĩ mô (A và B) và mô học (C) về tổ chức và tổn thương phế nang lan tỏa giai đoạn cuối (nhuộm hematoxylin-eosin) với màng hyalin (D, đầu mũi tên, × 100), tế bào khổng lồ đa nhân (E, đầu mũi tên, × 400) và chuyển sản có vảy / bong bóng (F và G, đầu mũi tên, × 200) ở một bệnh nhân mắc bệnh coronavirus gây tử vong năm 2019.

Hiệp hội chấn thương tim với tỷ lệ tử vong ở bệnh nhân nhập viện với COVID-19 ở Vũ Hán, Trung Quốc
biểu tượng bài báo liên quan
Kết quả Trong nghiên cứu thuần tập này trên 416 bệnh nhân liên tiếp được xác nhận COVID-19, tổn thương tim xảy ra ở 19,7% bệnh nhân khi nhập viện và đây là một yếu tố nguy cơ độc lập đối với tử vong khi nhập viện.
Ý nghĩa Tổn thương tim là tình trạng phổ biến ở những bệnh nhân nhập viện với COVID-19, và nó có liên quan đến nguy cơ tử vong trong bệnh viện cao hơn.
Tầm quan trọng của bệnh Coronavirus 2019 (COVID-19) đã dẫn đến tỷ lệ mắc và tử vong đáng kể trên toàn thế giới kể từ tháng 12 năm 2019. Tuy nhiên, thông tin về chấn thương tim ở những bệnh nhân bị ảnh hưởng bởi COVID-19 còn hạn chế.
Mục tiêu Tìm hiểu mối liên quan giữa tổn thương tim và tử vong ở bệnh nhân COVID-19.
Thiết kế, Thiết lập và Người tham gia Nghiên cứu thuần tập này được thực hiện từ ngày 20 tháng 1 năm 2020 đến ngày 10 tháng 2 năm 2020, tại một trung tâm duy nhất tại Bệnh viện Renmin thuộc Đại học Vũ Hán, Vũ Hán, Trung Quốc; ngày theo dõi cuối cùng là ngày 15 tháng 2 năm 2020. Tất cả bệnh nhân nội trú liên tiếp có COVID-19 được phòng thí nghiệm xác nhận đều được đưa vào nghiên cứu này.
Các kết quả và biện pháp chính Dữ liệu xét nghiệm lâm sàng, X quang và điều trị đã được thu thập và phân tích. Kết quả của những bệnh nhân có và không có chấn thương tim được so sánh. Mối liên quan giữa chấn thương tim và tử vong đã được phân tích.
Kết quả Tổng cộng có 416 bệnh nhân nhập viện với COVID-19 được đưa vào phân tích cuối cùng; độ tuổi trung bình là 64 tuổi (phạm vi, 21-95 tuổi) và 211 (50,7%) là nữ. Các triệu chứng thường gặp bao gồm sốt (334 bệnh nhân [80,3%]), ho (144 [34,6%]) và khó thở (117 [28,1%]). Tổng số 82 bệnh nhân (19,7%) bị chấn thương tim, và so với những bệnh nhân không bị chấn thương tim, những bệnh nhân này lớn hơn ([phạm vi] tuổi trung bình, 74 [34-95] so với 60 [21-90] tuổi; P <. 001); có nhiều bệnh đi kèm hơn (ví dụ, tăng huyết áp ở 49 trên 82 [59,8%] so với 78 trên 334 [23,4%]; P <.001); có số lượng bạch cầu cao hơn (trung bình [khoảng giữa các phân vị (IQR)], 9400 [6900-13 800] so với 5500 [4200-7400] tế bào / μL) và mức protein phản ứng C (trung bình [IQR], 10,2 [6,4-17,0 ] so với 3,7 [1,0-7,3] mg / dL), procalcitonin (trung bình [IQR], 0,27 [0,10-1,22] so với 0,06 [0,03-0,10] ng / mL), creatinin kinase – dải cơ tim (trung vị [IQR], 3,2 [1,8-6,2] so với 0,9 [0,6-1,3] ng / mL), myohemoglobin (trung bình [IQR], 128 [68-305] so với 39 [27-65] μg / L), troponin I độ nhạy cao (trung bình [ IQR], 0,19 [0,08-1,12] so với <0,006 [<0,006-0,009] μg / L), peptit natri lợi tiểu loại pro-B ở đầu N (trung bình [IQR], 1689 [698-3327] so với 139 [51- 335] pg / mL), aspartate aminotransferase (trung bình [IQR], 40 [27-60] so với 29 [21-40] U / L) và creatinine (trung bình [IQR], 1,15 [0,72-1,92] so với 0,64 [ 0,54-0,78] mg / dL); và có tỷ lệ cao hơn của nhiều đốm và độ mờ kính dưới nền trong các phát hiện chụp X quang (53 trong số 82 bệnh nhân [64,6%] so với 15 trong số 334 bệnh nhân [4,5%]). Tỷ lệ bệnh nhân bị chấn thương tim cần thở máy không xâm lấn cao hơn (38 trong số 82 [46,3%] so với 13 trong số 334 [3,9%];P <0,001) hoặc thở máy xâm nhập (18 trên 82 [22,0%] so với 14 trên 334 [4,2%]; P <0,001) so với những người không bị chấn thương tim. Các biến chứng thường gặp hơn ở những bệnh nhân bị chấn thương tim so với những bệnh nhân không bị chấn thương tim và bao gồm hội chứng suy hô hấp cấp tính (48 trong số 82 [58,5%] so với 49 của 334 [14,7%]; P <0,001), chấn thương thận cấp tính (7 trên 82 [8,5%] so với 1 trên 334 [0,3%]; P <0,001), rối loạn điện giải (13 trên 82 [15,9%] so với 17 trên 334 [5,1%]; P = 0,003), giảm protein huyết (11 trên 82 [ 13,4%] so với 16 của 334 [4,8%]; P = 0,01), và rối loạn đông máu (6 của 82 [7,3%] so với 6 của 334 [1,8%]; P = .02). Bệnh nhân bị chấn thương tim có tỷ lệ tử vong cao hơn so với những bệnh nhân không bị chấn thương tim (42 trên 82 [51,2%] so với 15 trên 334 [4,5%]; P <0,001). Trong mô hình hồi quy Cox, bệnh nhân so với những người không bị chấn thương tim có nguy cơ tử vong cao hơn, cả trong thời gian từ khi bắt đầu có triệu chứng (tỷ lệ nguy cơ, 4,26 [95% CI, 1,92-9,49]) và từ khi nhập viện đến khi kết thúc ( tỷ lệ nguy hiểm, 3,41 [KTC 95%, 1,62-7,16]).
Kết luận và liên quan Chấn thương tim là tình trạng phổ biến ở những bệnh nhân nhập viện vì COVID-19 ở Vũ Hán, Trung Quốc, và nó có liên quan đến nguy cơ tử vong trong bệnh viện cao hơn.
Kể từ tháng 12 năm 2019, bệnh coronavirus 2019 (COVID-19) do coronavirus 2 (SARS-CoV-2) gây ra hội chứng hô hấp cấp tính nghiêm trọng đã dẫn đến tỷ lệ mắc và tử vong đáng kể ở hơn 30 quốc gia trên toàn thế giới. Gần đây, các nhóm bệnh hô hấp nghiêm trọng liên quan đến COVID-19 có liên quan độc lập với nguy cơ tử vong, và nhiều bằng chứng chứng minh sự hiện diện của chấn thương tim ở bệnh nhân COVID-19. 1 , 2 Mặc dù một nghiên cứu gần đây báo cáo rằng 12% bệnh nhân bị tổn thương tim cấp liên quan đến COVID-19, 1 biểu hiện là giảm phân suất tống máu và tăng troponin I, và bản tin lâm sàng của Trường Cao đẳng Tim mạch Hoa Kỳ đã nêu bật các tác động tim của COVID -19, 3mối liên quan giữa tổn thương tim do COVID-19 và nguy cơ tử vong vẫn chưa rõ ràng. Do đó, nghiên cứu hiện tại đã phân tích hồi cứu dữ liệu từ một trung tâm duy nhất ở Vũ Hán, Trung Quốc, để xem xét mối liên quan tiềm tàng giữa tổn thương tim và tỷ lệ tử vong ở những bệnh nhân mắc COVID-19.
Các bệnh nhân liên tiếp nhập viện tại Bệnh viện Renmin của Đại học Vũ Hán với COVID-19 được phòng thí nghiệm xác nhận đã được đưa vào nghiên cứu thuần tập hồi cứu này, được thực hiện từ ngày 20 tháng 1 năm 2020 đến ngày 10 tháng 2 năm 2020. Bệnh viện Nhân dân thuộc Đại học Vũ Hán, nằm ở Vũ Hán, Hồ Bắc Tỉnh, Trung Quốc, đã được chính quyền Vũ Hán giao trách nhiệm điều trị cho những bệnh nhân bị nhiễm COVID-19 nghiêm trọng. Các bệnh nhân mắc COVID-19 tham gia vào nghiên cứu này được chẩn đoán theo hướng dẫn tạm thời của Tổ chức Y tế Thế giới. 4 Các trường hợp không có dấu ấn sinh học tim, bao gồm cả giá trị troponin I độ nhạy cao (hs-TNI) và creatinine kinase-dải cơ tim (CK-MB), đã bị loại trừ.
Nghiên cứu này đã được sự chấp thuận của Ủy ban Y tế Quốc gia Trung Quốc và hội đồng đánh giá thể chế tại Bệnh viện Renmin thuộc Đại học Vũ Hán (Vũ Hán, Trung Quốc). Sự đồng ý bằng văn bản được thông báo đã được ủy ban y đức của bệnh viện được chỉ định từ bỏ đối với bệnh nhân mắc các bệnh truyền nhiễm mới nổi.
Các đặc điểm nhân khẩu học (tuổi và giới tính), dữ liệu lâm sàng (triệu chứng, bệnh đi kèm, phát hiện trong phòng thí nghiệm, phương pháp điều trị, biến chứng và kết quả), phát hiện trong phòng thí nghiệm và kết quả khám tim (dấu ấn sinh học tim và điện tâm đồ) cho những người tham gia trong quá trình nhập viện được thu thập từ y tế điện tử hồ sơ của 2 điều tra viên (SS và BS). Các dấu ấn sinh học tim được đo khi nhập viện được thu thập, bao gồm hs-TNI, CK-MB và myohemoglobin. Các đánh giá X quang bao gồm chụp X quang ngực hoặc chụp cắt lớp vi tính. Tất cả dữ liệu đã được 2 nhà phân tích (TL và YC) xem xét độc lập và nhập vào cơ sở dữ liệu máy tính. Bệnh nhân được phân loại theo sự hiện diện hoặc không có tổn thương tim. Tổn thương tim được định nghĩa là nồng độ trong máu của các dấu ấn sinh học tim (hs-TNI) trên giới hạn tham chiếu trên phân vị thứ 99, bất kể những bất thường mới trong điện tâm đồ và siêu âm tim. Hội chứng suy hô hấp cấp tính (ARDS) được xác định theo định nghĩa Berlin.5 Tổn thương thận cấp được xác định theo định nghĩa của Bệnh thận: Cải thiện Kết quả Toàn cầu. 6 Kết quả lâm sàng (tức là xuất viện, tử vong và thời gian nằm viện) được theo dõi đến ngày 15 tháng 2 năm 2020, ngày cuối cùng theo dõi.
Để xác nhận COVID-19, Bộ dụng cụ Axit nucleic Viral (Sức khỏe) đã được sử dụng để chiết xuất axit nucleic từ các mẫu lâm sàng theo hướng dẫn của bộ kit. Bộ phát hiện 2019-nCoV (Bioperfectus) đã được sử dụng để phát hiện gen ORF1 ab ( nCovORF1ab ) và gen N ( nCoV-NP ) theo hướng dẫn của nhà sản xuất, sử dụng phản ứng chuỗi polymerase-polymerase sao chép ngược thời gian thực. 7 Nhiễm trùng được coi là đã được phòng thí nghiệm xác nhận nếu xét nghiệm nCovORF1 ab và nCoV-NP đều cho kết quả dương tính.
Thống kê mô tả được thu thập cho tất cả các biến nghiên cứu. Tất cả các biến phân loại được so sánh cho kết quả nghiên cứu bằng cách sử dụng kiểm định chính xác Fisher hoặc kiểm định χ 2 , và các biến liên tục được so sánh bằng kiểm định t hoặc Mann-Whitney Ukiểm tra, nếu thích hợp. Dữ liệu liên tục được biểu thị dưới dạng giá trị trung bình (SD) hoặc giá trị trung bình (phạm vi liên phần tư [IQR]). Dữ liệu phân loại được biểu thị bằng tỷ lệ. Các đường cong sống còn được vẽ bằng phương pháp Kaplan-Meier và so sánh giữa bệnh nhân với bệnh nhân không bị tổn thương tim bằng cách sử dụng bài kiểm tra xếp hạng log. Mô hình hồi quy Cox đa biến được sử dụng để xác định các yếu tố nguy cơ tử vong độc lập khi nhập viện. Dữ liệu được phân tích bằng SPSS phiên bản 25.0 (IBM). Biểu đồ thống kê được tạo bằng Excel 2016 (Microsoft) hoặc Prism 5 (Graphpad). Đối với tất cả các phân tích thống kê, P <0,05 được coi là có ý nghĩa.
Hình 1 cho thấy sơ đồ tuyển dụng bệnh nhân. Tóm lại, trong số 1004 bệnh nhân trong hệ thống hồ sơ bệnh án được sàng lọc ban đầu từ ngày 20 tháng 1 năm 2020 đến ngày 10 tháng 2 năm 2020, có 218 bệnh nhân chưa được xác nhận trường hợp, 141 bệnh nhân không có thông tin y tế và hồ sơ trùng lặp, và 229 bệnh nhân mất tích kết quả chính của kiểm tra trong phòng thí nghiệm (hs-TNI và CK-MB) đã bị loại trừ. Tuổi trung bình của 229 bệnh nhân này là 45 tuổi (phạm vi, 22-90 tuổi) và 130 (56,8%) là nữ; chi tiết về các đặc điểm cơ bản đã được trình bày trong eTable trong Phần bổ sung .
Cuối cùng, dân số nghiên cứu bao gồm 416 bệnh nhân nhập viện với COVID-19 được xác nhận: 82 bệnh nhân (19,7%) có tổn thương tim và 334 bệnh nhân (80,3%) không bị tổn thương tim. Độ tuổi trung bình là 64 tuổi (phạm vi, 21-95 tuổi) và 211 (50,7%) là nữ. Trong số những bệnh nhân này, sốt (334 bệnh nhân [80,3%]) là triệu chứng phổ biến nhất. Ho, khó thở, mệt mỏi, tiết nhiều đờm và đau cơ gặp ở 144 bệnh nhân (34,6%), 117 bệnh nhân (28,1%), 55 bệnh nhân (13,2%), 23 bệnh nhân (5,5%) và 19 bệnh nhân (4,6 %), tương ứng. Tiêu chảy (16 bệnh nhân [3,8%]), đau ngực (14 bệnh nhân [3,4%]), đau họng (12 bệnh nhân [2,9%]), đau bụng kinh (10 bệnh nhân [2,4%]) và đau đầu (9 bệnh nhân [2,2%] ]) rất hiếm. Tăng huyết áp (127 bệnh nhân [30,5%]) và tiểu đường (60 bệnh nhân [14,4%]) là những bệnh lý cùng tồn tại phổ biến nhất. Trong số 416 bệnh nhân này, lần lượt 44 (10,6%) và 22 (5,3%) mắc bệnh tim mạch vành và mạch máu não. Tỷ lệ suy tim mạn, suy thận mạn, phổi tắc nghẽn mạn tính, ung thư, thai nghén và nhiễm viêm gan B là 4,1% (17 bệnh nhân), 3,4% (14 bệnh nhân), 2,9% (12 bệnh nhân), 2,2% (9 bệnh nhân), lần lượt là 1,7% (7 bệnh nhân) và 1,0% (4 bệnh nhân).
So với bệnh nhân không bị chấn thương tim, bệnh nhân bị chấn thương tim lớn hơn ([phạm vi] tuổi trung bình, 74 [34-95] tuổi so với 60 [21-90] tuổi; P <0,001) và có nhiều khả năng bị đau ngực hơn ( 11 trong số 82 bệnh nhân [13,4%] so với 3 trong số 334 bệnh nhân [0,9%]; P <0,001). Hơn nữa, các bệnh đi kèm, bao gồm tăng huyết áp (49 [59,8%] so với 78 [23,4%]), tiểu đường (20 [24,4%] so với 40 [12,0%]), bệnh tim mạch vành (24 [29,3%] so với 20 [6,0%] ), bệnh mạch máu não (13 [15,9%] so với 9 [2,7%]), suy tim mãn tính (12 [14,6%] so với 5 [1,5%]), bệnh phổi tắc nghẽn mãn tính (6 [7,3%] so với 6 [1,8% ]), và ung thư (7 [8,5%] so với 2 [0,6%]), xuất hiện thường xuyên hơn ở những bệnh nhân bị chấn thương tim (tất cả P <0,001) ( Bảng 1 ).
Các phát hiện trong phòng thí nghiệm và X quang được thể hiện trong Bảng 1. Trong dân số nghiên cứu tổng thể gồm 416 bệnh nhân, mức trung bình (IQR) của protein phản ứng C (4,5 [1,4-8,5] mg / dL; để chuyển đổi thành miligam mỗi lít, nhân với 10) và procalcitonin (0,07 [0,04-0,15] ng / L) tăng cao, trong khi giá trị trung bình của các chỉ số xét nghiệm khác nằm trong giới hạn bình thường, chẳng hạn như số lượng bạch cầu, tế bào lympho, tiểu cầu, hồng cầu; mức hemoglobin; các chỉ số tim mạch; mức alanin aminotransferase; mức aminotransferase aspartate; nồng độ creatinin; và mức điện giải. Tỷ lệ bệnh nhân viêm phổi hai bên là 74,8% (311 bệnh nhân) theo kết quả chụp X quang phổi và chụp cắt lớp vi tính, 68 bệnh nhân (16,3%) có nhiều đốm và đục dịch kính. Phân phối hs-TNI dựa trên thời gian phát hiện từ khi nhập viện (trung vị [IQR],Bổ sung . Thời gian nằm viện trước khi xét nghiệm ở những bệnh nhân bị chấn thương tim lâu hơn so với những bệnh nhân không bị chấn thương tim (thời gian [khoảng] trung bình, 3 [1-15] ngày so với 2 [1-8] ngày; P <0,001).
Về phát hiện trong phòng thí nghiệm, bệnh nhân bị chấn thương tim so với bệnh nhân không bị thương ở tim cho thấy số lượng bạch cầu trung bình cao hơn (trung bình [IQR], 9400 [6900-13 800] tế bào / μL so với 5500 [4200-7400] tế bào / μL), và mức protein phản ứng C (trung bình [IQR], 10,2 [6,4-17,0] mg / dL so với 3,7 [1,0-7,3] mg / dL), procalcitonin (trung bình [IQR], 0,27 [0,10-1,22] ng / mL so với 0,06 [0,03-0,10] ng / mL), CK-MB (trung vị [IQR], 3,2 [1,8-6,2] ng / mL so với 0,9 [0,6-1,3] ng / mL), myohemoglobin (trung vị [IQR], 128 [ 68-305] μg / L so với 39 [27-65] μg / L), hs-TNI (trung vị [IQR], 0,19 [0,08-1,12] μg / L so với <0,006 [<0,006-0,00] μg / L) , Peptit natri lợi tiểu loại pro-B-tận cùng N (NT-proBNP) (trung bình [IQR], 1689 [698-3327] pg / mL so với 139 [51-335] pg / mL), aspartate aminotransferase (trung bình [IQR] , 40 [27-60] U / L so với 29 [21-40] U / L), và creatinine (trung bình [IQR], 1,15 [0,72-1,92] mg / dL so với 0.64 [0,54-0,78] mg / dL) trong thời gian nhập viện, nhưng số lượng tế bào lympho trung bình thấp hơn (trung bình [IQR], 600 [400-900] tế bào / μL so với 1000 [800-1400] tế bào / μL), số lượng tiểu cầu (trung vị [IQR], 172 [111-215] ô × 103 / μL so với 216 [165-273] tế bào × 10 3 / μL), và mức albumin (trung bình [IQR], 3,2 [2,9-3,4] g / dL so với 3,7 [3,3-3,9] g / dL), có ý nghĩa sự khác biệt trong từng trường hợp (tất cả P <0,001; Bảng 1 ; e Hình 1 trong Phần bổ sung ). Về phát hiện X quang, viêm phổi hai bên (75 trong số 82 bệnh nhân [91,5%] so với 236 trong số 334 bệnh nhân [70,7%]) và nhiều lốm đốm và độ mờ kính dưới (53 [64,6%] so với 15 [4,5%]) là nhiều hơn phổ biến ở những bệnh nhân có hơn những người không bị chấn thương tim (cả P <0,001, Bảng 1 ).
Trong số những bệnh nhân bị chấn thương tim, chỉ có 22 (26,8%) được kiểm tra điện tâm đồ (ECG) sau khi nhập viện, và 14 trong số 22 ECG (63,6%) được thực hiện trong giai đoạn nâng cao các dấu ấn sinh học tim. Tất cả 14 ECG đều bất thường, với những phát hiện tương thích với thiếu máu cục bộ cơ tim, như suy giảm và đảo ngược sóng T, trầm cảm đoạn ST và sóng Q. Những thay đổi về điện tâm đồ ở 3 bệnh nhân bị tổn thương tim đại diện được thể hiện trong e Hình 2 trong Phần bổ sung .
Thời gian trung bình từ khi bắt đầu có triệu chứng đến khi nhập viện là 10 (IQR, 1-30) ngày và tương tự giữa 2 nhóm ( P = .27; Bảng 2). Tổng số 399 bệnh nhân (95,9%) được điều trị bằng oxy, và tỷ lệ sử dụng oxy thở, thở không xâm lấn và thở máy xâm nhập là 76,0% (316 bệnh nhân), 12,3% (51 bệnh nhân) và 7,7% (32 bệnh nhân), tương ứng. Tỷ lệ sử dụng liệu pháp kháng vi-rút là cao nhất (403 [96,9%]), tiếp theo là glucocorticoid (304 [73,1%]), liệu pháp globulin miễn dịch tiêm tĩnh mạch (259 [62,3%]), và liệu pháp kháng sinh (235 [56,5%]). Chỉ có 2 bệnh nhân (0,5%) trong số tất cả những người tham gia được điều trị thận liên tục. Nhìn chung, 97 bệnh nhân (23,3%) bị ARDS, và 8 bệnh nhân (1,9%) bị chấn thương thận cấp trong thời gian nhập viện; các biến chứng thường gặp khác bao gồm rối loạn điện giải (30 bệnh nhân [7,2%]), giảm protein huyết (27 [6,5%]), thiếu máu (13 [3,1%]), và rối loạn đông máu (12 [2,9%]). Trong quá trình theo dõi, tổng số 57 bệnh nhân (13,7%) tử vong, 40 bệnh nhân (9,6%) được xuất viện, số còn lại (319 [76,7%]) nằm viện. So với những người không bị chấn thương tim, bệnh nhân bị chấn thương tim cần thông khí không xâm lấn nhiều hơn (38 [46,3%] so với 13 [3,9%];P <0,001) và thở máy xâm nhập (18 [22,0%] so với 14 [4,2%]; P <0,001) ( Bảng 2 ). Sử dụng điều trị kháng sinh (68 [82,9%] so với 167 [50,0%]), glucocorticoid (72 [87,8%] so với 232 [69,5%]) và điều trị bằng globulin miễn dịch tiêm tĩnh mạch (68 [82,9%] so với 191 [57,2%] ) cũng cao hơn đáng kể ở những bệnh nhân bị chấn thương tim so với những bệnh nhân không bị chấn thương tim (tất cả P <0,001; Bảng 2 ). Ngoài thiếu máu, các biến chứng khác thường gặp ở những bệnh nhân bị chấn thương tim hơn những bệnh nhân không bị chấn thương tim; bao gồm ARDS (48 [58,5%] so với 49 [14,7%]; P <0,001), chấn thương thận cấp tính (7 [8,5%] so với 1 [0,3%]; P <0,001), rối loạn điện giải (13 [15,9%] so với 17 [5,1%]; P = 0,003), giảm protein huyết (11 [13,4%] so với 16 [4,8%]; P = 0,01) và rối loạn đông máu ( 6 [7,3%] so với 6 [1,8%]; P = 0,02) ( Bảng 2 ).
Bệnh nhân bị chấn thương tim so với những bệnh nhân không bị chấn thương tim có thời gian ngắn hơn từ khi bắt đầu có triệu chứng đến khi theo dõi (trung bình, 15,6 [phạm vi, 1-37] ngày so với 16,9 [phạm vi, 3-37] ngày; P = 0,001) và nhập viện theo dõi (6,3 [phạm vi, 1-16] ngày so với 7,8 [phạm vi, 1-23] ngày; P = 0,039). Tỷ lệ tử vong cao hơn ở những bệnh nhân có và không có chấn thương tim (42 [51,2%] so với 15 [4,5%]; P <0,001) như được thể hiện trong Bảng 2 và đường cong sống sót Kaplan-Meier trong Hình 2 . Tỷ lệ tử vong tăng cùng với độ lớn của giá trị tham chiếu của hs-TNI (e Hình 3 trong Phần bổ sung). Sau khi điều chỉnh theo tuổi, các bệnh tim mạch hiện có (tăng huyết áp, bệnh mạch vành và suy tim mãn tính), bệnh mạch máu não, bệnh đái tháo đường, bệnh phổi tắc nghẽn mãn tính, suy thận, ung thư, ARDS, mức creatinin lớn hơn 133 μmol / L và NT mức -proBNP lớn hơn 900 pg / mL, mô hình hồi quy nguy cơ theo tỷ lệ Cox được điều chỉnh đa biến cho thấy nguy cơ tử vong ở những bệnh nhân bị chấn thương tim cao hơn đáng kể so với những người không bị chấn thương tim, trong thời gian từ khi bắt đầu có triệu chứng (tỉ lệ nguy cơ [HR] 4,26 [KTC 95%, 1,92-9,49]) hoặc thời gian từ khi nhập học đến khi kết thúc nghiên cứu (HR, 3,41 [KTC 95%, 1,62-7,16]) ( Bảng 3). Theo mô hình hồi quy nguy cơ này, ARDS là một yếu tố nguy cơ độc lập khác gây tử vong với COVID-19, với nhịp tim cao (7,89 [95% CI, 3,73-16,66]) trong mô hình 1 và nhịp tim là 7,11 (95% CI, 3,31- 15,25) trong mô hình 2 ( Bảng 3 ).
Nghiên cứu này chứng minh mối liên quan có ý nghĩa thống kê giữa tổn thương tim và tử vong ở bệnh nhân COVID-19. Chấn thương tim, là một biến chứng thường gặp (19,7%), có liên quan đến nguy cơ tử vong cao ngoài dự kiến khi nhập viện.
Tính đến ngày 12 tháng 3 năm 2020, đã có tổng cộng hơn 130 000 trường hợp COVID-19 được phòng thí nghiệm xác nhận trên toàn cầu, bao gồm hơn 80 000 ở Trung Quốc đại lục. Do khả năng lây nhiễm cao, loại virus này đã tìm cách thay thế hội chứng hô hấp cấp tính nghiêm trọng (SARS) và hội chứng hô hấp Trung Đông (MERS) về số người chết. Suy hô hấp nghiêm trọng thường được coi là nguyên nhân chính gây tử vong do coronavirus. Theo một nghiên cứu gần đây về mẫu lâm sàng lớn nhất ở Trung Quốc, 8viêm phổi nặng có liên quan độc lập với việc nhập viện chăm sóc đặc biệt, thở máy hoặc tử vong. Đáng chú ý là một báo cáo gần đây về 138 bệnh nhân nhập viện với COVID-19 cho thấy 7,2% bệnh nhân bị tổn thương tim cấp tính và bệnh nhân được chăm sóc tại phòng chăm sóc đặc biệt có nhiều khả năng bị chấn thương tim hơn (22,2%) so với không Bệnh nhân ICU. 2Quan sát này cho thấy tổn thương tim có thể liên quan đến kết quả lâm sàng của COVID-19. Nhất quán, nghiên cứu của chúng tôi cũng cho thấy 19,7% bệnh nhân bị chấn thương tim và lần đầu tiên chứng minh rằng chấn thương tim có liên quan độc lập với việc tăng nguy cơ tử vong ở bệnh nhân COVID-19. So với bệnh nhân không bị chấn thương tim, bệnh nhân bị chấn thương tim có biểu hiện bệnh cấp tính nặng hơn, biểu hiện bằng các phát hiện bất thường trong phòng thí nghiệm và chụp X quang, chẳng hạn như mức protein phản ứng C, NT-proBNP và mức creatinine cao hơn; nhiều lốm đốm và độ mờ kính mặt đất; và một tỷ lệ lớn hơn yêu cầu thông khí không xâm lấn hoặc xâm lấn.
Trong một nghiên cứu về các biến chứng tim mạch của SARS trên 121 bệnh nhân, có 9 trường hợp tăng huyết áp xảy ra ở 61 bệnh nhân (50,4%) tại bệnh viện. Trong số những bệnh nhân này, 71,9% phát triển nhịp tim nhanh dai dẳng, bao gồm 40% tiếp tục nhịp tim nhanh trong thời gian theo dõi ngoại trú. Mặc dù các biến chứng tim mạch nhịp nhanh thường gặp ở bệnh nhân SARS, nhưng chúng thường tự giới hạn và không liên quan đến nguy cơ tử vong. Ngược lại với SARS, hơn một nửa số bệnh nhân bị chấn thương tim đã chết tại bệnh viện trong nghiên cứu này, cho thấy rằng chấn thương tim do COVID-19 gây ra có liên quan đến các kết cục lâm sàng bất lợi chính. Tuy nhiên, cơ chế tổn thương tim của những bệnh nhân này với COVID-19 vẫn chưa chắc chắn.
Bằng chứng từ một báo cáo trường hợp cho thấy MERS-CoV gây ra viêm cơ tim cấp tính, biểu hiện là phù cơ tim và tổn thương cơ tim cấp tính của các thành bên và đỉnh của tâm thất trái. 10 Tổn thương cơ tim khu vực này có thể do nhiễm virus trực tiếp cơ tim. Trên cơ sở các nghiên cứu gần đây, men chuyển 2 (ACE2) là một thụ thể của tế bào người có ái lực liên kết mạnh với protein Spike của SARS-CoV-2, và ACE2 cũng được biểu hiện nhiều ở tim. 11 , 12 Do đó, có thể hợp lý để đưa ra giả thuyết rằng tổn thương tim do COVID-19 có thể do ACE2 làm trung gian. Tuy nhiên, một nghiên cứu bệnh lý học gần đây cho thấy thâm nhiễm viêm đơn nhân mô kẽ khan hiếm trong mô tim mà không có tổn thương cơ tim đáng kể ở bệnh nhân COVID-19,13 cho thấy COVID-19 có thể không trực tiếp làm suy tim. Nghiên cứu hiện tại thiếu bằng chứng từ chụp cộng hưởng từ hoặc siêu âm tim để xác định các đặc điểm của tổn thương cơ tim. Trên cơ sở kết quả hiện tại của hs-TNI và phát hiện điện tâm đồ ở một nhóm nhỏ bệnh nhân, chúng tôi chỉ có thể ước tính mức độ nghiêm trọng của chấn thương tim. Do đó, do bằng chứng hạn chế hiện tại, câu hỏi liệu virus SARS-CoV-2 có thể gây tổn thương trực tiếp cho tim hay không cần được chứng minh thêm.
Ngược lại, một nghiên cứu trước đây cho thấy suy thất trái tâm trương có hồi phục, cận lâm sàng dường như phổ biến trong nhiễm SARS cấp tính, ngay cả ở những người không có bệnh tim tiềm ẩn, 14 cho thấy rối loạn chức năng thất trái trong giai đoạn cấp tính có thể là do hội chứng bão cytokine. . Đây là một bệnh nguy hiểm đe dọa tính mạng với các biểu hiện lâm sàng là viêm toàn thân, methemoglobin huyết, huyết động không ổn định, suy đa tạng. 15 , 16 Dấu hiệu nhận biết của hội chứng bão cytokine là một phản ứng miễn dịch mất kiểm soát và rối loạn chức năng liên quan đến sự kích hoạt và tăng sinh liên tục của các tế bào lympho và đại thực bào. Huang và cộng sự 1nhận thấy rằng những bệnh nhân mắc COVID-19 được đưa vào phòng chăm sóc đặc biệt có nồng độ cytokine trong huyết tương cao hơn, bao gồm interleukin (IL) –2, IL-7, IL-10, yếu tố kích thích tế bào hạt, protein 10 do IgG gây ra ( còn được gọi là CXC motif chemokine 10), protein hóa trị monocyte-1, protein gây viêm đại thực bào 1-alpha (còn được gọi là phối tử chemokine 3), và yếu tố hoại tử khối u α. Trong nghiên cứu này, chúng tôi cũng phát hiện ra rằng các dấu hiệu phản ứng viêm, chẳng hạn như protein phản ứng C, procalcitonin và bạch cầu, đã tăng lên đáng kể ở những bệnh nhân bị chấn thương tim. Sự kích hoạt hoặc tăng cường giải phóng các cytokine gây viêm này có thể dẫn đến quá trình apoptosis hoặc hoại tử các tế bào cơ tim.
Ngoài ra, các bệnh tim mạch có từ trước cũng có thể dễ bị tổn thương tim do COVID-19 hơn, vì khoảng 30% và 60% bệnh nhân bị chấn thương tim trong nghiên cứu này có tiền sử bệnh tim mạch vành và tăng huyết áp, tương ứng, tỷ lệ này đáng kể. phổ biến hơn ở những người không bị chấn thương tim. Tương tự như vậy, trong một báo cáo gần đây, 2 25% và 58,3% bệnh nhân có bệnh nặng với COVID-19 có bệnh tim tiềm ẩn và tăng huyết áp, tương ứng. Theo “Chẩn đoán và Điều trị Viêm phổi do Coronavirus mới lạ (Phiên bản Thử nghiệm 4),” 17bệnh nhân cao tuổi mắc các bệnh cơ bản có nhiều khả năng bị nhiễm SARS-CoV-2 và có xu hướng bị bệnh nặng, đặc biệt là những người bị tăng huyết áp, bệnh tim mạch vành và tiểu đường. Mặc dù có rất ít bằng chứng xác định mối liên hệ trực tiếp giữa chấn thương tim và các bệnh lý tim mạch đi kèm, nhưng vẫn có lý khi cho rằng bệnh nhân bị bệnh mạch vành hoặc suy tim dễ bị tổn thương tim, và một khi những bệnh nhân này bị nhiễm bệnh viêm phổi nặng, cơ tim. Thiếu máu cục bộ hoặc rối loạn chức năng tim dễ xảy ra hơn, cuối cùng dẫn đến tình trạng suy sụp đột ngột. Mặt khác, các phản ứng viêm cấp tính cũng có thể dẫn đến thiếu máu cục bộ khi có các bệnh tim mạch đã có từ trước.18 Viêm cũng gây ra rối loạn chức năng nội mô và làm tăng hoạt tính đông máu của máu, có thể góp phần hình thành huyết khối gây tắc trên mảng xơ vữa động mạch vành bị vỡ. 19 Dựa trên những bằng chứng này, chúng tôi đưa ra giả thuyết rằng một phản ứng viêm dữ dội chồng lên bệnh tim mạch đã có từ trước có thể dẫn đến tổn thương tim ở những bệnh nhân nhiễm COVID-19.
Một số hạn chế tồn tại trong nghiên cứu này. Thứ nhất, do những hạn chế về mặt hậu cần khi bắt đầu các bệnh nhiễm trùng mới nổi này ở Vũ Hán, một số dữ liệu, chẳng hạn như dữ liệu siêu âm tim, dữ liệu điện tâm đồ và các phép đo mức cytokine, bị thiếu từ các cuộc kiểm tra lâm sàng của bệnh nhân trong khu cách ly hoặc phòng chăm sóc đặc biệt, hạn chế việc xác định các cơ chế tiềm ẩn của chấn thương tim. Thứ hai, vì việc quan sát lâm sàng bệnh nhân vẫn đang được tiến hành, nhiều người có và không có tổn thương tim vẫn chưa đạt đến điểm kết thúc lâm sàng. Thứ ba, dữ liệu từ các quần thể lớn hơn và nhiều trung tâm được đảm bảo để xác nhận thêm kết quả của chấn thương tim trong COVID-19.
Tổn thương tim là tình trạng phổ biến ở những bệnh nhân nhập viện với COVID-19, và nó có liên quan đến nguy cơ tử vong trong bệnh viện cao hơn. Mặc dù cơ chế chính xác của chấn thương tim cần được khám phá thêm, những phát hiện được trình bày ở đây cho thấy sự cần thiết phải xem xét biến chứng này trong xử trí COVID-19.
Được chấp nhận xuất bản: ngày 9 tháng 3 năm 2020.
Tác giả tương ứng: Bo Yang, MD, PhD ( yybb112@whu.edu.cn ) và He Huang, MD, PhD ( huanghe1977@whu.edu.cn ), Viện Nghiên cứu Tim mạch, Khoa Tim mạch, Bệnh viện Renmin thuộc Đại học Vũ Hán, 238 Jiefang Rd, Wuchang District, Wuhan 430060, Hubei, China.
Xuất bản trực tuyến: ngày 25 tháng 3 năm 2020. doi: 10.1001 / jamacardio.2020.0950
Đóng góp của tác giả: Tiến sĩ B. Yang và H. Huang có toàn quyền truy cập vào tất cả dữ liệu trong nghiên cứu và chịu trách nhiệm về tính toàn vẹn của dữ liệu và tính chính xác của việc phân tích dữ liệu. Tiến sĩ Shi, Qin và Shen đã đóng góp cho tác phẩm như nhau và nên được coi là đồng tác giả đầu tiên.
Khái niệm và thiết kế: Shi, Qin, Shen, Cai, T. Liu, X. Liu, Liang, Zhao, H. Huang, B. Yang, C. Huang.
Thu thập, phân tích hoặc giải thích dữ liệu: Shi, F. Yang, Gong, Liang, B. Yang.
Soạn thảo bản thảo: Shi, Qin, Shen, T. Liu, Zhao.
Sửa đổi quan trọng bản thảo cho nội dung trí tuệ quan trọng: Shi, Cai, F. Yang, Gong, X. Liu, Liang, H. Huang, B. Yang, C. Huang.
Phân tích thống kê: Shi, Qin, Shen, Cai, T. Liu, F. Yang, Gong.
Tài trợ nhận được: Shi.
Hỗ trợ hành chính, kỹ thuật hoặc vật chất: Shi, Shen, F. Yang, Gong, Liang, Zhao, H. Huang, B. Yang, C. Huang.
Giám sát: Shi, Qin, X. Liu, Liang, Zhao, B. Yang, C. Huang.
Tiết lộ xung đột lợi ích: Không có báo cáo nào.
Tài trợ / Hỗ trợ: Nghiên cứu này được hỗ trợ bởi các khoản tài trợ từ Quỹ Khoa học Tự nhiên Trung Quốc (tài trợ 81800447 và 81770324), Quỹ Khoa học Tự nhiên tỉnh Hồ Bắc (tài trợ 2017CFB204) và Chương trình lớn về đổi mới công nghệ của tỉnh Hồ Bắc (tài trợ 2016ACA153) .
Vai trò của Nhà tài trợ / Nhà tài trợ: Các nhà tài trợ không có vai trò gì trong việc thiết kế và tiến hành nghiên cứu; thu thập, quản lý, phân tích và giải thích dữ liệu; chuẩn bị, xem xét hoặc phê duyệt bản thảo; và quyết định gửi bản thảo để xuất bản.
Đóng góp bổ sung: Chúng tôi ghi nhận tất cả các nhân viên y tế tham gia chẩn đoán và điều trị bệnh nhân mắc COVID-19 ở Vũ Hán. Chúng tôi cảm ơn Xu Liu, MD, PhD, Khoa Tim mạch, Bệnh viện Lồng ngực Thượng Hải, Đại học Giao thông Thượng Hải, đã hướng dẫn chỉnh sửa bản thảo và giải thích kết quả; chúng tôi cảm ơn Min Chen, MAEng, Xuecheng Yu, MAEng và và Zhongli Dai, BE, Wuhan Shinall Technology Co Ltd, đã đối chiếu dữ liệu và phân tích thống kê. Họ không được đền bù cho những đóng góp của họ.


Đường cong sống sót AB, Kaplan-Meier cho tỷ lệ tử vong trong thời gian từ khi khởi phát triệu chứng (A) và nhập viện (B). Trong (B), thời hạn tối đa là 16 ngày. C, Bệnh nhân bị chấn thương tim có tỷ lệ tử vong cao hơn trong xét nghiệm xếp hạng log, cả khi khởi phát triệu chứng và khi nhập viện.



DANH SÁCH VIỆC LÀM TRÊN TRUNG TÂM NGHỀ NGHIỆP
Trình bày các đặc điểm, bệnh đi kèm và kết quả trong số 5700 bệnh nhân nhập viện với COVID-19 ở khu vực thành phố New York
biểu tượng phỏng vấn tác giả
biểu tượng đa phương tiện
Kết quả Trong loạt trường hợp này bao gồm 5700 bệnh nhân nhập viện với COVID-19 ở khu vực Thành phố New York, các bệnh đi kèm phổ biến nhất là tăng huyết áp, béo phì và tiểu đường. Trong số bệnh nhân được xuất viện hoặc tử vong (n = 2634), 14,2% được điều trị tại khoa hồi sức tích cực, 12,2% được thở máy xâm nhập, 3,2% được điều trị bằng liệu pháp thay thế thận và 21% tử vong.
Ý nghĩa Nghiên cứu này cung cấp các đặc điểm và kết quả sớm của những bệnh nhân nhập viện với COVID-19 ở khu vực Thành phố New York.
Tầm quan trọng Có một số thông tin hạn chế mô tả các đặc điểm và kết quả hiện tại của bệnh nhân Hoa Kỳ cần nhập viện vì bệnh coronavirus 2019 (COVID-19).
Mục tiêu Mô tả các đặc điểm lâm sàng và kết quả của bệnh nhân mắc COVID-19 nhập viện trong hệ thống chăm sóc sức khỏe của Hoa Kỳ.
Thiết kế, Thiết lập và Người tham gia Loạt trường hợp bệnh nhân mắc COVID-19 được nhận vào 12 bệnh viện ở Thành phố New York, Long Island và Quận Westchester, New York, trong hệ thống Northwell Health. Nghiên cứu bao gồm tất cả các bệnh nhân nhập viện tuần tự từ ngày 1 tháng 3 năm 2020 đến ngày 4 tháng 4 năm 2020, bao gồm cả những ngày này.
Phơi nhiễm Đã xác nhận nhiễm coronavirus 2 (SARS-CoV-2) hội chứng hô hấp cấp tính bằng kết quả dương tính khi xét nghiệm phản ứng chuỗi polymerase của một mẫu dịch mũi họng trong số những bệnh nhân cần nhập viện.
Các kết quả chính và các biện pháp Kết quả lâm sàng khi nhập viện, chẳng hạn như thở máy xâm lấn, điều trị thay thế thận và tử vong. Nhân khẩu học, bệnh đi kèm cơ bản, dấu hiệu quan trọng và kết quả xét nghiệm cũng được thu thập.
Các kết quả Tổng số 5700 bệnh nhân đã được bao gồm (tuổi trung bình, 63 tuổi [khoảng phân vị {IQR}, 52-75; phạm vi, 0-107 tuổi]; 39,7% nữ). Các bệnh đi kèm phổ biến nhất là tăng huyết áp (3026; 56,6%), béo phì (1737; 41,7%), và đái tháo đường (1808; 33,8%). Ở lần thử nghiệm, 30,7% bệnh nhân sốt, 17,3% có nhịp hô hấp lớn hơn 24 nhịp thở / phút và 27,8% được bổ sung oxy. Tỷ lệ đồng nhiễm vi rút đường hô hấp là 2,1%. Kết quả được đánh giá cho 2634 bệnh nhân được xuất viện hoặc đã tử vong tại thời điểm kết thúc nghiên cứu. Trong thời gian nhập viện, 373 bệnh nhân (14,2%) (tuổi trung bình, 68 tuổi [IQR, 56-78]; 33,5% nữ) được điều trị tại khoa chăm sóc đặc biệt, 320 (12,2%) được thở máy xâm nhập, 81 (3,2%). ) đã được điều trị bằng liệu pháp thay thế thận, và 553 (21%) tử vong. Kể từ ngày 4 tháng 4 năm 2020, đối với bệnh nhân phải thở máy (n = 1151, 20,2%), 38 (3,3%) được xuất viện còn sống, 282 (24,5%) tử vong và 831 (72,2%) còn lại bệnh viện. Thời gian theo dõi sau xuất viện trung bình là 4,4 ngày (IQR, 2,2-9,3). Tổng số 45 bệnh nhân (2,2%) đã được điều trị trong suốt thời gian nghiên cứu. Thời gian trung bình để đọc lại là 3 ngày (IQR, 1,0-4,5) đối với bệnh nhân đã đọc được. Trong số 3066 bệnh nhân vẫn nằm viện vào ngày theo dõi nghiên cứu cuối cùng (tuổi trung bình, 65 tuổi [IQR, 54-75]), thời gian theo dõi trung bình tại thời điểm kiểm duyệt là 4,5 ngày (IQR, 2,4-8,1). Thời gian trung bình để đọc lại là 3 ngày (IQR, 1,0-4,5) đối với bệnh nhân đã đọc được. Trong số 3066 bệnh nhân vẫn nằm viện vào ngày theo dõi nghiên cứu cuối cùng (tuổi trung bình, 65 tuổi [IQR, 54-75]), thời gian theo dõi trung bình tại thời điểm kiểm duyệt là 4,5 ngày (IQR, 2,4-8,1). Thời gian trung bình để đọc lại là 3 ngày (IQR, 1,0-4,5) đối với bệnh nhân đã đọc được. Trong số 3066 bệnh nhân vẫn nằm viện vào ngày theo dõi nghiên cứu cuối cùng (tuổi trung bình, 65 tuổi [IQR, 54-75]), thời gian theo dõi trung bình tại thời điểm kiểm duyệt là 4,5 ngày (IQR, 2,4-8,1).
Kết luận và Mức độ liên quan Loạt trường hợp này cung cấp các đặc điểm và kết quả sớm của những bệnh nhân nhập viện liên tiếp với COVID-19 được xác nhận ở khu vực Thành phố New York.
Trường hợp đầu tiên được xác nhận về bệnh do coronavirus 2019 (COVID-19) ở Hoa Kỳ được báo cáo từ Bang Washington vào ngày 31 tháng 1 năm 2020. 1 Ngay sau đó, Washington và California đã báo cáo các đợt bùng phát và các trường hợp ở Mỹ hiện đã vượt quá tổng số trường hợp được báo cáo ở cả hai Ý và Trung Quốc. 2 Tỷ lệ nhiễm trùng ở New York, với mật độ dân số cao, đã vượt quá mọi tiểu bang khác, và tính đến ngày 20 tháng 4 năm 2020, nó có hơn 30% tổng số ca bệnh ở Hoa Kỳ. 3
Thông tin hạn chế đã có sẵn để mô tả các đặc điểm hiện tại và kết quả của bệnh nhân Hoa Kỳ cần nhập viện vì căn bệnh này. Trong một nghiên cứu thuần tập hồi cứu từ Trung Quốc, bệnh nhân nhập viện chủ yếu là nam giới với độ tuổi trung bình là 56 tuổi; 26% cần chăm sóc tại đơn vị chăm sóc đặc biệt (ICU), và tỷ lệ tử vong là 28%. 4 Tuy nhiên, có sự khác biệt đáng kể giữa Trung Quốc và Hoa Kỳ về nhân khẩu học dân số, 5 tỷ lệ hút thuốc, 6 và tỷ lệ mắc bệnh đi kèm. 7
Nghiên cứu này mô tả nhân khẩu học, các bệnh đi kèm cơ bản, trình bày các xét nghiệm lâm sàng và kết quả của những bệnh nhân nhập viện tuần tự đầu tiên với COVID-19 từ một hệ thống chăm sóc sức khỏe học thuật ở New York.
Nghiên cứu được thực hiện tại các bệnh viện ở Northwell Health, hệ thống y tế học thuật lớn nhất ở New York, phục vụ khoảng 11 triệu người ở Long Island, Quận Westchester và Thành phố New York. Hội đồng đánh giá của tổ chức Northwell Health đã phê duyệt loạt trường hợp này là nghiên cứu nguy cơ tối thiểu sử dụng dữ liệu được thu thập cho thực hành lâm sàng thông thường và từ bỏ yêu cầu về sự đồng ý có thông tin. Tất cả các bệnh nhân liên tiếp đủ bệnh cần nhập viện có nhiễm coronavirus 2 (SARS-CoV-2) hội chứng hô hấp cấp tính được xác nhận là có kết quả dương tính với xét nghiệm phản ứng chuỗi polymerase của một mẫu dịch mũi họng. Bệnh nhân được nhận vào bất kỳ bệnh viện nào trong số 12 bệnh viện chăm sóc cấp tính của Northwell Health từ ngày 1 tháng 3 năm 2020 đến ngày 4 tháng 4 năm 2020, kể cả những ngày đó.
Dữ liệu được thu thập từ cơ sở dữ liệu báo cáo hồ sơ sức khỏe điện tử của doanh nghiệp (Sunrise Clinical Manager; Allscripts) và tất cả các phân tích được thực hiện bằng cách sử dụng phiên bản 3.5.2 của ngôn ngữ lập trình R (R Project for Statistical Computing; R Foundation). Bệnh nhân được coi là đã xác nhận nhiễm trùng nếu kết quả xét nghiệm ban đầu là dương tính hoặc nếu nó là âm tính nhưng xét nghiệm lại thì dương tính. Các xét nghiệm lặp lại được thực hiện trên bệnh nhân nội trú trong thời gian nhập viện ngay sau khi có kết quả xét nghiệm ban đầu nếu xác suất kiểm tra lâm sàng cao của COVID-19 hoặc nếu kết quả xét nghiệm âm tính ban đầu được đánh giá là âm tính giả do thu thập mẫu kém. Việc chuyển tuyến từ bệnh viện trong hệ thống này sang bệnh viện khác được hợp nhất và được coi là một lần khám bệnh. Không có chuyển tiền vào hoặc ra khỏi hệ thống.
Dữ liệu được thu thập bao gồm thông tin nhân khẩu học của bệnh nhân, bệnh đi kèm, thuốc điều trị tại nhà, triage vitals, xét nghiệm ban đầu trong phòng thí nghiệm, kết quả điện tâm đồ ban đầu, chẩn đoán trong quá trình điều trị tại bệnh viện, thuốc điều trị nội trú, phương pháp điều trị (bao gồm thở máy xâm lấn và liệu pháp thay thế thận) và kết quả (bao gồm lưu trú, xuất viện, tái phát và tử vong). Nhân khẩu học, bệnh đi kèm cơ bản và các nghiên cứu lâm sàng hiện có sẵn cho tất cả các bệnh nhân được nhận. Tất cả các kết quả lâm sàng được trình bày cho những bệnh nhân đã hoàn thành khóa học tại bệnh viện khi kết thúc nghiên cứu (xuất viện còn sống hoặc đã chết). Các kết quả lâm sàng có sẵn cho những người nằm viện tại thời điểm kết thúc nghiên cứu được trình bày, bao gồm thở máy xâm lấn, chăm sóc ICU, liệu pháp thay thế thận và thời gian nằm viện. Các kết quả như xuất viện và tái khám không có sẵn cho bệnh nhân nhập viện khi kết thúc nghiên cứu vì họ chưa hoàn thành khóa học tại bệnh viện. Thuốc tại nhà được báo cáo dựa trên đối chiếu thuốc nhập viện của bác sĩ chấp nhận bệnh nhân nội trú vì đây là hồ sơ đáng tin cậy nhất về thuốc tại nhà. Việc hòa giải cuối cùng đã bị trì hoãn cho đến khi xuất viện trong đợt đại dịch hiện tại. Do đó, thuốc tại nhà chỉ được sử dụng cho những bệnh nhân đã hoàn thành khóa học tại bệnh viện để đảm bảo tính chính xác. Thuốc tại nhà được báo cáo dựa trên đối chiếu thuốc nhập viện của bác sĩ chấp nhận bệnh nhân nội trú vì đây là hồ sơ đáng tin cậy nhất về thuốc tại nhà. Việc hòa giải cuối cùng đã bị trì hoãn cho đến khi xuất viện trong đợt đại dịch hiện tại. Do đó, thuốc tại nhà chỉ được sử dụng cho những bệnh nhân đã hoàn thành khóa học tại bệnh viện để đảm bảo tính chính xác. Thuốc tại nhà được báo cáo dựa trên đối chiếu thuốc nhập viện của bác sĩ chấp nhận bệnh nhân nội trú vì đây là hồ sơ đáng tin cậy nhất về thuốc tại nhà. Việc hòa giải cuối cùng đã bị trì hoãn cho đến khi xuất viện trong đợt đại dịch hiện tại. Do đó, thuốc tại nhà chỉ được sử dụng cho những bệnh nhân đã hoàn thành khóa học tại bệnh viện để đảm bảo tính chính xác.
Dữ liệu về chủng tộc và dân tộc được thu thập bằng cách tự báo cáo trong các danh mục cố định được chỉ định trước. Những dữ liệu này được đưa vào làm biến số nghiên cứu để mô tả đặc điểm của những bệnh nhân được nhận vào. Xét nghiệm ban đầu trong phòng thí nghiệm được định nghĩa là kết quả xét nghiệm đầu tiên có sẵn, thường là trong vòng 24 giờ sau khi nhập viện. Đối với thử nghiệm ban đầu trong phòng thí nghiệm và các nghiên cứu lâm sàng mà không phải tất cả bệnh nhân đều có giá trị, tỷ lệ phần trăm trên tổng số bệnh nhân có các xét nghiệm đã hoàn thành được hiển thị. Chỉ số Bệnh kèm theo Charlson dự đoán thời gian sống thêm 10 năm ở những bệnh nhân có nhiều bệnh đi kèm và được dùng làm thước đo tổng gánh nặng bệnh đi kèm. số 8Điểm thấp nhất là 0 tương ứng với tỷ lệ sống sót sau 10 năm ước tính là 98%. Tuổi tác ngày càng tăng sau 50 tuổi và các bệnh đi kèm, bao gồm bệnh tim sung huyết và ung thư, làm tăng tổng điểm và giảm thời gian sống thêm ước tính 10 năm. Tổng cộng có 16 bệnh đi kèm. Điểm từ 7 điểm trở lên tương ứng với tỷ lệ sống sót sau 10 năm ước tính là 0%. Tổn thương thận cấp tính được xác định là sự gia tăng creatinine huyết thanh từ 0,3 mg / dL trở lên (≥26,5 μmol / L) trong vòng 48 giờ hoặc sự gia tăng creatinine huyết thanh lên 1,5 lần hoặc hơn ban đầu trong vòng 7 ngày trước đó so với 1 trước đó năm dữ liệu trong hồ sơ y tế chăm sóc cấp tính. Điều này dựa trên định nghĩa Bệnh thận: Cải thiện Kết quả Toàn cầu (KDIGO). 9 Tổn thương gan cấp tính được xác định là sự gia tăng aspartate aminotransferase hoặc alanine aminotransferase hơn 15 lần giới hạn trên của mức bình thường.
Tổng số 5700 bệnh nhân đã được bao gồm (tuổi trung bình, 63 tuổi [khoảng phân vị {IQR}, 52-75; phạm vi, 0-107 tuổi]; 39,7% nữ) ( Bảng 1 ). Thời gian trung bình để nhận được kết quả thử nghiệm phản ứng chuỗi polymerase là 15,4 giờ (IQR, 7,8-24,3). Các bệnh đi kèm phổ biến nhất là tăng huyết áp (3026, 56,6%), béo phì (1737, 41,7%), và đái tháo đường (1808, 33,8%). Điểm trung bình của Chỉ số bệnh tật Charlson là 4 điểm (IQR, 2-6), tương ứng với tỷ lệ sống thêm 10 năm ước tính là 53% và phản ánh gánh nặng bệnh tật đi kèm đáng kể cho những bệnh nhân này. Tại phân tích, 1734 bệnh nhân (30,7%) sốt, 986 (17,3%) có nhịp thở lớn hơn 24 nhịp thở / phút, và 1584 (27,8%) được bổ sung oxy ( Bảng 2 và Bảng 3). Xét nghiệm đầu tiên cho COVID-19 dương tính ở 5517 bệnh nhân (96,8%), trong khi 183 bệnh nhân (3,2%) có xét nghiệm đầu tiên âm tính và xét nghiệm lặp lại dương tính. Tỷ lệ đồng nhiễm vi rút hô hấp khác đối với những người được xét nghiệm là 2,1% (42/1996). Phân loại xuất viện theo khoảng thời gian 10 tuổi của tất cả 5700 bệnh nhân nghiên cứu được bao gồm trong Bảng 4. Thời gian lưu trú cho những người đã chết, được xuất viện còn sống và ở lại bệnh viện cũng được trình bày. Trong số 3066 bệnh nhân vẫn nằm viện vào ngày theo dõi nghiên cứu cuối cùng (tuổi trung bình, 65 tuổi [IQR 54-75]), thời gian theo dõi trung bình tại thời điểm kiểm duyệt là 4,5 ngày (IQR, 2,4-8,1). Tỷ lệ tử vong là 0% (0/20) đối với bệnh nhân nam và nữ dưới 20 tuổi. Tỷ lệ tử vong ở nam cao hơn so với nữ ở mọi khoảng thời gian từ 10 tuổi trở lên trên 20 tuổi.
Trong số 2634 bệnh nhân được xuất viện hoặc tử vong khi nhập viện, 373 (14,2%) được điều trị tại ICU, 320 (12,2%) được thở máy xâm lấn, 81 (3,2%) được điều trị bằng thay thế thận. trị liệu, và 553 (21%) tử vong ( Bảng 5). Tính đến ngày 4 tháng 4 năm 2020, đối với bệnh nhân phải thở máy (n = 1151, 20,2%), 38 (3,3%) được xuất viện còn sống, 282 (24,5%) tử vong và 831 (72,2%) còn lại bệnh viện. Tỷ lệ tử vong ở những người được thở máy ở nhóm tuổi từ 18 đến 65 và trên 65 lần lượt là 76,4% và 97,2%. Tỷ lệ tử vong ở nhóm tuổi từ 18 đến 65 và trên 65 tuổi không được thở máy lần lượt là 1,98% và 26,6%. Không có trường hợp tử vong ở nhóm tuổi dưới 18. Tổng thời gian lưu trú là 4,1 ngày (IQR, 2,3-6,8). Thời gian theo dõi sau xuất viện trung bình là 4,4 ngày (IQR, 2,2-9,3). Tổng số 45 bệnh nhân (2,2%) đã được điều trị trong suốt thời gian nghiên cứu. Thời gian trung bình để đọc được là 3 ngày (IQR, 1,0-4,5). Trong số những bệnh nhân được xuất viện hoặc đã chết vào thời điểm kết thúc nghiên cứu, 436 (16.
Đối với cả những bệnh nhân xuất viện còn sống và những bệnh nhân tử vong, tỷ lệ bệnh nhân được điều trị trong ICU hoặc thở máy xâm nhập đều tăng ở nhóm 18 đến 65 tuổi so với nhóm trên 65 tuổi ( Bảng 5 ). Đối với những bệnh nhân còn sống được xuất viện, số lượng tế bào lympho tuyệt đối thấp nhất trong quá trình nhập viện thấp hơn đối với các nhóm tuổi già dần. Đối với những bệnh nhân còn sống được xuất viện, tỷ lệ tái phát và tỷ lệ bệnh nhân được đưa đến một cơ sở (chẳng hạn như viện dưỡng lão hoặc phục hồi chức năng), thay vì ở nhà, tăng dần đối với các nhóm tuổi già dần.
Trong số những bệnh nhân tử vong, những người bị tiểu đường có nhiều khả năng được thở máy xâm nhập hoặc được chăm sóc trong ICU so với những người không bị tiểu đường (eTable 1 trong Phần bổ sung ). Trong số những bệnh nhân tử vong, những người bị tăng huyết áp ít được thở máy xâm nhập hoặc chăm sóc trong ICU so với những người không bị tăng huyết áp. Tỷ lệ bệnh nhân bị tổn thương thận cấp tính tăng lên ở các phân nhóm mắc bệnh tiểu đường so với các phân nhóm không có các tình trạng đó.
Thông tin đối chiếu thuốc tại nhà có sẵn cho 2411 (92%) trong số 2634 bệnh nhân đã xuất viện hoặc tử vong khi kết thúc nghiên cứu. Trong số 2411 bệnh nhân này, 189 (7,8%) đang dùng thuốc ức chế men chuyển (ACEi) tại nhà và 267 (11,1%) đang dùng thuốc chẹn thụ thể angiotensin II (ARB) tại nhà. Tổng số thuốc tại nhà trung bình là 3 (IQR, 0-7). Kết quả cho các phân nhóm bệnh nhân tăng huyết áp do sử dụng thuốc ACEi hoặc ARB tại nhà được thể hiện trong eTable 2 trong Phần bổ sung . Các con số được cung cấp cho tổng số bệnh nhân đang sử dụng liệu pháp ACEi hoặc ARB trong eTable 2 trong Phần bổ sung chỉ được cung cấp cho những bệnh nhân cũng đã được chẩn đoán tăng huyết áp.
Trong số những bệnh nhân dùng ACEi tại nhà, 91 (48,1%) tiếp tục dùng ACEi khi ở bệnh viện và số còn lại ngừng loại thuốc này trong thời gian đến bệnh viện. Trong số bệnh nhân dùng ARB tại nhà, 136 (50,1%) tiếp tục dùng ARB khi ở bệnh viện và số còn lại ngừng dùng loại thuốc này trong thời gian đến bệnh viện. Trong số những bệnh nhân không được kê đơn ACEi hoặc ARB tại nhà, 49 người bắt đầu điều trị bằng ACEi và 58 người bắt đầu điều trị bằng ARB trong thời gian nhập viện. Tỷ lệ tử vong ở bệnh nhân THA không dùng ACEI hoặc ARB, dùng ACEi và ARB lần lượt là 26,7%, 32,7% và 30,6%.
Theo hiểu biết của chúng tôi, nghiên cứu này đại diện cho một loạt trường hợp lớn đầu tiên gồm các bệnh nhân nhập viện liên tục với COVID-19 được xác nhận ở Mỹ. Người cao tuổi, nam giới và những người đã có sẵn bệnh tăng huyết áp và / hoặc bệnh tiểu đường có tỷ lệ cao trong loạt trường hợp này và mô hình này tương tự như dữ liệu được báo cáo từ Trung Quốc. 4 Tuy nhiên, tỷ lệ tử vong trong loạt trường hợp này thấp hơn đáng kể, có thể do sự khác biệt về ngưỡng nhập viện. Nghiên cứu này chỉ báo cáo tỷ lệ tử vong ở những bệnh nhân có kết cục xác định (xuất viện hoặc tử vong), và nghiên cứu dài hạn hơn có thể tìm thấy tỷ lệ tử vong khác nhau khi các phân đoạn dân số khác nhau bị nhiễm bệnh. Những phát hiện về tỷ lệ tử vong cao ở những bệnh nhân thở máy cũng tương tự như những báo cáo loạt trường hợp nhỏ hơn về những bệnh nhân nặng ở Mỹ. 10
Men chuyển và thuốc ARB có thể làm tăng đáng kể biểu hiện mRNA của tim angiotensin-converting enzyme 2 (ACE2), 11 dẫn đến suy đoán về những tác động bất lợi, bảo vệ, hoặc hai giai đoạn có thể điều trị bằng những thuốc này. 12 Đây là một mối quan tâm quan trọng vì những thuốc này là thuốc hạ huyết áp phổ biến nhất trong số tất cả các nhóm thuốc. 13 Tuy nhiên, thiết kế chuỗi trường hợp này không thể giải quyết sự phức tạp của câu hỏi này và kết quả không được điều chỉnh cho các yếu tố gây nhiễu đã biết, bao gồm tuổi, giới tính, chủng tộc, dân tộc, các chỉ số tình trạng kinh tế xã hội và các bệnh đi kèm như tiểu đường, bệnh thận mãn tính và suy tim .
Tỷ lệ tử vong chỉ được tính cho những bệnh nhân được xuất viện còn sống hoặc đã chết trước thời điểm kết thúc nghiên cứu. Điều này làm sai lệch tỷ lệ của chúng tôi đối với việc bao gồm nhiều bệnh nhân chết sớm trong quá trình nhập viện của họ. Hầu hết bệnh nhân trong nghiên cứu này vẫn nằm viện vào thời điểm kết thúc nghiên cứu (3066, 53,8%). Chúng tôi kỳ vọng rằng khi những bệnh nhân này hoàn thành khóa học tại bệnh viện, tỷ lệ tử vong được báo cáo sẽ giảm xuống.
Kết quả nghiên cứu này có một số hạn chế. Đầu tiên, đối tượng nghiên cứu chỉ bao gồm các bệnh nhân trong khu vực đô thị New York. Thứ hai, dữ liệu được thu thập từ cơ sở dữ liệu hồ sơ sức khỏe điện tử. Điều này đã loại trừ mức độ chi tiết có thể với việc xem xét hồ sơ y tế thủ công. Thứ ba, thời gian theo dõi trung bình sau xuất viện tương đối ngắn ở 4,4 ngày (IQR, 2,2-9,3). Thứ tư, thống kê mô tả nhóm con không được điều chỉnh cho các yếu tố gây nhiễu tiềm ẩn. Thứ năm, dữ liệu kết quả lâm sàng chỉ có sẵn cho 46,2% bệnh nhân nhập viện. Việc không có dữ liệu về những bệnh nhân vẫn nằm viện vào ngày nghiên cứu cuối cùng có thể làm sai lệch kết quả, bao gồm tỷ lệ tử vong cao ở những bệnh nhân được thở máy trên 65 tuổi.
Loạt trường hợp này cung cấp các đặc điểm và kết quả sớm của các bệnh nhân nhập viện liên tiếp với COVID-19 được xác nhận ở khu vực Thành phố New York.
Tác giả tương ứng: Karina W. Davidson, Tiến sĩ, Northwell Health, 130 E 59th St, Ste 14C, New York, NY 10022 ( KDavidson2@northwell.edu ).
Được chấp nhận xuất bản: ngày 16 tháng 4 năm 2020.
Xuất bản trực tuyến: ngày 22 tháng 4 năm 2020. doi: 10.1001 / jama.2020.6775
Đính chính: Bài báo này đã được sửa chữa vào ngày 24 tháng 4 năm 2020, để làm rõ tỷ lệ tử vong của bệnh nhân thở máy, sửa kết quả xét nghiệm COVID-19 dương tính / âm tính và sửa dữ liệu về nhiễm trùng entero / rhinovirus đồng thời trong Bảng 2.
Nhóm nghiên cứu Northwell COVID-19 Các tác giả: Douglas P. Barnaby, MD, MSc; Lance B. Becker, MD; John D. Chelico, MD, MA; Stuart L. Cohen, MD; Jennifer Cookingham, MHA; Kevin Coppa, BS; Michael A. Diefenbach, Tiến sĩ; Andrew J. Dominello, Cử nhân; Joan Duer-Hefele, RN, MA; Louise Falzon, BA, PGDipInf; Jordan Gitlin, MD; Negin Hajizadeh, MD, MPH; Tiffany G. Harvin, MBA; David A. Hirschwerk, MD; Eun Ji Kim, MD, MS, MS; Zachary M. Kozel, MD; Lyndonna M. Marrast, MD, MPH; Jazmin N. Mogavero, MA; Gabrielle A. Osorio, MPH; Michael Qiu, MD, PhD; Theodoros P. Zanos, Tiến sĩ.
Các chi nhánh của Hiệp hội Nghiên cứu Northwell COVID-19 Tác giả: Viện Nghiên cứu Kết quả và Đổi mới Y tế, Viện Nghiên cứu Y khoa Feinstein, Northwell Health, Manhasset, New York (Barnaby, Chelico, Cohen, Cookingham, Diefenbach, Dominello, Duer-Hefele, Falzon , Hajizadeh, Harvin, Kim, Marrast, Mogavero, Osorio); Donald and Barbara Zucker School of Medicine tại Hofstra / Northwell, Northwell Health, Hempstead, New York (Barnaby, Becker, Chelico, Cohen, Gitlin, Hajizadeh, Hirschwerk, Kim, Kozel, Marrast); Sở Dịch vụ Thông tin, Northwell Health, New Hyde Park, New York (Coppa, Qiu); Viện Y học Điện tử Sinh học, Viện Nghiên cứu Y khoa Feinstein, Northwell Health, Manhasset, New York (Zanos).
Đóng góp của tác giả: Tiến sĩ Richardson và Davidson có toàn quyền truy cập vào tất cả dữ liệu trong nghiên cứu và chịu trách nhiệm về tính toàn vẹn của dữ liệu và tính chính xác của việc phân tích dữ liệu.
Ý tưởng và thiết kế: Richardson, Hirsch, Narasimhan, Crawford, McGinn, Davidson, Barnaby, Chelico, Cohen, Cookingham, Coppa, Diefenbach, Duer-Hefele, Dominello, Falzon, Gitlin, Hirschwerk, Kozel, Marrast, Mogavero.
Thu thập, phân tích hoặc giải thích dữ liệu: Richardson, Hirsch, Narasimhan, Crawford, Davidson, Barnaby, Becker, Chelico, Cohen, Coppa, Diefenbach, Duer-Hefele, Hajizadeh, Harvin, Hirschwerk, Kim, Kozel, Marrast, Osorio, Qiu , Zanos.
Soạn thảo bản thảo: Richardson, McGinn, Davidson, Cookingham, Falzon, Harvin, Mogavero, Qiu.
Bản sửa đổi quan trọng về nội dung trí tuệ quan trọng: Richardson, Hirsch, Narasimhan, Crawford, McGinn, Barnaby, Becker, Chelico, Cohen, Coppa, Diefenbach, Duer-Hefele, Dominello, Gitlin, Hajizadeh, Hirschwerk, Kim, Kozel, Marrast, Osorio, Zanos.
Phân tích thống kê: Hirsch, Chelico, Zanos.
Nhận được tài trợ: Richardson.
Hỗ trợ hành chính, kỹ thuật hoặc vật chất: Richardson, Narasimhan, Crawford, Davidson, Chelico, Cookingham, Diefenbach, Dominello, Harvin, Mogavero, Osorio, Zanos.
Giám sát: Narasimhan, McGinn, Becker, Chelico, Zanos.
Tiết lộ xung đột lợi ích: Tiến sĩ Crawford cho biết đã nhận được tài trợ từ Regeneron bên ngoài công việc đã nộp. Tiến sĩ Becker báo cáo đã phục vụ trong ban cố vấn khoa học cho Nihon Kohden và nhận được tài trợ từ Viện Y tế Quốc gia, United Therapeutics, Philips, Zoll và Viện Nghiên cứu Kết quả Lấy Bệnh nhân Làm trung tâm ngoài công việc đã nộp. Tiến sĩ Cohen cho biết đã nhận được các khoản phí cá nhân từ Infervision ngoài tác phẩm đã nộp. Không có tiết lộ nào khác được báo cáo.
Kinh phí / Hỗ trợ: Công việc này được hỗ trợ bởi các khoản tài trợ R24AG064191 từ Viện Quốc gia về Người cao tuổi thuộc Viện Y tế Quốc gia; R01LM012836 từ Thư viện Y khoa Quốc gia của Viện Y tế Quốc gia; và K23HL145114 từ Viện Tim, Phổi và Máu Quốc gia.
Vai trò của Nhà tài trợ / Nhà tài trợ: Các nhà tài trợ không có vai trò gì trong việc thiết kế và tiến hành nghiên cứu; thu thập, quản lý, phân tích và giải thích dữ liệu; chuẩn bị, xem xét hoặc phê duyệt bản thảo; và quyết định gửi bản thảo để xuất bản.
Điều tra viên của Hiệp hội Nghiên cứu Northwell COVID-19: Douglas P. Barnaby, MD, MSc, Lance B. Becker, MD, John D. Chelico, MD, MA, Stuart L. Cohen, MD, Jennifer Cookingham, MHA, Kevin Coppa, BS , Michael A. Diefenbach, PhD, Andrew J. Dominello, BA, Joan Duer-Hefele, RN, MA, Louise Falzon, BA, Jordan Gitlin, MD, Negin Hajizadeh, MD, MPH, Tiffany G. Harvin, MBA, David A. . Hirschwerk, MD, Eun Ji Kim, MD, MS, MS, Zachary M. Kozel, MD, Lyndonna M. Marrast, MD, MPH, Jazmin N. Mogavero, MA, Gabrielle A. Osorio, MPH, Michael Qiu, MD, Tiến sĩ, và Theodoros P. Zanos, Tiến sĩ.
Tuyên bố từ chối trách nhiệm: Các quan điểm được trình bày trong bài viết này là của các tác giả và không đại diện cho quan điểm của Viện Y tế Quốc gia, Bộ Y tế và Dịch vụ Nhân sinh Hoa Kỳ hoặc bất kỳ tổ chức chính phủ nào khác. Karina W. Davidson là thành viên của Lực lượng Đặc nhiệm Dịch vụ Phòng ngừa Hoa Kỳ (USPSTF). Bài viết này không đại diện cho quan điểm và chính sách của USPSTF.